在听神经瘤手术中,如何在全切肿瘤的同时保留实用听力,是术者持续追求的目标。
一代神经外科大师、INC国际神经外科医生集团旗下世界神经外科顾问团成员Takanori Fukushima教授(1942-2024)曾在J Neurosurg上发表了一项经典研究。

首次明确了耳蜗神经与肿瘤的粘连程度对术后听力保护的决定性作用——这一结论至今仍指导着临床决策。本文将提炼研究核心内容以供参考。
研究背景:
早在20年前,听神经瘤手术已实现“高肿瘤全切率、低死亡率、低并发症”。随着显微外科技术和术中监测的进步,听神经瘤手术的目标已发展到追求面神经、听神经功能的双重保留。
本研究旨在回顾性分析听力保留手术的疗效,并重点探讨一个关键的术中发现:耳蜗神经与肿瘤之间的粘连程度对听力保留结果的预测价值——这正是本研究的核心切入点。
研究方法与患者选择
1.研究对象
本研究通过对30例尝试听力保留的听神经瘤手术进行回顾性分析(入选标准:术前纯音听阈均值PTA≤50dB、言语识别率SDS≥50%,即AAO-HNS分级B级及以上)。
2.关键操作
入路选择:小肿瘤(内听道内或突入<3mm)用颅中窝入路(10例),大肿瘤用乙状窦后入路(20例);
术中监测:全程监测面神经功能+听觉脑干反应,肿瘤从耳蜗神经“锐性分离”(用显微剪刀/刀片);
粘连评估:主刀医生(福岛教授)判断——严重粘连:无法钝性分离,需锐性分离;无严重粘连:可轻松分离;
听力成功标准:术后仍维持PTA≤50dB、SDS≥50%(B级及以上)。
核心结果:
A、听力保护总体效果:70%成功率
30例中21例(70%)术后保留有用听力,28例(93.3%)耳蜗神经在解剖上完整;
两种入路成功率无差异(颅中窝70%vs乙状窦后70%),证明“个体化入路”可行。
B、粘连程度是关键:
无粘连100%保听力,严重粘连仅18.2%
如何定义“严重粘连”:术中发现,使用钝性剥离无法将耳蜗神经与肿瘤包膜分离,必须使用显微剪刀或刀片进行锐性剥离。
11例存在“耳蜗神经-肿瘤严重粘连”:仅2例(18.2%)保留听力,甚至3例因粘连严重,为保面神经而残留少量肿瘤,其中2例耳蜗神经解剖断裂;
19例无严重粘连:100%保留听力(p<0.0001,统计学差异极显著)。
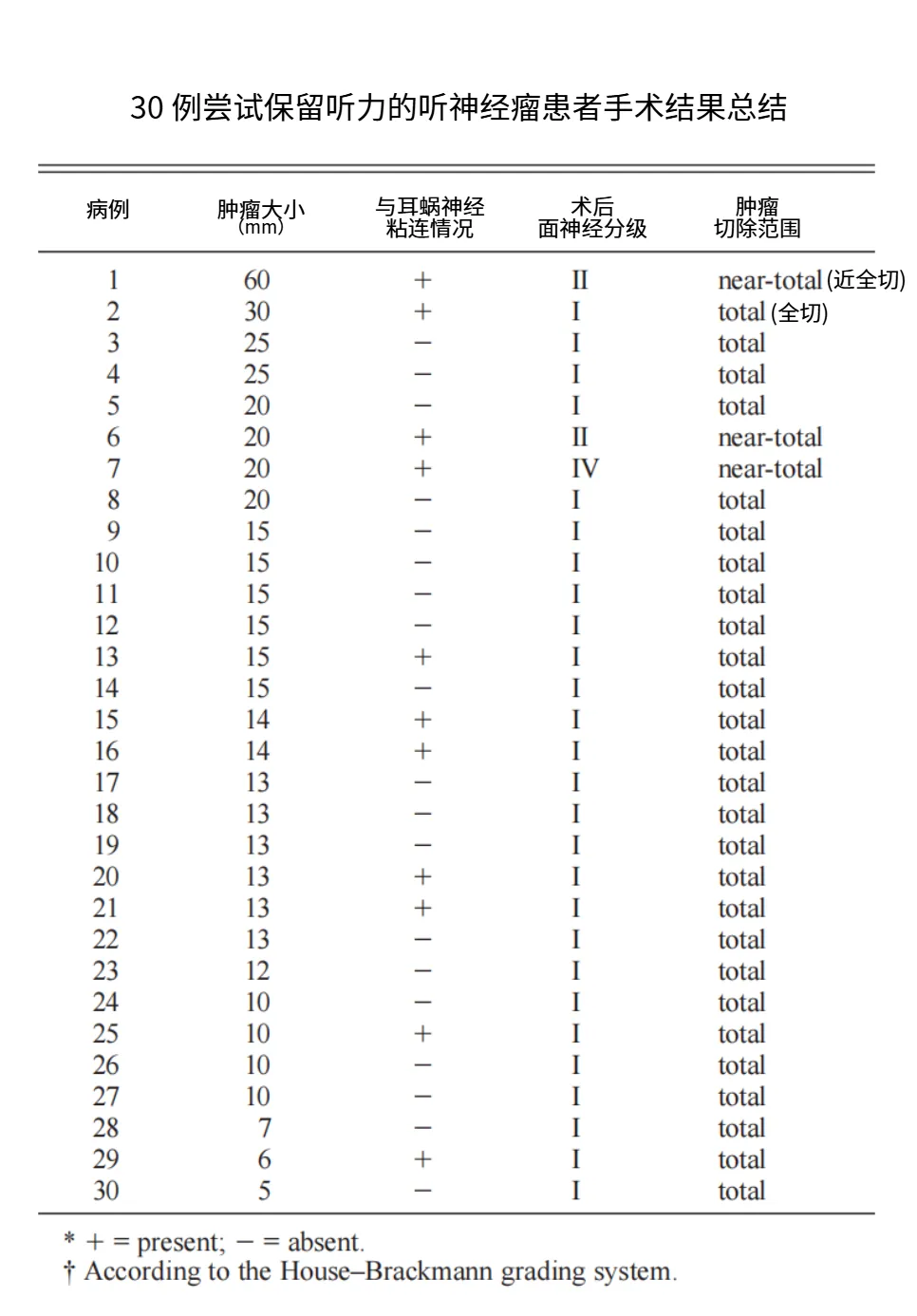
+表示存在耳蜗神经与肿瘤的严重粘连
-表示无耳蜗神经与肿瘤的严重粘连
House–Brackmann system:是评估面神经功能的国际通用标准,分级结果直接反映术后面神经的损伤程度与恢复状态,I代表功能正常,Ⅱ为轻度功能障碍,Ⅲ为中度功能障碍,Ⅳ为中重度功能障碍,V为功能严重障碍,Ⅵ代表完全麻痹。
C、肿瘤大小的影响:有倾向但非关键
听力保留组平均肿瘤大小14.2mm,未保留组20.9mm(虽无统计学差异,但小肿瘤更易保听力);
关键发现:部分小肿瘤(内听道内)也可能严重粘连,部分大肿瘤反而粘连轻——证明“粘连比大小更重要”。
其他手术结果
面神经保留:
所有病例面神经均解剖保留。
90%的患者术后面神经功能为House-Brackmann I级。
功能不佳的病例均与肿瘤和面神经严重粘连、为保功能而有意残留极小片包膜有关。
并发症:
无死亡或重大永久性并发症。
并发症包括1例脑脊液漏(加压包扎治愈)、1例伤口感染和1例肺血栓。
小结
这项研究将我们的关注点从单纯的“肿瘤大小”引向了更深层次的“肿瘤-神经界面”问题。耳蜗神经与肿瘤的粘连程度,是指导听力保留策略、管理患者预期的一个至关重要且直接可靠的术中指标。
对于具备实用水平术前听力的听神经瘤患者,应积极考虑听力保留手术。手术入路应根据肿瘤大小和位置个体化选择。
若无严重粘连,则听力保留的预后极佳。若存在严重粘连,则听力保留可能性显著降低,在剥离时以保护神经解剖完整性将会作为首要目标。
参考文献:
Moriyama T,Fukushima T,Asaoka K,et al.Hearing preservation in acoustic neuroma surgery:importance of adhesion between the cochlear nerve and the tumor.J Neurosurg.2002;97(2):337-340.




