烟雾病患者接受颞浅动脉-大脑中动脉(STA-MCA)双吻合术,就像为缺血的大脑搭建“生命通道”,但术后潜藏的出血性脑高灌注综合征(CHS),却可能成为致命隐患。
INC国际神经外科脑血管大咖川岛明次教授所在的研究团队,通过7例术后出血的烟雾病患者的真实病例,揭开了出血风险的核心预警信号——局部脑血流(rCBF)增加率,更明确了科学管理的关键策略。
当“甘露”变成“洪灾”
烟雾病患者的大脑,长期处于“干旱”的缺血状态。颞浅动脉-大脑中动脉(STA-MCA)直接吻合术(搭桥术),如同开闸引水,旨在为缺血的脑组织带来生机。
然而,对于部分患者,长期代偿性扩张、脆弱的脑血管,在瞬间增加的血流冲击下不堪重负,可能导致血管源性水肿、渗血,甚至破裂出血。这就是“脑高灌注综合征(CHS)”,其最严重的表现形式便是出血性CHS,起病急骤,预后凶险。
川岛明次教授所在的研究团队,在系统监测了251台手术后,记录了7例发生出血性CHS的患者。他们的经历,指明了预警的方向。
病例直击
研究团队发现,术后立即监测的局部脑血流量(rCBF)增加率,是预测出血的“金标准”。他们主要采用两种计算方法:
方法1(横向比较):手术侧rCBF值÷非手术侧rCBF值。这好比比较刚疏通和未疏通的河道的水流量。
方法2(纵向比较):术后手术侧rCBF值÷术前手术侧rCBF值。这直接反映了手术带来的血流变化幅度。
当上述计算得出的rCBF增加率超过特定阈值(方法1≥30%,方法2≥50%)时,出血风险显着增加。下面的七个病例,生动地诠释了这一规律。
患者1
55岁男性,因颅内出血确诊烟雾病,右侧大脑手术。方法1rCBF增加率47%,方法2达55%(超50%阈值),但术后第3天未维持持续镇静,术后第2天突发脑出血,改良Rankin量表评分恶化。阈值超标后中断干预,是术后出血的重要诱因。

患者2
55岁男性,因缺血性卒中确诊,左侧大脑手术。方法1和方法2的rCBF增加率均为50%——刚好达到方法1的“预警线”(≥30%)和方法2的“干预线”(≥50%)。术后第1天检测到少量蛛网膜下腔出血(SAH),但因术前就规划了2天持续镇静+血压控制,未出现神经功能缺损,也无评分恶化。
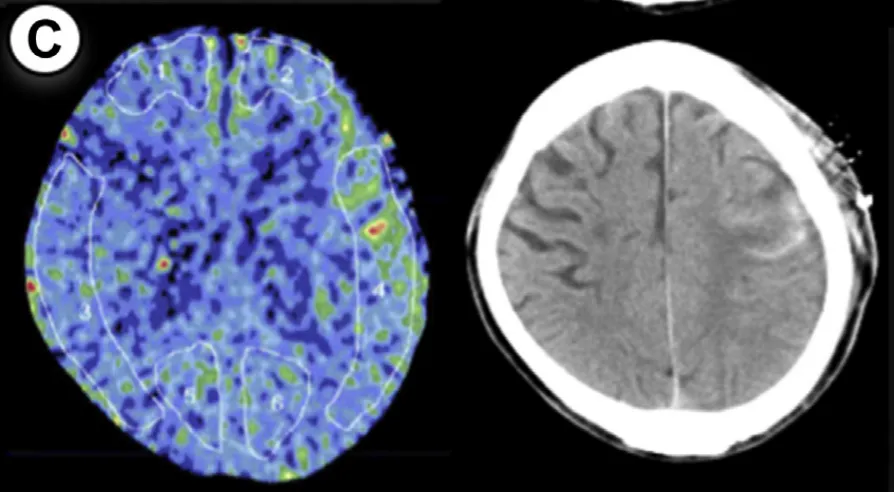
患者3
44岁女性,短暂性脑缺血发作(TIA)病史,左侧大脑手术。方法1rCBF增加率100%(重度标准),方法2达114%,术后第2天脑出血。因术后及时给予1天镇静+严格控压,未遗留长期神经功能问题。
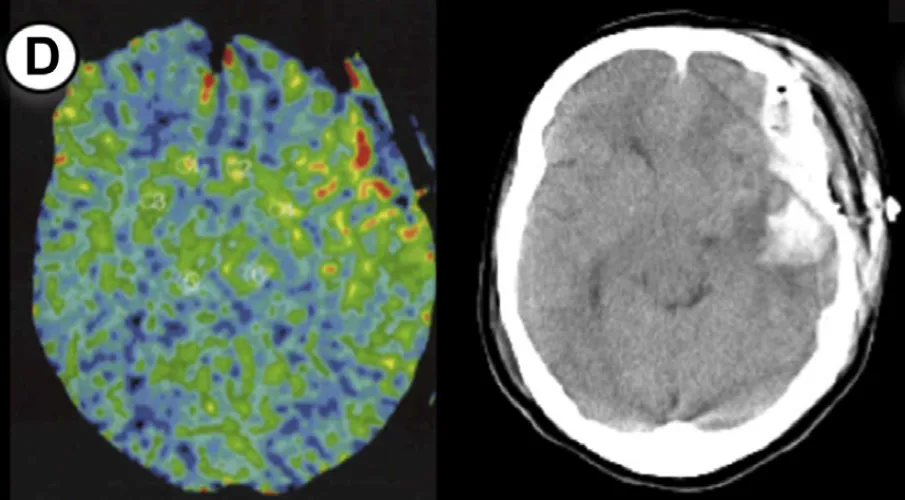
患者4
49岁女性,TIA病史,右侧大脑手术。方法1rCBF增加率89%,方法2达133%,术后即时CT无异常,但术后第5天随访发现少量硬膜下血肿+蛛网膜下腔出血。
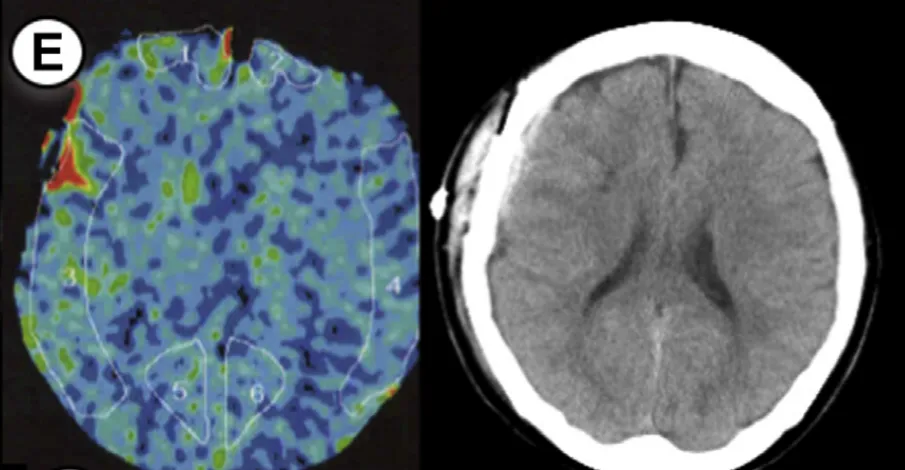
患者5
49岁男性,TIA病史,左侧大脑手术。方法1rCBF增加率78%,方法2高达149%(重度升高),术后第2天检测到少量蛛网膜下腔出血(SAH)。术后给予1天持续镇静,出血未进一步扩大,也未出现局灶性神经功能缺损。
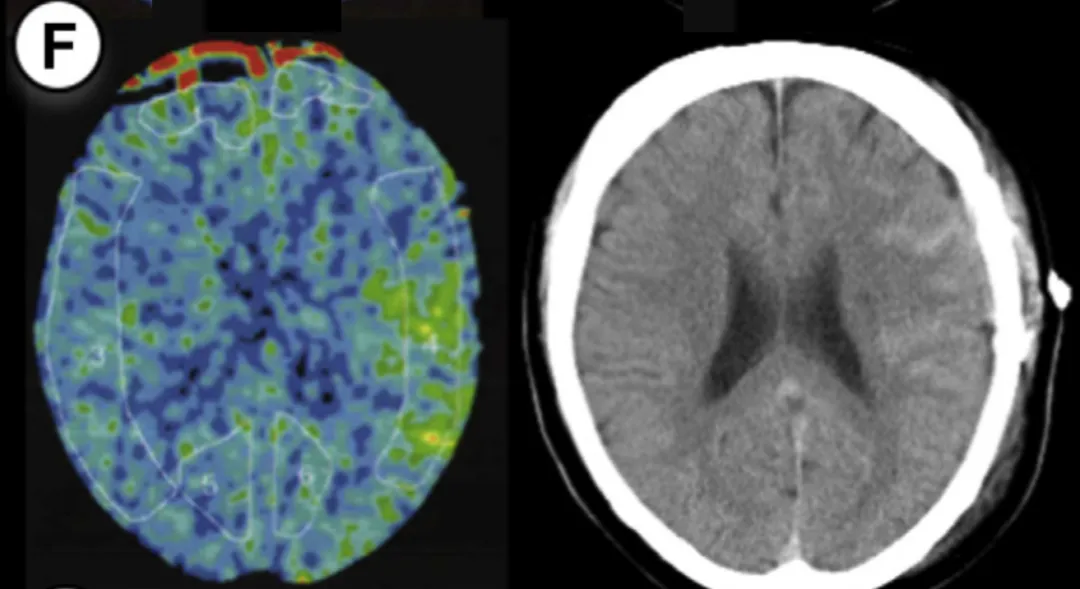
患者6
26岁男性,TIA病史,右侧大脑手术。方法1rCBF增加率63%,方法2达72%(均超阈值),术后即时CT未发现异常,但术后第2天复查时,检测到硬膜下血肿+少量蛛网膜下腔出血。术后1天镇静干预后,出血逐渐吸收,未影响预后。
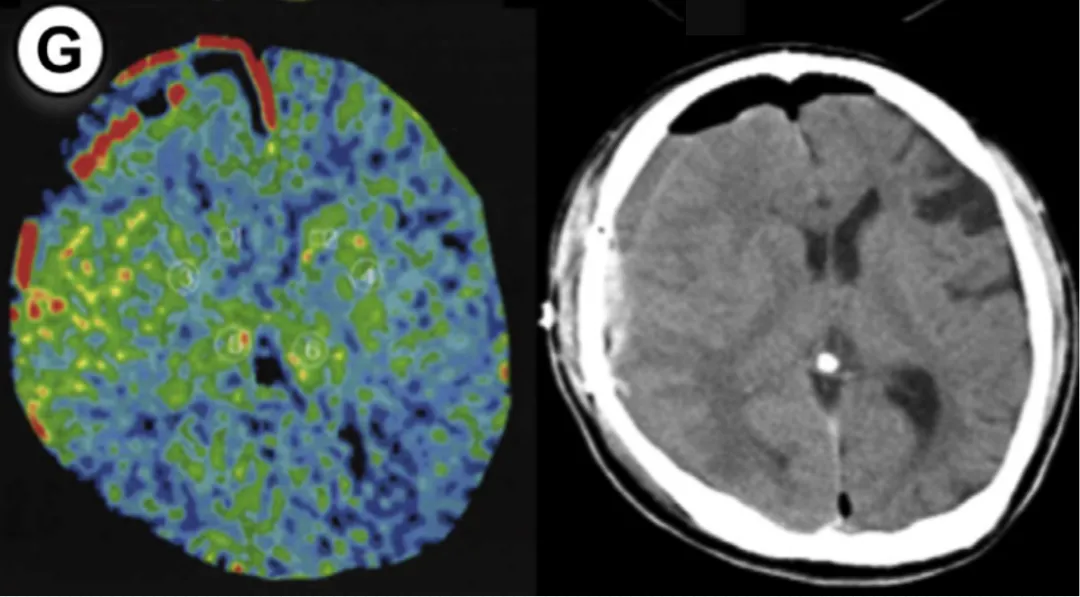
患者7
35岁女性,对侧大脑曾接受手术,左侧大脑手术。方法1rCBF增加率77%,方法2达67%,术后第2天检测到少量出血+脑室内出血。因术前已知晓rCBF超标,提前规划镇静干预,未出现严重后果。
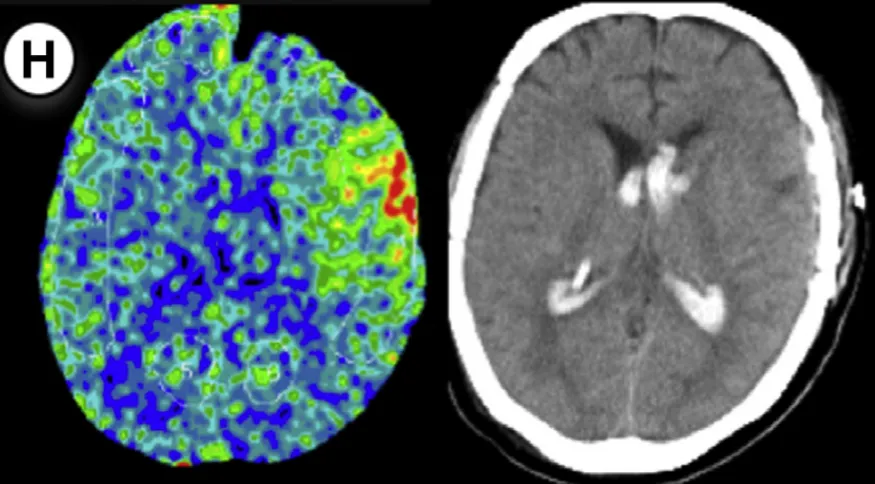
7例病例覆盖了25-55岁成人(无儿童),出血类型包括ICH、SAH、SDH及混合出血,发病时间集中在术后1-5天,且所有患者的rCBF增加率均≥30%(方法1)或≥50%(方法2)——这两个阈值如同“魔咒”,精准锁定了所有高风险人群。
从7例病例总结:术后管理3步法则
1.术后必做:精准测rCBF
通过氙气增强CT,在大脑中动脉供血区固定部位测量rCBF(如图1A白色区域),术后即时完成首次检测,明确是否超标。
2.分层干预:按阈值定方案
低风险(方法1<30%、方法2<50%):短期镇静+常规控压,密切观察即可;
中风险(方法130%-100%、方法250%-100%):持续镇静24-30小时+严格控压,术后3天内每日复查CT;
极高风险(≥100%):镇静36小时以上+多次复查rCBF,随访周期延长至术后5天。
3.关键禁忌:不可擅自中断干预
如病例1所示,即使初期病情平稳,rCBF未降至安全范围前,切勿自行停止镇静或放松血压控制。
烟雾病搭桥术的成功,不仅在于血管吻合的技术成功,更在于术后对“高灌注”这一潜在危机的成功管理。术后早期常规进行rCBF量化评估,并依据明确阈值采取分层管理策略,是提高手术安全性的关键环节。
对患者与家属而言,了解术后存在“高灌注风险”是科学认知的一部分。它并非意味着手术失败,而是提示这是一个需要特别精细监护的阶段。术后在ICU内的血压控制、镇静睡眠,都是至关重要的保护性措施,应积极配合医生的治疗方案。
本文参考文献来源:
Akitsugu Kawashima,et al.Predicting the Occurrence of Hemorrhagic Cerebral Hyperperfusion Syndrome UsingRegional Cerebral Blood Flow After Direct Bypass Surgery in Patients withMoyamoya Disease.2018
INC国际神经外科专家团-川岛明次教授

INC国际神经外科医生集团旗下世界神经外科专家团(WNEG)成员、世界脑血管搭桥手术大咖、圣路加国际医院神经外科主任川岛明次(Akitsugu Kawashima)教授,擅长脑卒中、烟雾病、颅底肿瘤、面部痉挛/三叉神经痛、颅内血肿、巨大脑动脉瘤、脑动静脉畸形等疾病的治疗,尤其擅长脑血管搭桥、颈内动脉内膜切除术。
神经外科经验:
烟雾病脑血管搭桥手术:1300例
脑动脉瘤夹闭手术:1000例
脑血管畸形切除术:500例
颈内动脉内膜切除术:450例
开颅脑瘤切除术:280例
颅后窝搭桥术、High-flow Bypass技术等




