大脑,人体较复杂且较神秘的器官。人类对烟雾病的认知还是冰山一角。烟雾病不是我们脑子里有烟雾,它其实是一种先天的血管发育异常,我们知道正常的人左右都有一个颈动脉,左侧供应左侧大脑,右侧供应右侧大脑。正常的双侧颈动脉到达颅底之后,它在脑子里会分出很多细小的主要的分支,烟雾病的患者是因为先天发育异常,颈动脉进入颅底以后,颈动脉就会闭塞狭窄,病人就会有缺血。但是我们人体有一个强大的代偿功能,它会长出很多细小的颅底的一些血管网。这些血管网是异常的,我们在做脑血管造影的时候,在造影片子上,看上去像烟雾一样。细细的,不规则,所以日本人把它命名叫做烟雾病——日语称为moyamoya,在日语里的意思是“喷出的烟雾”。
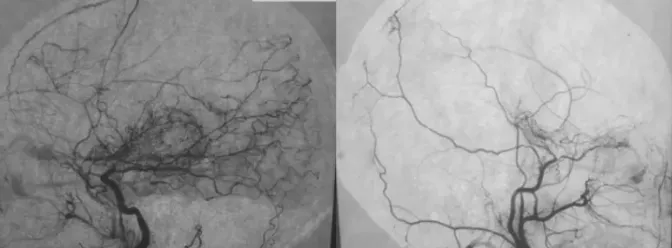
图片一名8岁烟雾病患儿影像,形如烟雾
国际烟雾病教授INC川岛明次教授成功解救10岁患儿
对于烟雾病相对早期(SuzukiI-II期)且脑血流量(CBF)没有减少的患者,很难做出手术决定。那么烟雾病患儿到底什么时候该手术?INC国际神经外科医生集团旗下国际神经外科专家团(WNEG)成员、国际脑血管搭桥手术教授、日本东京女子医科大学神经外科主任Akitsugu Kawashima(川岛明次)教授结合一名10岁女孩烟雾病早期及时手术获得良好预后的案例,深入剖析儿童烟雾病患者的手术治疗时机及小儿烟雾病早期手术的意义。看川岛明次教授如何为这个女孩拨开“烟雾”见未来?
病史摘要
一名10岁的女孩因严重头痛到东京女子医科大学医院检查,既往无运动无力、感觉障碍、癫痫发作和不自主运动史,仅童年时有几次严重头痛病史。由当地医生进行磁共振成像(MRI)和磁共振血管造影(MRA),疑似烟雾病。
神经影像学表现
MRI没有发现脑卒中病变,但基底节有多个血流空洞。MRA显示右颅内颈内动脉末端狭窄,左颈内动脉造影显示颈内动脉无狭窄,右大脑前动脉由左大脑前动脉经前连合动脉供血。右颈内动脉造影显示颈内动脉末端狭窄,大脑前动脉缺失,大脑中动脉较左动脉扩张,烟雾血管在颈内动脉顶部形成(图1)。Suzuki期为II期或介于II期和III期之间的过渡期。氙-CT灌注成像技术Xe-CT静息时及负荷时对比,显示右侧大脑中动脉区脑血管反应为14.8%,与左侧相比,右侧大脑中动脉区域的血供摄取没有明显减少(图2)。
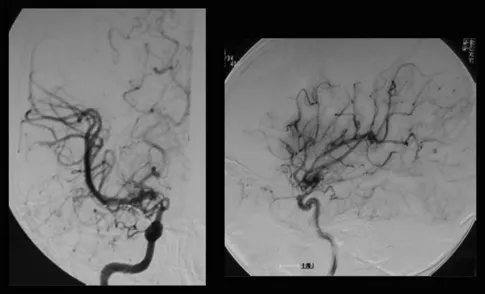
图1:术前右颈血管造影显示,在颈内动脉末端顶部,血管烟雾弥漫性发育,大脑中动脉扩张。
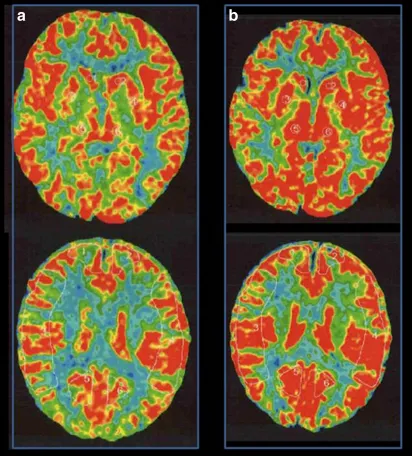
图2:术前Xe-CT显示静息状态无偏侧(a),注射丹木斯(Diamox)后右侧MCA区域脑血管反应性为14.8%(b)。
主刀医生
日本东京女子医科大学神经外科主任
Akitsugu Kawashima
川岛明次教授

术中操作
颞浅动脉-大脑中动脉STA-MCA双吻合术。选择大脑中动脉(M4)的大脑侧裂上区和大脑侧裂下区皮层支作为受体,STA的额支和顶叶支作为供体。两种吻合术均采用10-0单丝线吻合。术中应用吲哚菁绿荧光血管造影和微多普勒超声检查血管通畅性。电磁血流计测血STA流量52 ml/min(全身血压103/52 mmHg)。
术后情况
术后即刻在镇静状态下进行Xe-CT检查,以评估高灌注状态。局部高灌注区在搭桥术中被观察到,术后过程顺利。病人没有出现谵妄、癫痫、头痛和新的神经功能缺损等并发症,术后5天和7个月MRI未见缺血性病变。MRA显示STA在7个月内有发展和扩张,选择性右颈外动脉造影显示右侧大脑中动脉区域有大量的血供(图3)。
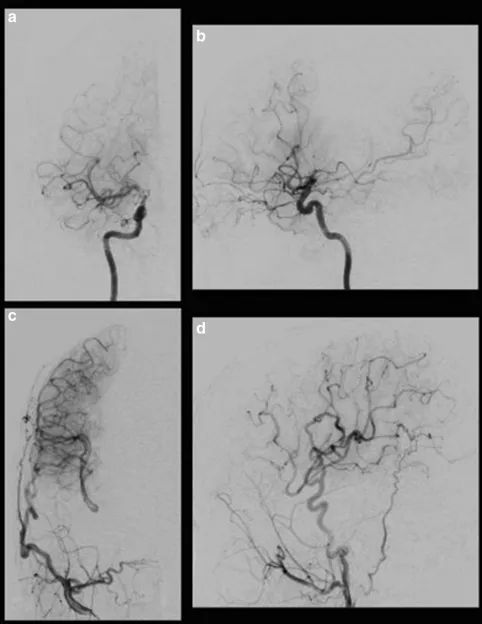
图3:术后右颈动脉造影显示经右侧大脑外动脉的旁路血流通过MCA和ACA供应到灌注较少的区域。右侧颈内动脉正位(a)、侧位(b);右颈外动脉正位(c)、侧位(d)。
儿童烟雾病的合适治疗手段
外科血管重建术是儿童烟雾病的合适治疗手段。大多数儿童烟雾病患者出现缺血性症状,包括短暂性脑缺血发作(TIA)和脑梗死。《烟雾病诊断和治疗指南》提到,对于表现为脑缺血症状的烟雾病,外科血管重建术是合适的(等级B)。在指南中,头痛不属于缺血性症状之一。对烟雾病患者头痛的治疗尚无定论。然而,严重头痛与脑血管反应性紊乱的脑缺血有关,可以通过搭桥治疗。Seol等人提到尽管成功地预防了脑缺血,但间接搭桥术后头痛仍会持续或发展,因此直接和/或联合搭桥手术将更有利于减轻烟雾病患者的头痛。将儿童头痛的病因综合考虑,偏头痛被列为常见的鉴别诊断之一。一方面,烟雾病患儿临床表现为额叶或颞部晨间头痛,但另一方面,偏头痛引起的头痛因日常体育活动而加重,临床上,很难区分这些血管性头痛。另外,急性鼻窦炎、颅内感染、外伤、颅内肿瘤等应作为小儿头痛鉴别诊断的依据,但本病例无感染及颅内病变的证据。
儿童烟雾病为何要早期治疗?
本质上,烟雾病的颈内动脉会导致进行性狭窄。从单侧烟雾病进展到双侧病变的患儿中有25%至58.8%发生,与未进展患者相比,导致更频繁的缺血性发作。烟雾病家族史与单侧向双侧病变的进展有关,单侧病例与双侧病例相比显示早期血管造影,因此密切和仔细的随访是必要的。然而,观望策略是有争议的。由于缺乏对TIA或长期性缺血症状的认识,等待和观察缺血发作的发生是有害的。一旦儿童烟雾病患者发生皮质梗塞,日常生活活动能力(ADL)等各种功能的长期预后就会降低。Imaizumi等人指出儿童烟雾病患者在症状出现后智商开始下降,每个人都希望在梗塞前治疗病人。通常,手术干预越早,临床效果越好。另一方面,如果供体减少,旁路手术后良好的通畅性可能无法得到确定。STAs作为旁路手术的供体,根据受者皮质灌注压较低的要求,有些病例术后1个月内出现,但有些病例没有,手术前很难分清界限。
由于血运重建手术好转了脑血流动力学和代谢,术前通过正电子发射断层扫描(PET)、XeCT和单光子发射计算机断层扫描(SPECT)的评估也是决定手术适应证的基础。《烟雾病诊断和治疗指南》用SPECT和PET评估脑血流动力学对缺血性烟雾病患者的脑缺血程度进行诊断和评估(等级B)。然而,主要的问题是没有CBF退行性变的患者的适应证。
上述的病例难点也是在术前评估,因为烟雾病所处阶段不是进行性的(Suzuki-II期),而且没有观察到CBF的偏侧性,而且血管造影未见明显无血管区,因此在手术前很难评估旁路通畅。此外,症状只是严重的头痛,然而我们认为头痛是缺血性症状之一,即使PET,XeCT和SECT显示脑血流灌注没有减少。我们的策略是对以头痛为主诉的烟雾病患儿进行外科干预,以防止进一步的缺血。
是对于儿童烟雾病患者,我们还需要考虑智力和生活能力。烟雾病认知功能损害早在1985年就有报道,患有烟雾病的儿童在智力和日常生活能力方面的得分通常都很低。随着研究的深入,我们发现,认知损害不仅随着烟雾病病情的进展而加重,更会在术后随着脑血流动力学的纠正而好转。因此,早期手术应该在小儿患者中使用,因为头痛可能是缺血性症状之一。此外,频繁的MR随访并不总能确定在不可逆的脑损伤和智力损害之前发现晚期疾病。长时间脑血流灌注不足,是造成烟雾病病儿智力下降的主要原因。SORIANO等对4岁以下烟雾病患儿进行了14个月的随访研究,发现患儿均遭受不可逆的智力下降。KUROKAWA等一项对27例烟雾病患儿的研究表明,随着年龄增长,智力水平下降趋势越来越明显,10~15年后仅9例患儿智力保持正常水平。SCOTT等对20例行间接血管重建术的烟雾病患儿,进行智力评估随访研究,发现其中10例患儿智商有明显提高,3例无变化,2例退化,且与术后脑血流升高呈正相关,智力下降或退化对儿童成长发育影响较大,尽早发现并进行干预,将会有较好预后。
总结
烟雾病患儿手术治疗的主要作用是提高患儿脑循环血量,而保守治疗将会导致不良预后。对烟雾病患儿采用手术治疗,能合适提高生活质量,降低缺血性疾病的风险。与成人病例比较,尽早诊断且尽快手术,儿童烟雾病将会取得良好预后。
近年随着影像学发展,儿童烟雾病的发病率逐渐增高,已成为儿童脑卒中常见的危险因素之一。儿童烟雾病发生、发展过程需要很多年,其可延续到成年,单侧病变可发展为双侧病变。如具备手术条件,及早手术可预防脑梗死等不良事件发生。对于儿童烟雾病,早诊断与早治疗是关键,但由于患儿缺乏自我描述能力,给诊断造成相当大的困难。因此,研究儿童烟雾病的发病机制,开发客观的诊断方法显得尤为重要。考虑到儿童烟雾病的解剖学和血流动力学特性,手术方式的选择与预后评判也重要。同时,仪器的应用和术中血流动力学的监测,能够较大提高手术成功率。总之,儿童烟雾病治疗效果的提高,需要神经外科医生团队与设备的双重保障。
后记
上述案例中,STA-MCA搭桥手术对以严重头痛为症状的儿童烟雾病患者合适,尽管她的Suzuki分期是II期,CBF研究显示没有退变。这一结果表明早期手术治疗对早期儿童烟雾病是有益的,特别是在患者具有缺血症状(包括头痛)的情况下,可通过好转灌注压和脑循环来达到治疗目的。

INC川岛明次教授,是一位在血管神经外科领域享有盛誉的专家,拥有丰富的神经外科临床手术经验。在他的医生生涯中,川岛教授已经圆满完成了超过1300次的脑血管搭桥手术,其中560例为烟雾病成人患者,150例为儿童烟雾病患者,以及12例1岁以下的婴儿。
颅内血管病变手术的技术挑战在于病变的位置深入和复杂,以及在术后合适减少并发症的能力。手术难度随着病变血管位置的深度和曲折程度的增加而提高,直接影响到手术时间的长度、手术的复杂性及的治疗效果。选择合适的搭桥动脉,确保术后搭桥血管的通畅,确保细致缝合的血管能承受动脉血压而不破裂,以及合适避免术后并发症,这些都是判断手术成功的决定性因素。川岛明次教授利用他3000多例血管疾病患者手术的宝贵经验,结合他的技艺,能够合适地克服这些挑战,提升手术成果和患者的预后。此外,教授定期访问中国,参与神经外科领域的学术交流会议,贡献了他的见解和经验。

Kawashima教授INC学术沙龙活动现场
教授本人曾多次造访中国,参与了多次神经外科的学术交流会议。2018年,在INC国际神经外科医生集团中国代表处,Kawashima川岛教授主讲了以烟雾病、高流量血管搭桥术等脑血管疾病诊治为主题的学术沙龙,国内医院的主任级神经外科医生参与,共同学习与交流。点击阅读-日本脑血管疾病专家Kawashima教授在INC上海总部做学术沙龙活动。




