从鼻子进去切除脑瘤早已不是新鲜事。你知道吗?颅底外科的历史可以追溯到5000年前的古埃及,研究发现,古埃及木乃伊制作时会将颅脑内容物经颈静脉孔或髁旁入路清除(需颈部切口),因其认为心脏等内脏器官更具价值而视脑组织为无用。值得注意的是,他们在无照明与放大设备的条件下精准完成了这一操作。后期更演变为经鼻筛窦入路清除脑组织——这可以说是最早的经鼻颅底手术雏形。
跨越5000年,如今的经鼻颅底手术是否已臻于完美?现实并非如此。这名33岁男性患者因不断加重的头痛就诊,检查发现一个位于岩斜区交界处下部的、大小为29×39毫米的岩斜区脑膜瘤。该位置脑膜瘤适合经鼻内镜手术,但是也面临术中可能大出血、鼻腔解剖结构受损等风险,这些问题都可能影响患者术后生活质量。
为了解决这些问题,INC福洛里希教授术前进行动脉栓塞,术中采用右侧单鼻孔内镜经鼻“筷子手法”全切了肿瘤。颅底修补术过程包括蝶窦的颅腔化和头端黏膜缝合,一步步降低了手术并发症并改善患者的术后生活质量。

低位岩斜区脑膜瘤手术困境
低位岩斜区及颈静脉结节脑膜瘤是一种罕见肿瘤,其中心位于岩斜软骨联合下部和颈静脉结节,常累及关键神经血管结构,如脑干,基底动脉,外展神经、三叉神经、面听神经、后组颅神经等。其复杂的位置也给手术带来巨大挑战,到底该开颅还是经鼻,选择何种入路,仍具有争议。
目前常用的入路包括乙状窦后入路、远外侧经髁入路和经岩骨入路。手术的首要目标是在最小化神经并发症风险的同时实现全切。内镜经鼻入路相对于开颅手术具有优势,可减少与入路相关的并发症。具体而言,扩大经鼻入路为以中线为主的病变提供了一个从内侧向外侧的通道,无需牵拉脑组织,并减少了对神经血管结构的操作。然而,如果肿瘤向外侧延伸,那么经鼻的发挥就受到限制。为解决这个问题,针对斜坡腹侧和下部的扩大经鼻入路得到了发展,其结合了经髁和经颈静脉结节的改良,以创建传统扩大经鼻经斜坡入路无法到达的外侧通道。
尽管扩大内镜经鼻入路被认为比传统开颅手术创伤更小,但也会导致鼻腔并发症。所有扩大经鼻入路均需采用经翼突入路并进行广泛的蝶窦开放,这会造成鼻腔解剖结构的破坏。此外,对于脑膜瘤等硬膜内病变的重建仍是主要挑战,通常需要使用鼻中隔瓣进行颅底重建。
▼经鼻内镜入路并发症风险——关于并发症的发生率,多见的是鼻分泌物过多,以及幻嗅或者说是嗅觉减退。窦腔感染、鄂咽功能障碍以及鼻腔的感染等。

为了最大限度地减少颅底手术对患者生活质量的影响,INC福洛里希教授等人提出了一种针对低位岩斜区的单鼻孔“非扩大”经鼻入路。该技术保留了鼻腔解剖结构,通过蝶窦颅腔化和头端黏膜缝合避免了鼻中隔瓣的使用。并发表于论文《Mononostril Endoscopic Endonasal Chopstick Technique for Low Petroclival Meningioma With Sphenoidal Sinus Cranialization and Rostral Mucosal Closure》上。

案例分享
一名33岁男性因进行性颈部头痛数月就诊。计算机断层扫描发现后颅窝一钙化的轴外病变。磁共振成像证实为岩斜区脑膜瘤(29×39×38毫米),对脑桥和第四脑室有占位效应,但无脑积水。考虑到肿瘤中心位于左侧岩斜缝,计划采用右侧单鼻孔经鼻入路进行手术切除。术前对咽升动脉和脑膜垂体干进行了栓塞,术后磁共振成像证实病灶去血管化成功。
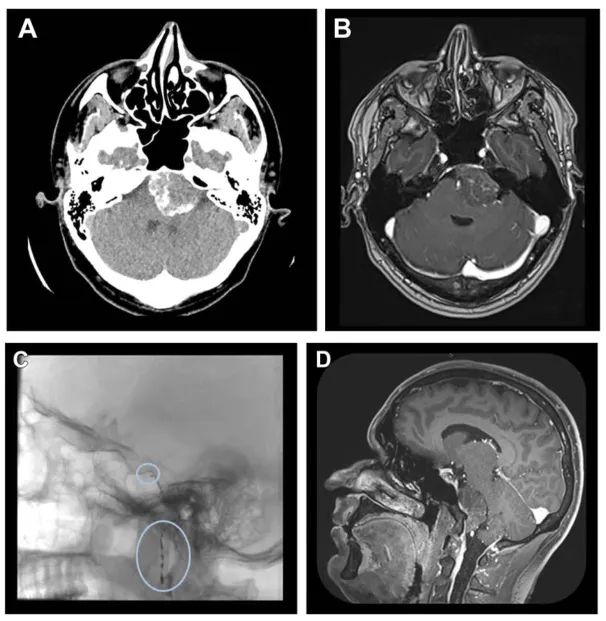
图1.A和B,脑部计算机断层扫描及增强磁共振成像的轴位视图,显示一强化不均匀的低位左侧岩斜区脑膜瘤。C,术前咽升动脉和脑膜垂体干的栓塞。D,磁共振成像矢状位视图显示岩斜区脑膜瘤的部分去血管化。
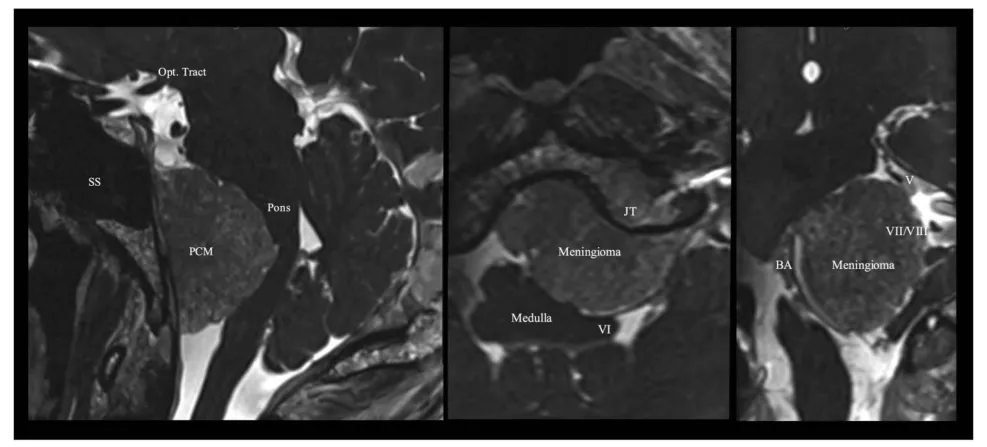
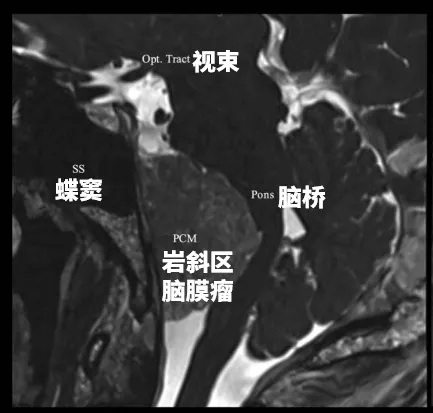
图2.术前栓塞后,采用稳态构成干涉序列的多平面重建磁共振成像,显示脑膜瘤与神经血管结构的关系。BA,基底动脉;JT,颈静脉结节;Opt.Tract,视束;PCM,岩斜区脑膜瘤;SS,蝶窦;V,第五对颅神经;VI,第六对颅神经;VII/VIII,第七和第八对颅神经。
采用内镜“筷子技术”,实施了右侧单鼻孔入路。经喙侧入路到达蝶窦并识别左侧斜坡旁颈内动脉后,磨除低位近中线斜坡和左侧颈静脉结节,延伸至舌下神经管。在肿瘤去血管化后,切开硬脑膜,仔细分离并完全切除了病变。通过用腹部脂肪块填塞硬膜内腔隙和蝶窦,随后缝合头端黏膜,并用硅胶片覆盖以保持湿润来完成关闭。硅胶支架留置了4周。
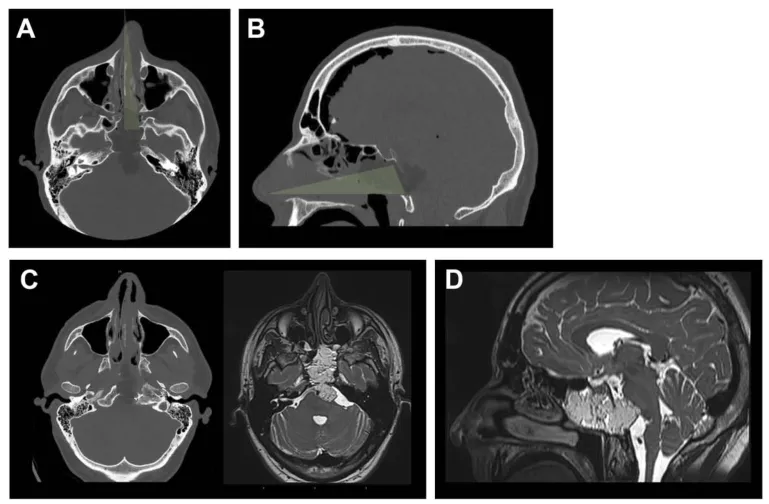
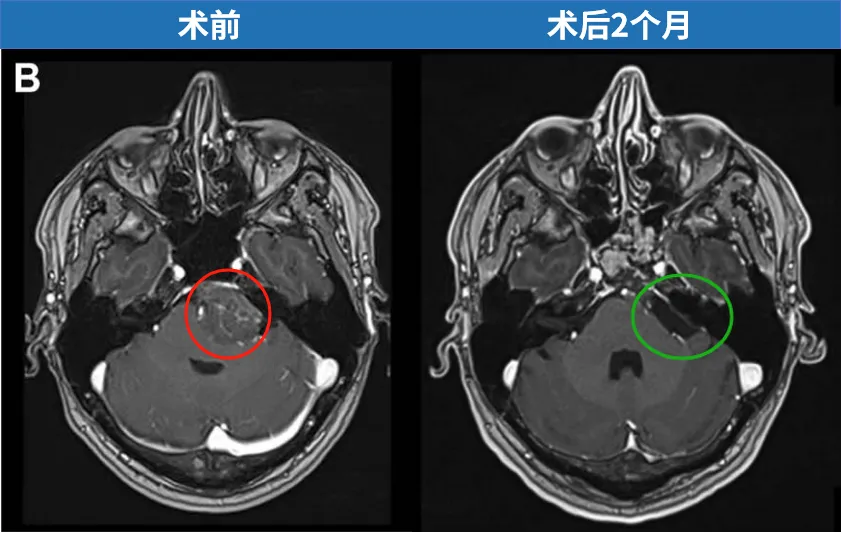
图3.术后影像及结果。A和B,术后计算机断层扫描的轴位和矢状位视图,展示了保留鼻腔完整性的单鼻孔目标性入路。鼻中隔、上颌窦、后组筛窦及左侧蝶窦间隔保持完整。C,为显露肿瘤外侧部分,磨除了左侧颈静脉结节。D,蝶窦被颅腔化并用自体脂肪填充,同时缝合了头端黏膜。实现了肿瘤全切,且未检测到脑脊液漏。
术后,患者被置于床头抬高45度的体位,并从术后第一天开始活动,在两周内避免平卧。为预防脑脊液漏,在局部麻醉下进行了3次脑脊液引流性腰椎穿刺。抗生素使用了48小时。未发生神经功能缺损、脑脊液漏或感染。患者于1周后出院回家。术后1周进行了计算机断层扫描和磁共振成像检查,随后在第2个月进行了第二次磁共振成像检查;两项检查均被推迟,以避免在成像期间早期平卧,并均证实肿瘤被完全切除。
组织学检查显示为WHO I级脑膜上皮型脑膜瘤。术后4周,内镜随访显示头端黏膜缝合处完全愈合,无结痂,患者主诉无鼻腔不适。
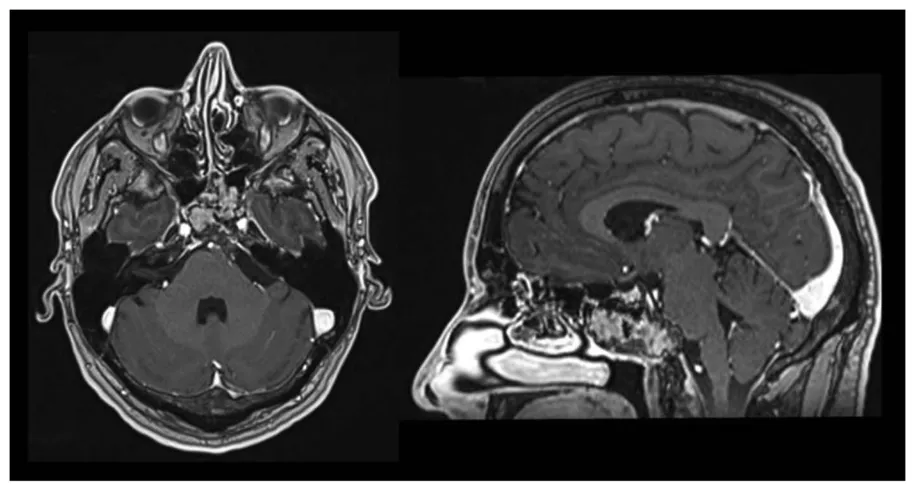
图4.术后2个月磁共振成像的轴位和矢状位视图,显示脑膜瘤被完全切除,脑干形态恢复正常。蝶窦被颅腔化并用腹部脂肪填充。
后记
得益于“筷子技术”的单鼻孔对侧内镜经鼻入路,为到达岩斜区提供了直接通路,使得特定岩斜区脑膜瘤的全切成为可能。与双鼻孔技术不同,它可以在不扩大经鼻通道的情况下,提供到达岩斜区的直接对侧通路。“筷子技术”是其核心:优势手持主要器械操作,非优势手持内镜和吸引器。助手负责冲洗和吸引力度。完整的鼻中隔和蝶窦前壁为内镜和吸引器械提供了支撑,使得在关键神经血管结构附近进行精确控制成为可能。此外,避免了器械间的“剑斗”,使得内镜能以极近的距离观察器械尖端。“筷子技术”的提出者正是INC福洛里希教授,这也是他的手术哲学,“一切为了病人而战”。




