【脑干海绵状血管瘤案例】一场突如其来的脑干出血打破了20岁大学生Maritta原本平静快乐的生活。本来一直健健康康的她突发意识紊乱,左侧肢体偏瘫,做了核磁检查才发现,原来是脑干中脑部位有海绵状血管瘤在“作祟”。
不是“癌”,却比“癌”更致命
脑海绵状血管瘤占脑血管畸形的5%~10%,因血管造影呈阴性,又称为隐匿性血管畸形。海绵状血管瘤在颅内并不多见,发生率仅0.4%~0.6%,而脑干海绵状血管瘤占颅内海绵状血管瘤的20%~30%,其中又以发生于脑桥的海绵状血管瘤较多(57%),其次则为中脑(14%),较少为延髓(5%)。多见于20~40岁的中青年人,平均发病年龄约37岁,女性多于男性。
由于脑干内密集颅神经核团、上行及下行纤维束以及网状纤维,较小的病变即可导致严重且复杂的症状。如中脑病变可因出血阻塞中脑导水管而导致头痛、呕吐及意识障碍;脑桥病变可影响等Ⅴ、Ⅵ及Ⅶ对颅神经核团,出现面部感觉障碍、眼球外展障碍及面瘫;延髓病变则可导致呼吸、循环障碍,顽固性呃逆及胃肠道出血。
之所以说Maritta的中脑海绵状血管瘤如此凶险,就在于她的病变位于脑干腹侧中脑中线,随时有出血的可能。而脑干出血一直是全部脑卒中中病死率较高,预后较差的疾病,一旦发生,多是“九死一生”几乎无生还可能,临床统计出血量5ml以上则存活希望渺茫。
脑干海绵状血管瘤怎么治疗比较好?治疗的关键:手术全切
1928年,Dandy首先采用手术治疗脑干海绵状血管瘤。近数十年来,随着MRI、神经电生理监护以及神经导航的应用,手术治疗脑干海绵状血管瘤的报道越来越多,而且取得了较的疗效。目前,手术已成为脑干海绵状血管瘤的治疗优选。
脑干海绵状血管瘤易反复出血,为较大限度挽救患者生命,提高生活质量,通常采用显微外科手术并借助准确的影像学诊断进行治疗。在治疗过程中应合理选择手术入路,运用显微外科技术顺利切除病灶,将再出血风险降至较低,这是治疗取得成功的关键。
对脑干海绵状血管瘤患者进行手术治疗时应以完全切除病灶、防止出血和再次出血并尽量减少对正常脑干实质的损伤为目的。
脑干海绵状血管瘤手术成功率?中脑病变如何一步步顺利全切?
手术之于Maritta意义,然而,要想全切如此复杂而深在的脑部病变并非易事,脑干素有“生命禁区”之称,解剖关系较为复杂,手术困难,术中可能面临神经损伤进而导致偏瘫、失语、失明等的较大风险。
Maritta四处求医,几乎没有医生有把握能胜任这个手术。直到最后她找到了德国INI国际神经学研究所的血管神经外科专家Helmut Bertalanffy(赫尔穆特·巴特朗菲)教授,这是一位脑干手术量在国际上数一数二的国际颅底肿瘤手术教授,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤切除术,以高超的技术手法和顺利前提下高切除率手术而,在中国患者群中被尊称为“巴教授”,很多来自世界各地的患者都慕名请他主刀手术。
术前情况:20岁,大学生,意识紊乱并逐渐恶化,左偏瘫,MRI显示脑干中脑出血,急性梗阻性脑积水。病变位于脑干腹侧中脑中线,体积为10.7立方毫米,深度为42.5mm和和11.6°的肿瘤侧倾角(图3A、B)
手术入路:巴特朗菲教授根据患者的病情和肿瘤生长及MRI影像特点,先行脑室引流术,后采用双额骨瓣开颅、经基底纵裂入路进行病变全切手术。
手术过程:皮肤切口和开颅手术后,前半球间裂被分离到三脑室前壁。为了充分暴露穿经过三脑室的脑干,前交通动脉的分离是对手术有益和必要的。这里的前交通动脉被微型夹夹闭,随后分离穿支血管动脉(图4A-C)。接下来,纵向切开终板,然后三脑室底部在乳头体之间打开,细致将中脑血管畸形从脑组织分离开,切除海绵状血管瘤并取出。以小块方式分离、切除、去除病变组织,电凝在病灶和病灶之间的界面,细致切除血肿和海绵状血管瘤(图4D-F)
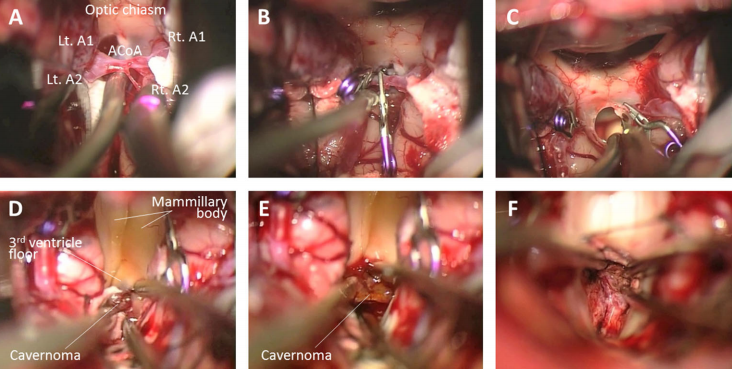
上图示意术中分离前交通动脉。图A-C表示使用微型夹,同时保留前交通动脉的穿支,随后在两者之间进行了分离。图D-F表示切开终板,打开在乳头体之间的三脑室底部。暴露中脑海绵状血管瘤并完全切除。
术后情况:术后Maritta的恢复也很顺利。患者的意识和偏瘫迅速好转,脑积水消退。病人步行出院,没有3个月后随访的神经或认知功能障碍。术后MRI显示完全切除了轴内血肿和血管病变(图3C、D)。
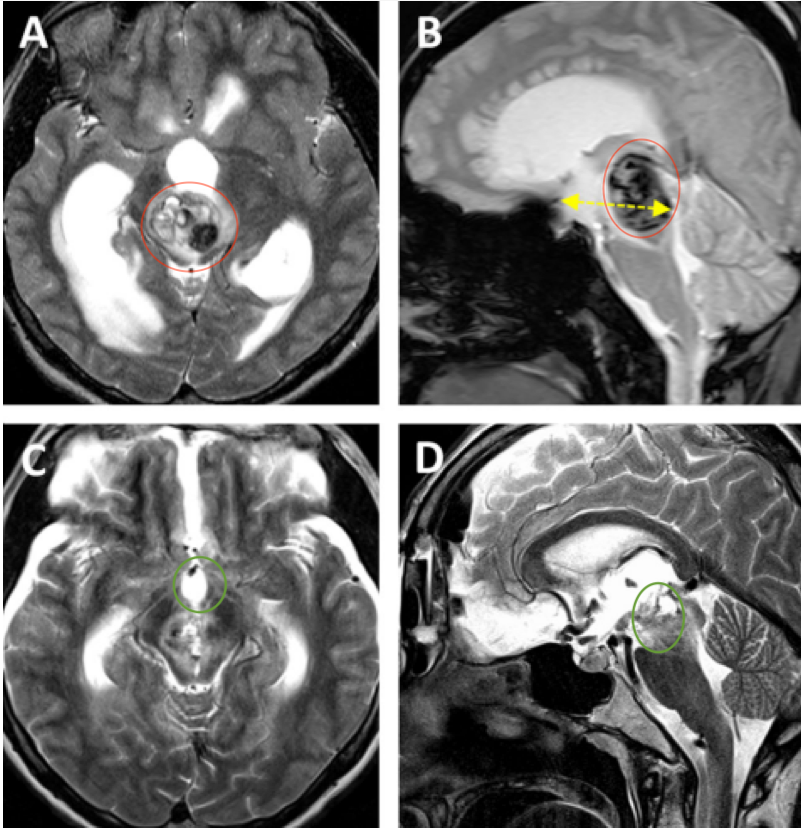
图3A和B显示术前MRI影像,出血性中脑海绵状血管瘤诊断 明确。黄色虚线表示肿瘤深度(42.5毫米)。图C、D显示完全清除血管病变后的术后MRI,病变全切,压迫占位效应解除,脑组织复位,未见手术损伤如脑出血、脑水肿等。
脑干中脑顺利手术入路
小小的脑干位处大脑深处,手术入路的选择对脑干病变手术仍至关重要。临床常见脑干病变术后发生严重的并发症,有些是可以通过改进手术入路而避免并且达到较好的肿瘤切除效果。合理的选择个体化手术入路治疗脑干病变至关重要,这就需要术者对脑干的解剖基础、肿瘤生长特点有深入了解以及拥有丰富的各种手术入路成功经验。
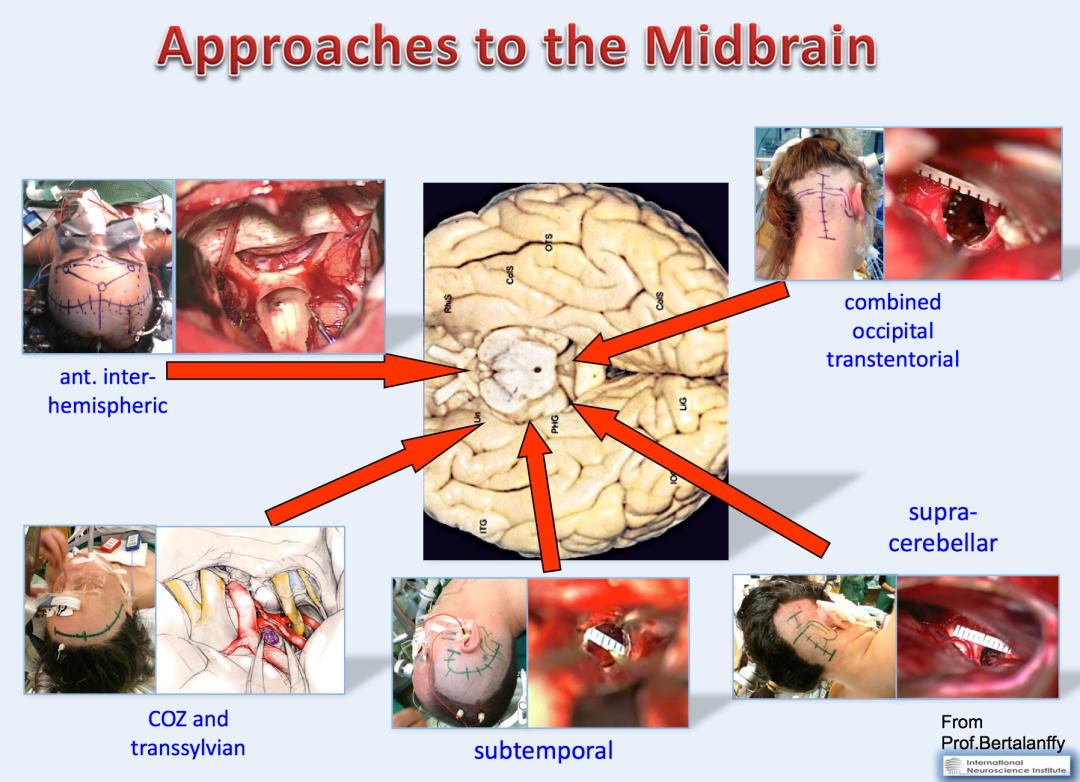
脑干中脑病变,根据肿瘤位置、大小、生长方向采取不同手术入路,包括:前纵裂入路,眶颧入路,颞下入路,幕下小脑上入路,枕下经天幕入路。手术入路的合理选择是肿瘤全切、是否残留术后并发症的较关键因素之一。
针对Maritta的中脑海绵状血管瘤,德国巴特朗菲教授采用的是经基底纵裂入路。双额冠状开颅通过结扎前矢状窦,将双侧额叶向两侧牵开,经纵裂进入可以提供宽阔的术野,对于较大瘤体的后上较暴露和瘤体与前循环动脉之间关系的显示是本入路的较大优点。
“巴教授”的技术魅力
像Maritta这样的疑难脑干手术,专注脑干手术30多年的巴特朗菲教授每年都要做很多台。脑干胶质瘤手术量高达500多例,脑干海绵状血管瘤手术量高达300例,其他常见的颅底肿瘤、功能区肿瘤等更是数不胜数,多年的钻研和手术成功经验成就了巴特朗菲教授当之无愧的国际颅底、脑干手术教授。
平均切除率达到90%以上,且不惧脑干、丘脑、胼胝体等“手术禁区”部位,都能顺利准确地剥离肿瘤,尽可能地不造成新的神经功能损伤,这是巴特朗菲教授临床多年的手术特点,这样技术、技艺高超的神经外科手术在世界范围内都属教科书示范级别。
作为INC国际神经外科医生集团旗下世界神经外科顾问团的重要成员教授之一,今年5月,巴特朗菲教授应江苏省人民政府外事办公室之邀,将在苏大附儿院、无锡二人民医院进行临床手术示范,国内神经外科专家可实地观摩这位国际手术教授亲自主刀手术,国内神经外科疾病患者无需出国,也可接受巴特朗菲教授教科书级的手术治疗,众多国内因手术困难、风险大而一再推迟治疗的复杂位置脑瘤患者将有治疗新选择。
参考文献:Helmut Bertalanffy . Predicting the necessity of anterior communicating artery divisionin the bifrontal basal interhemispheric approach . Acta Neurochir (2016)




