“我的优先级是这样的,保面、全切、保听”,2022年巴教授来华示范手术期间,听神经瘤患者袁先生在常规术前谈话时坚定明确了自己的手术诉求。
30多岁的袁先生(化名),是一名大学高校教授,在讲台上他教书育人;在讲台下,他不忘科研初心,一心投入学术的海洋。
然而命运弄人,他不会想到,自己竟然与「耳聋」挂上了钩。而他突然下降的听力让人担忧……
2021年冬天,身为大学老师的袁先生上课期间突然感觉到右耳好像被什么东西堵住了,耳鸣、也听不见声音。
检查结果也大大地出乎了他们的意料。右耳突发性耳聋——袁先生的听力报告显示右耳纯音静音听下降至60~70分贝。
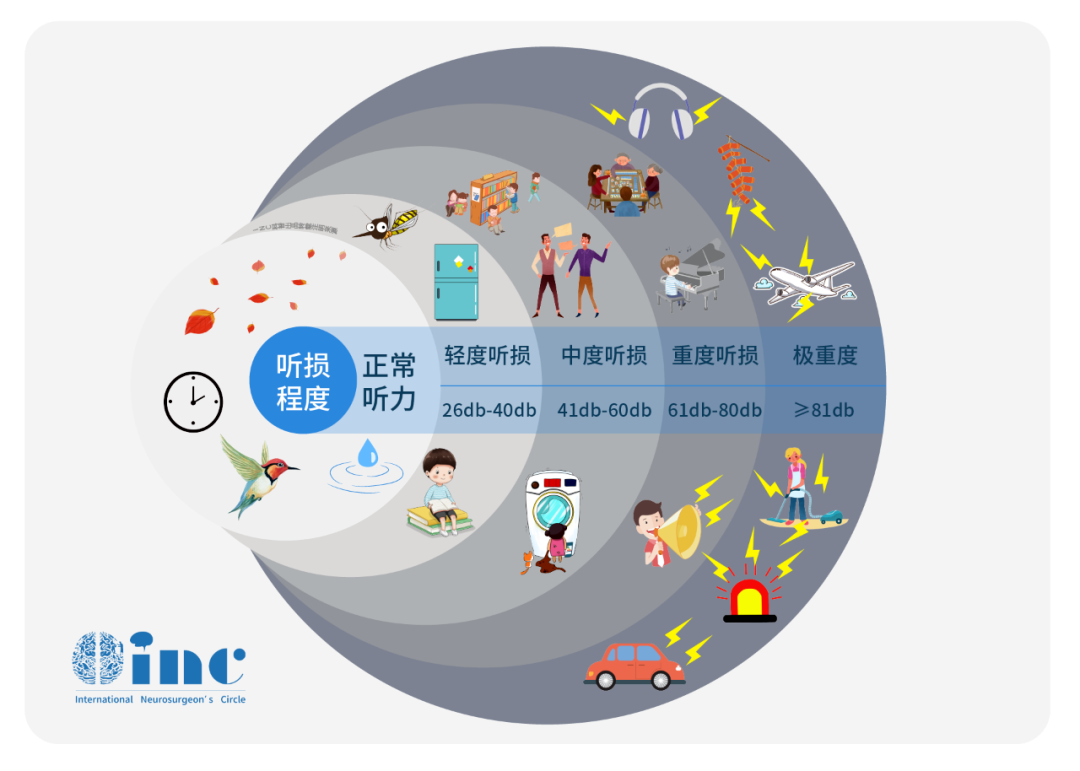
听力正常者的听阈一般小于25分贝,听力损失者的听阈则高于25分贝。从检查结果可知,袁先生全频率段的平均听阈是60~70分贝,属于重度听力损伤。
袁先生无法理解,年纪轻轻的他,为何会出现突聋。作为教师,他也很少在连续的、高强度地噪音环境中。
这样的疑惑更加加剧了袁先生的担忧,如果不是外在因素导致,难道是内在原因?
住院治疗两周,药物治疗后,听力恢复至纯音静听20~30dB。
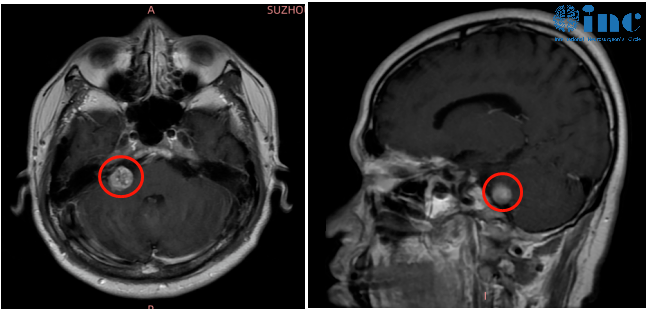
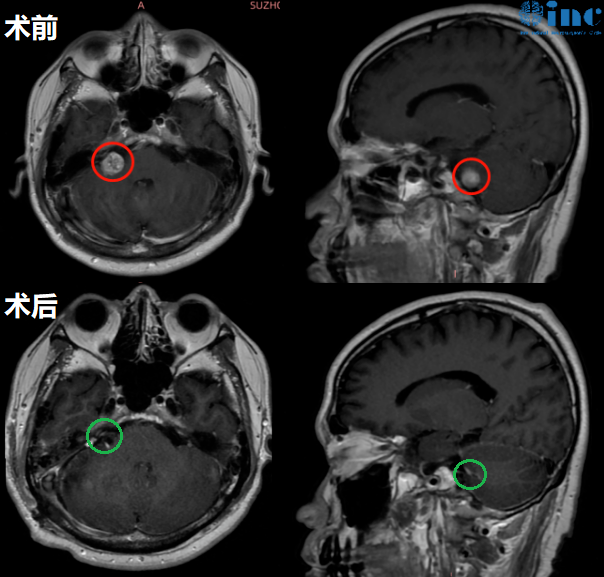
然而进一步的检查才让袁先生恐惧,右侧桥小脑角区结节,考虑听神经瘤。
突如其来的听不见正在侵袭更多年轻人
在大家印象里突发性耳聋比较钟爱老年人,然而近些年调查显示突聋的发病人群在逐渐年轻化。有些30岁,甚至20岁的青壮年也会发生突聋。
但突如其来的听不见声音,正在侵袭越来越多的年轻人。
突发性耳聋,简称突聋,通俗地理解就是突然出现的听力下降。突聋通常在几分钟、几小时,最多72小时之内,连续两个频率的听力损失在20个分贝以上。
突聋的主要病变在内耳耳蜗中的神经细胞及神经纤维,当它们发生损伤,就会造成突然间的听力下降。突聋往往有一些诱因,如过度劳累、大量饮酒、长期失眠、全身状态差等。
耳鸣是突发性耳聋主要的一个前期征兆,80%的突发性耳聋患者之前都出现过耳鸣,有的还会同时出现耳内闷胀感、眩晕、恶心、呕吐等不适症状。

突发耳聋耳鸣也要警惕听神经瘤
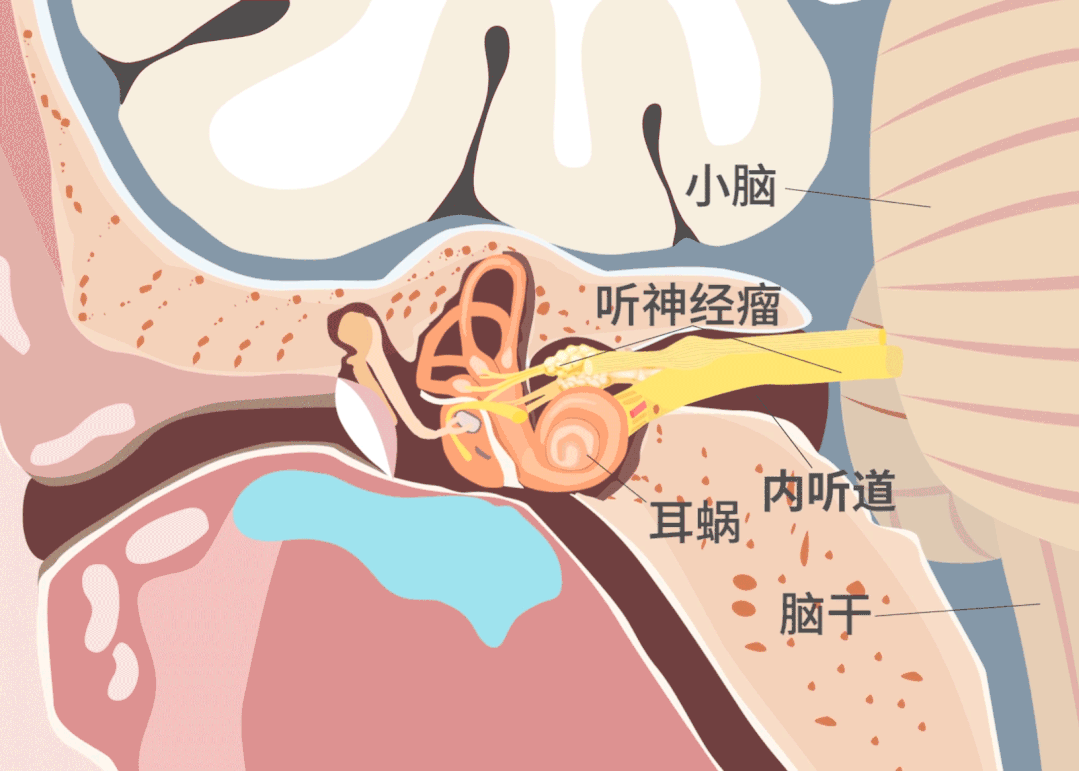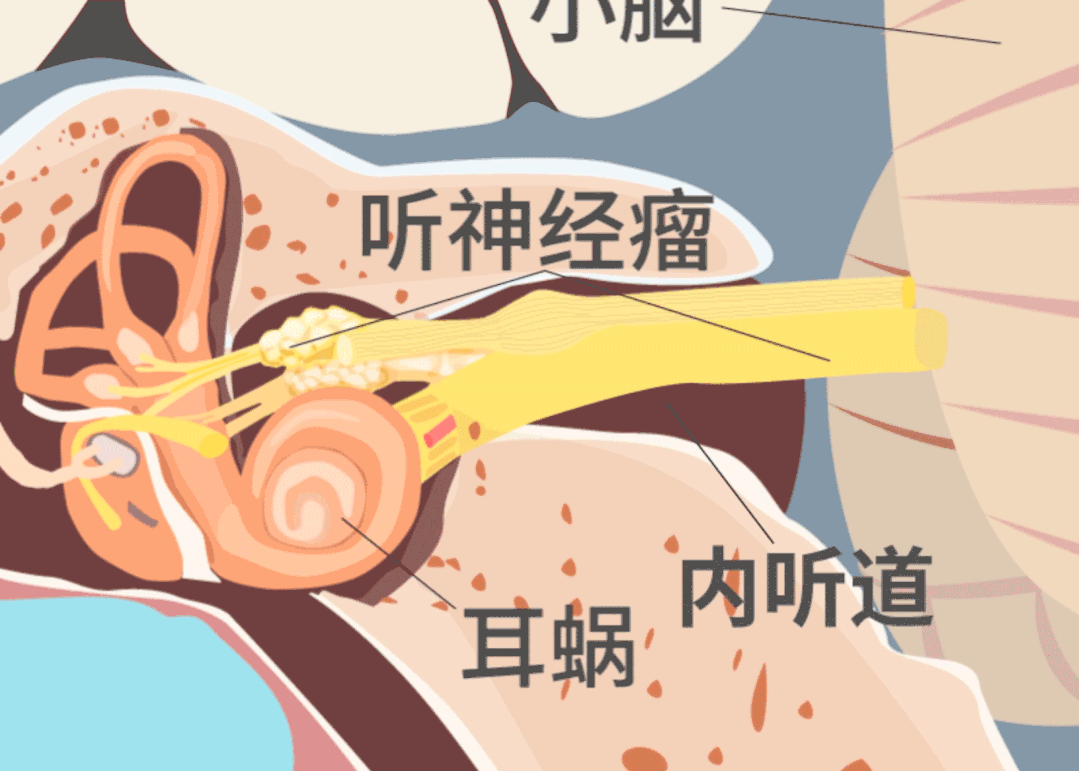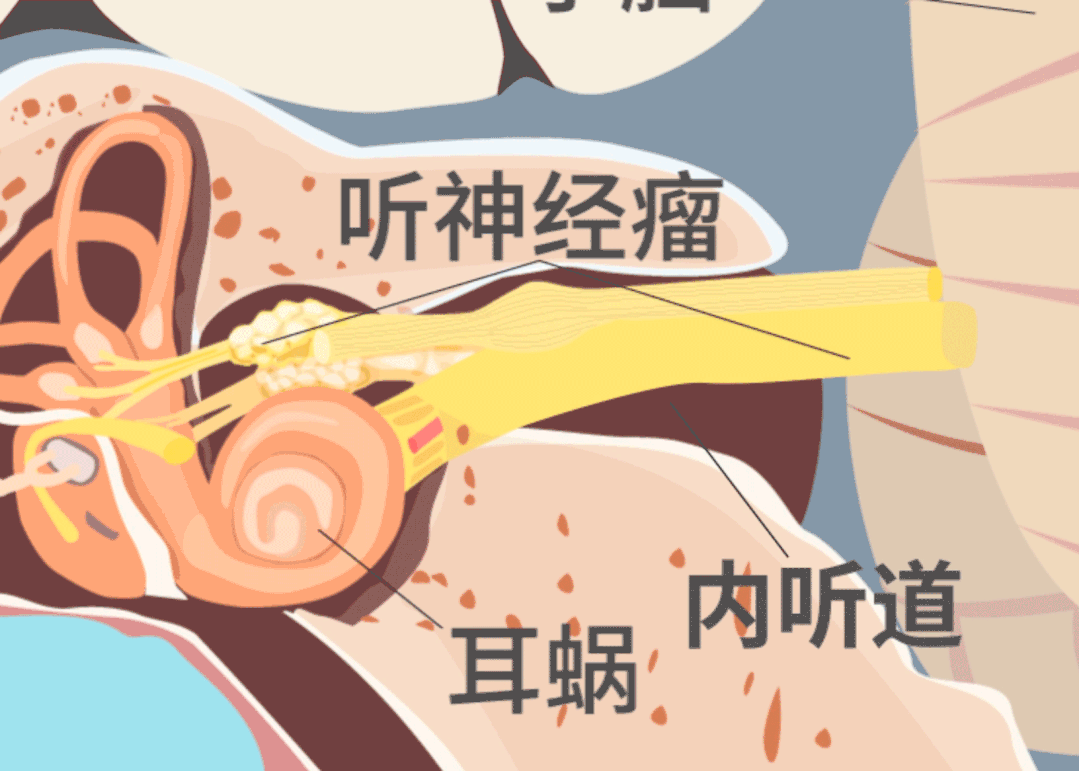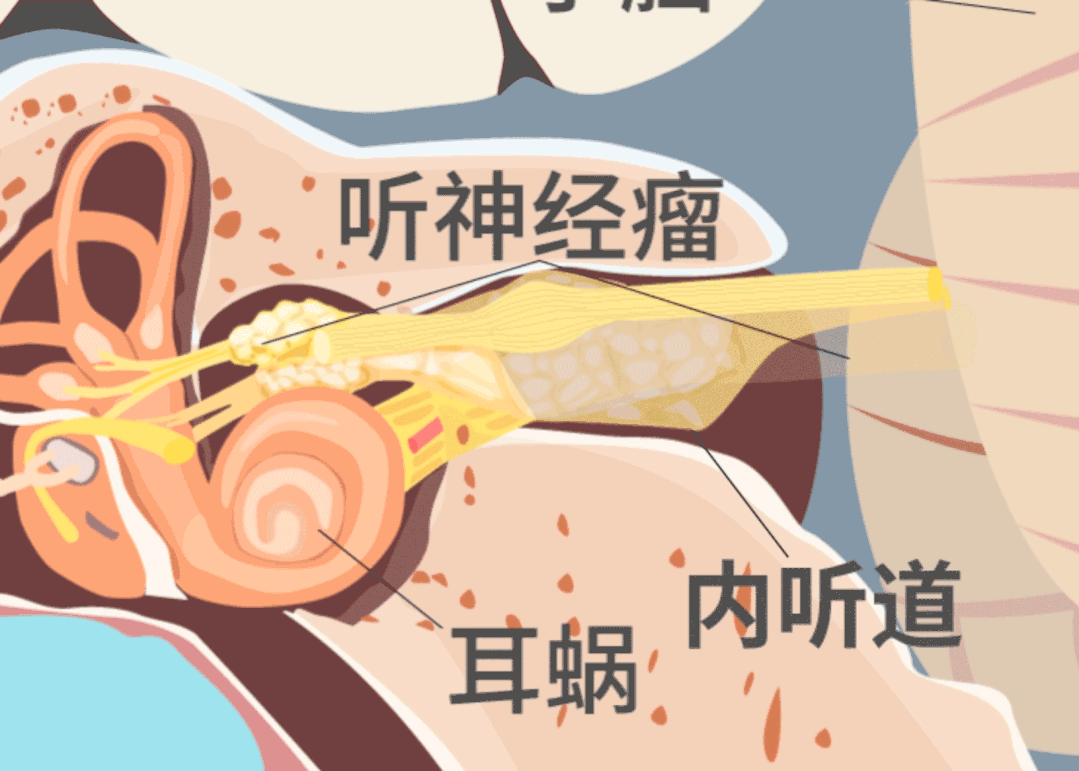
突发性耳聋可能不单是耳朵的问题,很有可能是脑部疾病的先兆。其实,有一种脑瘤导致的早期症状恰恰是耳聋耳鸣。

肿瘤一大部分长在内听道深处,位置如此刁钻的肿瘤,手术难度可想而知。如果想要全切肿瘤不复发,手术需要磨除骨质极其容易伤及面听神经,更容易导致面瘫。
为人师表,就职于高等学府的袁先生无法接受如果手术后面瘫所导致的一系列症状、无奈选择保守治疗。
听神经瘤会导致听力下降,这意味着只要这个肿瘤还存在,袁先生可能会再次面临突聋的情况。
2022年初,袁先生再次出现突发性耳聋症状,距离一开始突聋仅过去四个月不到。由于肿瘤的持续进展,袁先生开始出现平衡能力差、走路时轻微眩晕的新发症状
美国聋盲作家海伦·凯勒说:“盲隔绝了人与物,聋隔绝了人与人”。
因为难以融入对话,听力损失者往往会有严重的孤独感和隔离感。
而手术也成为解决这个问题的主要途径
最早对听神经瘤进行手术切除的是谁呢?
提到手术,提听神经瘤发展史。最早对听神经瘤进行手术切除的尝试是在1891年由纽约Charles McBurney完成(阑尾切除术就是以他名字命名的)。手术医师报道了使用榔头和凿子打开枕下骨板后,小脑肿胀很明显,以至于需切除多余的脑组织,肿瘤并没有被切除,病人十二天后死亡。
1895年5月3日,Annadale从单侧枕下切开颅骨,用手指剥离的方法完全切除肿瘤,桥小脑角处用纱布填塞止血。该患者术后顺利出院,并于数月后顺利生产。
随着他的成功,听神经瘤手术逐渐在各国开展,但死亡率相当高。早期的全部病例都是那些将要死亡的病人,手术是能挽救他们的努力。由于较高的手术死亡率,Cushing将桥小脑角命名为血腥三角(bloody angle)。
而这,是完全有手术机会的
看到这里,你可能要问了,那该怎么办?还有治疗的机会吗?
当然,回到今天,面神经和听神经(如果有可能保存听力)的监测是每个病人所期望的,虽然不能确定,但在好的外科医生手中死亡率已很低,对那些小到中等的肿瘤来说,可以通过几种不同径路均能达到高的面神经保存(包括解剖和功能两方面)。
肿瘤切除操作技巧而言,国际上级的是采用“内听道磨除术”,“膜内切除术”,“无热伤切瘤法”,该理念至今已有40多年的历史。巴教授又是如何将这一理念作用于每一位患者呢?

成功治疗并不是不可能,而袁先生就是一个很好的例子。和很多病友一样,一想到要做的是开脑袋的手术,就忍不住害怕。同时,作为高校教师,他对自己也有着更高的要求,找到合适的医生无疑是当下之急。
“对于内听道型的听神经瘤,自己有相关成功的经验技术可以做到顺利切除,长期性面瘫的风险大概为1-2%。”

▲巴教授远程邮件咨询回复节选▲
得到巴教授如此详细的回复,袁先生一家终于看到了治疗的希望,于是他们早早咨询了巴教授2022年国内示范手术的机会。
“我的优先级是这样的,保面、全切、保听”
当神经外科技术发展到今天,袁先生的诉求得以实现。
巴教授表示这也是他计划达到的手术效果。

▲术前谈话结束,袁先生和教授亲密合影▲
内听道磨除术及修补术
手术中巴教授利用其前沿的手术理念,术中充分磨开内听道,暴露面神经与肿瘤的关系,是肿瘤全切和大水平保护面神经功能的基础。磨除程度以能全切除内听道内肿瘤为宜,不可过度磨除,避免损伤神经、颈静脉球等,否则将会增加手术风险。

“膜内肿瘤切除术”
如何将肿瘤分离,巴教授强调膜内切除。通俗地讲,做听神经瘤手术那就像“剥粽子”一样,要了解肿瘤的组织学、认识肿瘤,自前庭神经鞘(束)膜下与少量前庭神经纤维移行处分离肿瘤。
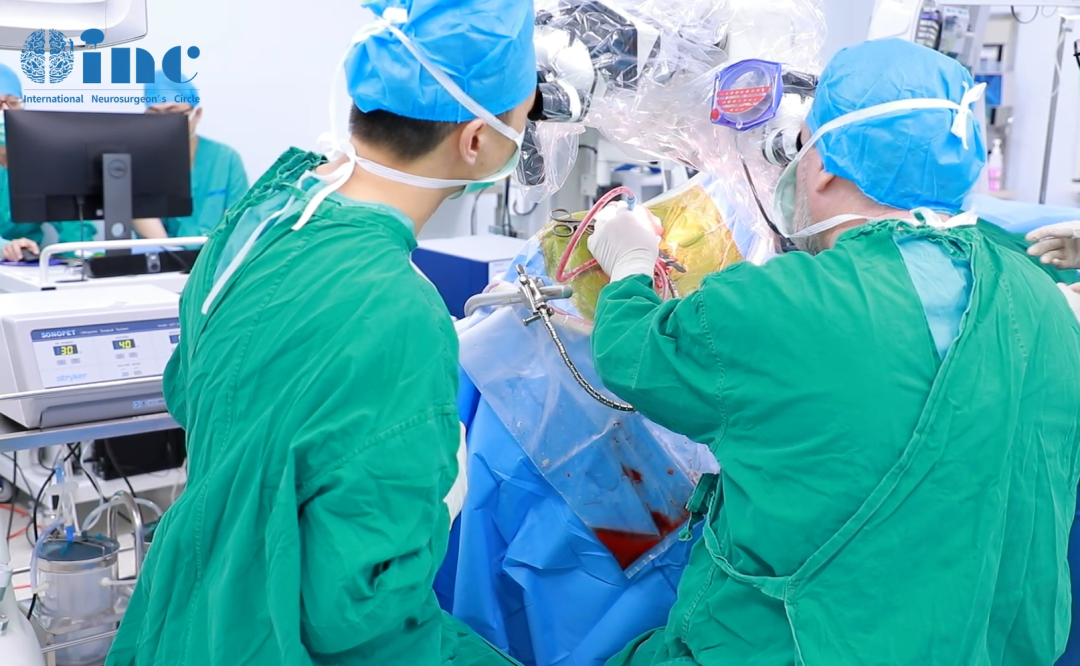
神经电生理监测下“无热伤切瘤法”
从肿瘤中分离出来的面部神经,小通常直径1到2毫米,类似于湿纸巾或蝴蝶翅膀一样的硬度,脆弱,很容易撕裂。想要在肿瘤全切的情况下保留如此脆弱而微小的面神经,难度可想而知。
在术中神经电生理监测下,巴教授利用无热能、钝性工具比如显微镊、神经剥离弯钩等去钝性分离肿瘤薄膜及瘤外正常组织和神经结构。
显微CUSA无牵拉的瘤内减压、切瘤,再慢慢把这包膜剥掉,尽量从脑组织的自然缝隙通道中,把瘤子从一众神经血管丛林中分、剥、切出来,并且很好得利用“打水Irrigation”等操作,免去手术中各种器械来回折腾操作避免热损伤、操作物理损伤等。“打水Irrigation”充分发挥了水和重力的物理原理,让水的重量产生恰到好处的力去分离组织等,尽量做到“不出血、不碰神经、不电凝肿瘤、不电凝血管神经”。
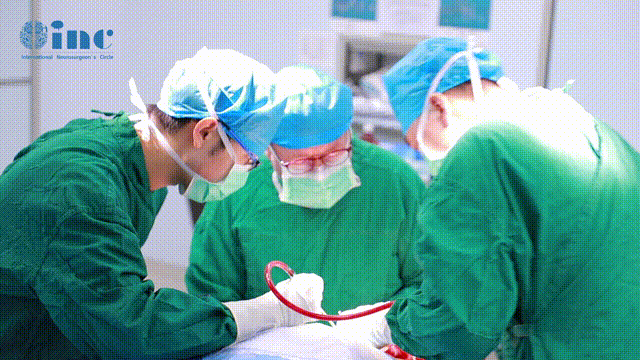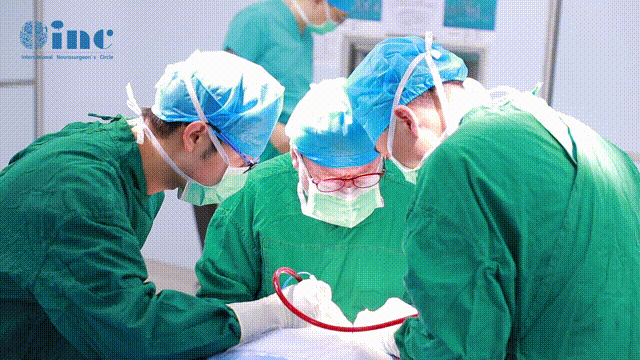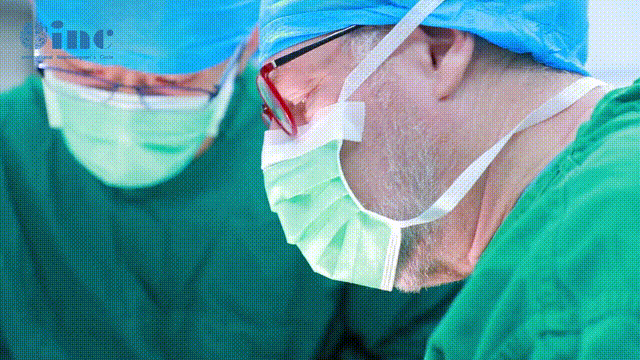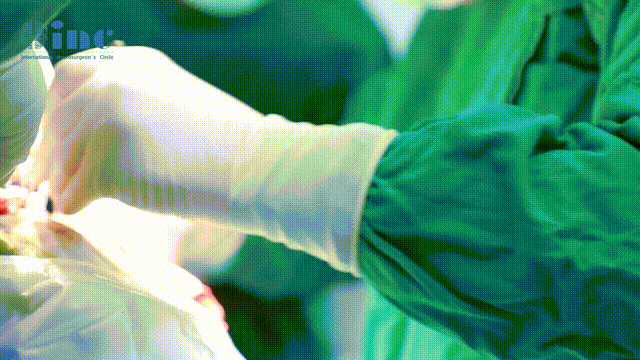
在巴教授前沿手术理念和高超的手术技术下,袁先生的内听道听神经瘤得到顺利切除、面听神经得到了功能+解剖保留,无即时面瘫、右耳原来所剩的微弱听力得到保留。
术后,听力、面神经都保住了吗?
术后一天巴教授ICU查房,袁先生意识清楚,四肢活动正常,术后无即时面瘫,面部功能表情正常。
术后三天,袁先生可自行坐起行走,状态很好。袁先生爱人开心得跟巴教授说“昨天已经能下床走了,大概走了几百米,上午、晚上、中午都走了”。
术后三个月,如巴教授所预料的,袁先生期间出现过短暂的面瘫,但是经过术后的康复训练目前已经得到了恢复,袁先生已经重回大学校园授课。
案例后记
眼观六路,耳听八方。不管是视力还是听力,都是我们日常生活中必不可少的部分。同时,早上醒来,听着窗外鸟儿的鸣叫声,美好的一天开启;夜深了,听着窗外细雨的沙沙声入眠,是多么的温暖和静谧;你手握方向盘与朋友旅行,收听着电台的远方播报,你在沙滩上漫步与情侣耳语……听见,是多么幸福的事情。
因此,优选手术不仅仅是单纯一次治疗选择手术切除肿瘤,还需要选择国际水平得治疗团队进行手术,确保首刀能够顺利顺利全切听神经瘤。如果首刀未顺利全切,肿瘤切了但是人面瘫了、失去听力了;或是没有面瘫但是肿瘤没切除干净,之后导致复发需要再次手术;糟糕的就是不仅肿瘤没切干净、术中还损伤了面听神经。所以一台的“零并发症全切手术”听起来容易,但是需要的是患者有着极其明确清晰的治疗思路。寻找国际神经外科专家的手术治疗,可以大水平避免术后面瘫活肿瘤未切干净复发,使术后生活质量得到大水平地得到保障。




