很多年轻的脑干海绵状血管瘤女性患者,占有很大的群体,当她们步入婚姻自然的要迎接爱神的结晶,或者已经为人母想要孕育二个小生命时,这一直虎视眈眈的“死神”脑干海绵状血管瘤也伺机而动如出现急性脑干出血,而致患者和胎儿于深渊中,如履薄冰在生死边缘徘徊。
脑干海绵状血管瘤 ( Brainstem cavernous malformation,BSCM) 是大脑较关键区域之一的一种病变,对于神经外科医生和患者来说都是一个挑战。脑干海绵状血管瘤因瘤内反复出血或缓慢渗血,导致肿瘤体积急性或缓慢增大,压迫脑干内重要神经核团及上、下行传导束,引起颅神经功能障碍,以及运动和感觉等神经功能缺失,若不及时采取显微手术切除病灶,可因肿瘤再次出血或多次出血,诱发神经功能障碍进行性加重。早期报道 BSCM 保守治疗死亡率可高达 20%; 目前,BSCM 手术治疗的肿瘤全切除率可达 95% 以上,其死亡率降至0~1.9%。这一亚组约占全部脑海绵状血管瘤的15%,手术切除、放射治疗或保守治疗的指征取决于病变的位置和患者的症状。手术治疗的效果明显优于保守治疗,这已成为共识,而如何选择手术适应证和较佳的手术时机是决定手术疗效的关键。
脑海绵状血管瘤较可怕的并发症是脑出血,妊娠期,患者出血风险是否会增加,这是很多患者及家属关心的问题。而且,关于妊娠期的脑海绵状血管瘤自然史仍是有争议的。在之前的研究中,普遍认为妊娠可能是脑海绵状血管瘤患者出现出血的一个相当大的危险因素。相反,近期进行的各种研究表明,脑海绵状血管瘤的存在与妊娠期出血的风险并不相关。怀孕和非怀孕女性的出血风险相似。而且,根据现有文献,妊娠似乎不是与脑海绵状血管瘤存在相关的临床表现恶化的危险因素。脑海绵状血管瘤患者不禁止顺产,也没有进行剖宫产以减少出血发生率的指征。
目前,对于有脑海绵状血管瘤病史的孕妇尚无治疗指南。治疗管理取决于跟踪患者的多学科小组,取决于患者的临床情况,取决于对治疗(内科或外科)对母亲和胎儿的风险效益的仔细评估。但是,我们可以明确知道在这种临床情况下,为了保护未出生的孩子,放射治疗是不可取的,但手术或保守治疗需要仔细评估。而且,在文献中,对妊娠期间中枢神经系统海绵状畸形的研究也很少。通过文献检索,发现30例脑干海绵状血管瘤(脑干海绵状血管瘤)和4例妊娠患者的脊髓髓内海绵样畸形(SICM)。文献报道了12例妊娠期脑干海绵状血管瘤,其中2例在孕期手术。4例SICM中有2例在妊娠期间行显微手术治疗。鉴于此,巴特朗菲教授在此报告三例妊娠期间有症状的脑干海绵状血管瘤,总结文献并分析治疗经验,以提供建议。脑干海绵状血管瘤患者的手术指征主要是由于脑干海绵状血管瘤出现症状性脑干出血,这三名脑干海绵状血管瘤孕期患者均给予了手术治疗,都慢慢恢复正常生活,母子平安,拥有着幸福的家庭。
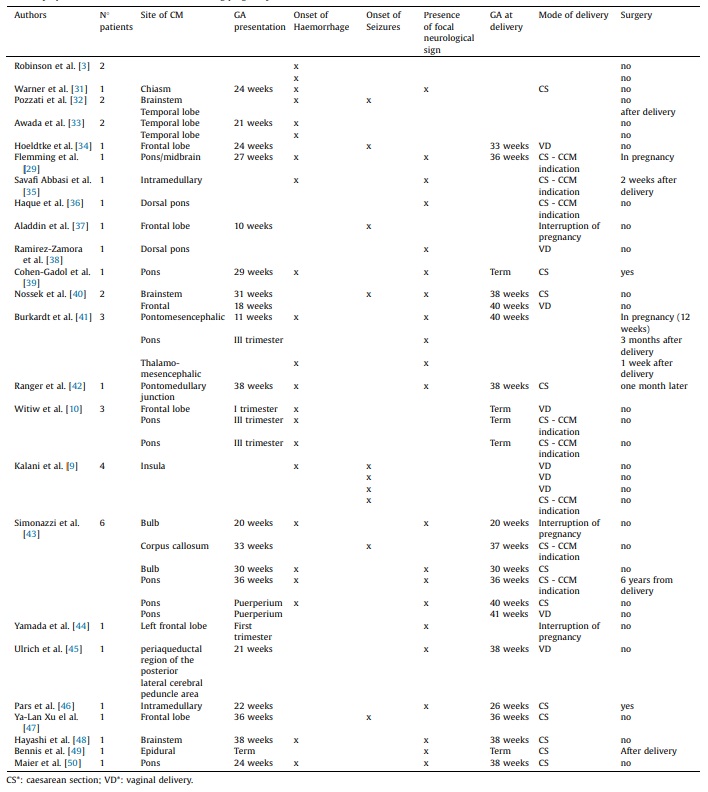
表1:有症状的脑海绵状血管瘤孕期的文献,脑干位置更是少数,来源:doi:10.1016/j.jogoh.2020.101927
INC国际神经外科顾问团WANG成员、国际神经外科联合会WFNS主席巴特朗菲教授在其论文《Neurosurgical considerations on highly eloquent brainstem cavernomas during pregnancy》中表示怀孕期间脑干海绵状血管瘤很少需要外科治疗,但在危及生命和迅速进展的临床情况下需要立即进行。患有脑干海绵状血管瘤的孕妇需要在专门的中心接受治疗,以评估手术的较佳时间点。

脑干海绵状血管瘤手术量高达300例,脑干胶质瘤手术量高达500多例,其他常见的颅底肿瘤、功能区肿瘤等更是数不胜数,多年的钻研和手术成功经验成就了巴特朗菲教授当之无愧的国际颅底、脑干手术教授。平均切除率达到90%以上,且不惧脑干、丘脑、胼胝体等“手术禁区”部位,都能顺利准确地剥离肿瘤,尽可能地不造成新的神经功能损伤,这是巴特朗菲教授临床多年的手术特点,这样技术、技艺高超的神经外科手术在国际范围内都属教科书示范级别。
国际脑干手术专家巴特朗菲教授关于孕期脑干海绵状血管瘤治疗讨论
孕妇脑干海绵状血管瘤比较少见,但如果发生这种情况,对于治疗要求较高。巴特朗菲教授表示:根据巴教授的经验和现有文献,我们介绍了我们目前对妊娠脑干海绵状血管瘤患者的治疗方法(图1)。手术指征在怀孕期间谨慎观察,以避免对母亲和孩子的任何风险,手术指征取决于患者的临床状况,需要与患者和家人单独讨论和确定(图1)。特别是从麻醉师的角度来看,需要考虑的较重要的一点是确保气道顺利的可能困难,这是麻醉相关死亡的较常见原因。此外,孕妇有较高的耗氧量和较低的残气量,这也降低了插管期间呼吸暂停的时间。孕妇的血流动力学参数也会发生变化,使围手术期处理复杂化。例如,在这种情况下,血容量增加,红细胞压积降低。此外,关于麻醉药物对神经元发育的可能影响的争论仍在进行中,在选择某种麻醉方案时需要仔细考虑。
如果脑干海绵状血管瘤病变无症状,临床稳定,症状轻微或进展缓慢,则应以保守治疗为主,定期临床随访。如果出现危及生命的情况或临床症状迅速进展,应立即手术治疗。从巴教授的观点来看,妊娠晚期的患者在分娩后有明显的临床症状(见患者2),手术可能会延迟,以防止危及母婴。在妊娠早期出现类似症状的患者中,手术是必要的,因为预产期很遥远,怀孕后推迟手术太危险(图1)。选择性剖宫产术后立即或延迟神经外科手术已被证明在怀孕期间的其他神经外科情况下是一个选择,在母亲的症状恶化的事件。在这一阶段分娩是可能的,维持妊娠对孩子来说太危险了。然而,这需要单独决定,不能一概而论。
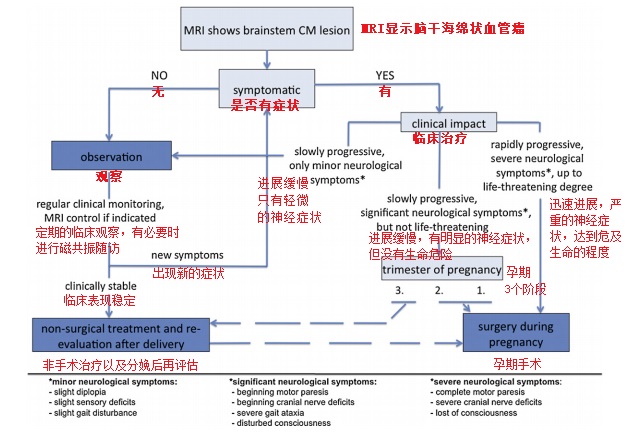
图1:妊娠期脑干海绵状血管瘤治疗流程
如果需要手术,手术入路和计划需要与麻醉师和妇科医生一起仔细规划,以尽量减少手术和麻醉时间,并讨论围手术期处理。较值得注意的是,脑干的任何操作都需要小心再小心,不能损伤了神经,这可谓是临床中较大的瓶颈所在,不少病人在手术当中就心跳呼吸不行了,不少术后并发症肢体瘫痪、呼吸控制、昏迷而长期ICU住院的,这些手术后并发症的出现就多数注定了预后较差。手术计划受到限制,因为妊娠期间不建议使用术前/术后对比增强图像。这可能导致难以检测脑干海绵状血管瘤相关DVAs或脑干海绵状血管瘤病变与脑干供血动脉/静脉之间的相关性。
案例展示:案例1
31岁桥脑海绵状血管瘤准妈妈,两次开颅,一次分娩,开颅手术后成功诞下健康婴儿。
31岁的陈女士已是一位3岁男孩的母亲,一家三口美满地生活在一起。为了给这个家庭再添一个可爱的宝贝,她如愿以偿地怀上了孩子。然而,妊娠11周因左侧进行性偏瘫、吞咽障碍、舌感觉异常、左侧中央面瘫、进行性疲劳头痛从妇婴医院转至巴教授所在神经外科医院。伴纤维追踪的MRI显示陈女士右侧桥脑病变,伴急性出血,周围皮质延髓和皮质脊髓纤维一致移位(图2)。但是在初期的保守治疗过程中,患者在随后的 7 天内在抗水肿药物的作用下症状恶化,并出现了手术指征。到了“生死攸关”的时刻,需手术。巴教授术前与的神经外科麻醉师、妇科医生讨论围手术期处理。术中放置腰椎引流管引流脑脊液,目的是降低颅内压,并尽量减少脑回缩的需要。术前及术后均行胎儿腹部超声检查,由于处于妊娠早期,我们未对胎儿进行持续围手术期监测。手术于妊娠12周进行,术中应用神经生理监测和神经导航,采用左侧颞下经小脑幕入路,脑干病灶成功切除,为了保障母女的顺利,没有选择扩大切除。术后母女均身体状况良好,经组织病理检查证实为脑干海绵状血管瘤。
术后一周内患者临床症状好转,并于妊娠40周及时产下一名健康女婴。分娩两个月后,陈女士出现左侧面部麻痹,和脑桥切除腔再出血,经MRI证实。与初期的图像相比,在脑桥区发现一个脑干海绵状血管瘤残余,更多的是背侧和下方(图3)。T1核磁共振造影(考虑到胎儿顺利,未在妊娠期间进行)显示竟是一个较大的发育性静脉异常(DVA)。这次手术是通过乙状窦后幕下小脑上入路进行的,全部切除了脑桥的脑海绵状血管瘤。术后,陈女士症状好转,二次手术后一年,陈女士状态恢复的好,回归到正常生活。
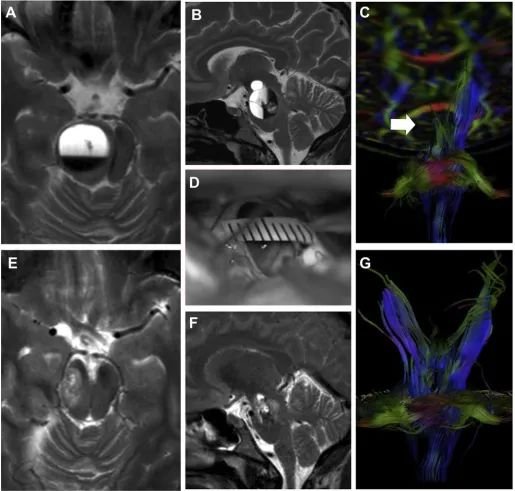
图2:妊娠期患者1的术前MRI (A - C)、术中视图(D)和术后MRI (E-G):轴向(A)和矢状(B) T2W图像显示右侧脑干海绵状血管瘤病变较大。DTI(C)检测右侧皮质脊髓束的移位。术中显微镜下显示脑干海绵状血管瘤切除后的术腔,无残留病变(D)。
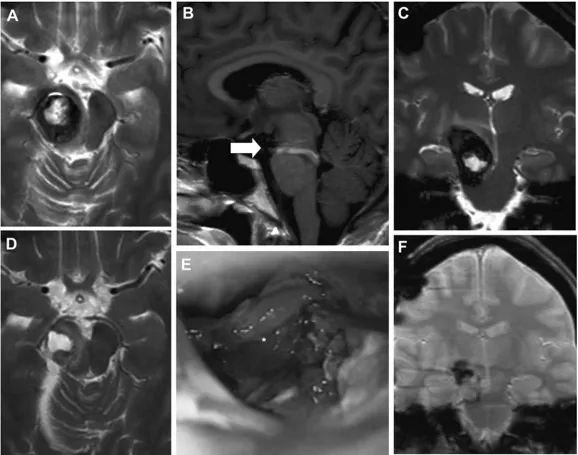
图3:患者1分娩后的术前MRI(A–C)、术中视图(D)和术后MRI(E和F):轴向(A)、矢状面(B)和冠状面(C)MRI平面显示脑干海绵状血管瘤病变的残余和较大的DVA(箭头,B)。术中显微镜观察(D)显示手术腔和海绵状血管瘤残留(星号)。
案例展示:案例2
34岁脑干海绵状血管瘤准妈妈,放疗加保守10年,产后一周,成功手术
34岁李女士,当怀孕四个月时,出现一开始胎动时,做为一个新手妈妈,她体会到了新生命带来的奇妙感觉。她乐观,对生活充满热情,她相信每一个新生命的到来都有它的归宿。尽管她还是一名10年左丘脑-中脑海绵状血管瘤患者,10年间她接受了放射治疗和保守治疗。放射治疗前,她曾有过一种少见的全身性癫痫发作,并伴有轻微的非特异性临床症状,如头痛和头晕。在就诊前的一年里,她的头痛加重,新发右手感觉异常,右臂轻度麻痹间歇出现。随访MRI证实脑干海绵状血管瘤病变有再出血。同时确定患者妊娠期(妊娠6周),并将患者转至巴特朗菲教授所在医院进行进一步评估。由于她的症状很少和麻痹症状好转,患者进行了保守的随访,幸运的是,她的症状在整个妊娠期间保持稳定。产后一周,患者再次出现右臂麻痹,经枕旁幕下小脑上入路成功手术。病变完全切除,病人的病情在接下来的几周内得到好转,迎接的生活。
案例展示:案例3
26岁新手妈妈,孕晚期发现桥脑海绵状血管瘤,成功手术后,术前症状完全缓解
26岁英英是一个可爱的准妈妈,对于孩子,她希望她健康快乐,在一个开心幸福的家庭中长大。可是,人们常说世事无常,正当英英沉浸在即将做母亲的喜悦之情时,她被诊断出患上了脑瘤。在怀孕的然后三个月发现脚部间歇性感觉异常,右臂灼痛,右外展神经不完全麻痹。MRI显示右脑桥脑干病变,根据患者的临床情况和影像学检查建议在妊娠期间对患者进行保守治疗。分娩及时且无意外,但三个月后患者发现复视进展和右臂疼痛加重。MRI证实脑干海绵状血管瘤内有新的出血,具有手术指征。通过乙状窦后幕下小脑上入路切除脑桥海绵状血管瘤,术后病程平稳,术前症状完全缓解。
例如,在巴教授的一个病人中,我们初期决定采用颞下经小脑幕入路进入位于脑干内侧和上部的脑干海绵状血管瘤病灶,以较好地接近病灶,同时避免对脑干内的后颅窝进行任何操作。我们完全清除了血肿和脑干海绵状血管瘤病变,没有挑战通过扩大的方法完全清除,防止危及到孩子的安危。由于病人在分娩后出现复发症状性脑干出血,病灶未完全切除,病灶的残余部分位于背部,二次手术采用乙状窦后幕下小脑上入路切除。尽管分娩后需要进行二次手术,但是一开始治疗仍然是满意的。分娩后的对比图像显示在脑海绵状血管瘤病变的背侧有一个较大的DVA,通过后颅窝入路成功手术。
结论
有症状的脑干海绵状血管瘤,特别是在怀孕期间脑干海绵状血管瘤仍然是一个少见但严重的事件。一旦确诊,需要一个具有高超技术的神经外科团队治疗。如果出现危及生命的情况或临床症状迅速进展,应立即在怀孕期间进行手术,特别是在怀孕的头几周。如果脑干海绵状血管瘤病变无症状,临床稳定,症状轻微,或仅表现为缓慢进展的模式,在妊娠期间进行常规临床随访的主要保守治疗是合适的,分娩后应考虑重新评估手术。
孕期发现脑瘤,由于治疗可能涉及多种疗法,包括手术、放疗和化疗,每一种疗法都对母亲和发育中的胎儿有风险。决定妊娠期间治疗的时机或推迟到分娩后,继续妊娠或选择终止妊娠,以及未来的计划生育(family planning)和生育是复杂的,需要一个多学科医疗团队来评估对母亲和婴儿的影响。关于妊娠期脑瘤的治疗尚无指南或共识,因此,应尽量选择成熟的医疗团队根据经验、能力以及患者的价值观隔和需求作出个体化的治疗决定、追求较佳的总体效果。
参考资料:
1. Helmut Bertalanffy. Neurosurgical considerations on highly eloquent brainstem cavernomas during pregnancy
2. doi:10.1016/j.jogoh.2020.101927




