脑干海绵状血管瘤手术成功率高吗?国外脑肿瘤医院有没有的?
颅内海绵状血管瘤是神经外科常见的脑血管疾病,Otten P等W在一项大样本的尸检研究中发现颅内海绵状血管瘤的人群发生率约为0.5%,占颅内血管疾病的5%-10%[2]。颅内海绵状血管瘤主要由发育不良的血管窦样组织所构成,临床上主要表现为反复的少量出血,根据出血部位的不同,可表现为相应的神经功能障碍。脑干是颅内海绵状血管瘤的好发部位,根据文献报道,4%-35%的颅内海绵状血管瘤位于脑干。脑干有成年人的拇指大小,其中密布神经核团及纤维束,而且位置深在,曾被视为手术的禁区。发生于脑干的海绵状血管瘤—旦出血,可引起较严重的神经功能障碍,如面瘫、吞咽困难、饮水呛咳、头晕、复视等颅神经功能障碍,头痛、呕吐等颅高压症状,肢体瘫痪、麻木等传导束症状,严重时可导致患者长期昏迷、呼吸循环衰竭甚至死亡,对患者健康造成较大的威胁。而脑干海绵状血管瘤手术也存在的较大的风险,对神经外科医生来说是一个较大的挑战。神经外科医生往往面临着两难的境地。脑干海绵状血管瘤手术成功率高吗?近十年来,随着对脑干海绵状血管瘤自然史不断了解,显微解剖、神经影像、导航及术中电生理监测技术、手术技术、手术器械的不断发展,脑干海绵状血管瘤的手术治疗也有了很大的进展。
脑干海绵状血管瘤手术成功率高吗?手术结果解读
脑干海绵状血管瘤曾经被认为是不可手术的,但随着病人选择、手术技术、导航技术、磁共振纤维束成像技术及术中神经电生理监测的不断发展,脑干海绵状血管瘤的手术也逐步获得了满意的结果。Kearns等人在其关于脑干海状血管瘤的系统综述中共纳入了1986年-2 0 1 8年的8 6项研究共2493名手术患者,分别采用固定效应模型和随机效应模型对手术结果进行了汇总。根据随机效应模型,手术全切率为89.4%(86.5%-9 2%),未进行全切者术后再出血率为57.2%(43.5%-70.2%),神经功能的好转率为57.2%(52.1%-62.3%),神经功能障碍加重发生率为11.6%(9.0%-14.8%),死亡率为1.9%(1.4%-2.5%),术后并发症率为41.2%(36.2%-46.2%)。手术结果被认为与病变的大小,病变是否跨越中线,是否伴有发育静脉畸形,年龄及发生出血与手术之间的时间间隔长短有关。
综合以上对脑干海绵状血管瘤自然史及手术结果的研究,似乎保守治疗的结果较手术结果要更好些,但实际上这两方面的研究结果并不能进行直接比较,因为它们的样本来源不同,被纳人手术研究的患者病情可能更重,出血量更多,病变位置更加表浅。由于伦理学方面的原因,目前还没有一项比较保守及手术治疗脑干海绵状血管瘤的随机对照研究,因此也不存在来自高级别证据的。是否采取手术治疗需要对患者年龄、身体一般情况、病变位置、出血次数、脑干海绵状血管瘤自然史及手术风险进行综合的考量。考虑到手术治疗脑干海绵状血管瘤后的高并发症率,术前已有1次以上出血或已经存在功能障碍的患者更易于理解并接受手术风险。2017年,血管瘤联盟通过德尔菲法(一种专家意见征询法)制定并发布了关于海绵状血管瘤的治疗指南,其中关于脑干海绵状血管瘤手术指征的意见有如下几条:
(1)对于无症状的脑干海绵状血管瘤患者,手术不予;
(2)对于已有症状或发生过出血的深部海绵状血管瘤患者,如果手术风险与带瘤生存5-1 0年的风险相当,可以考虑手术治疗;
(3)1次症状性出血后脑干海绵状血管瘤的手术指征较弱;
(4)在2次症状性出血后完全切除海绵状血管瘤可能是合理的。
国外脑肿瘤医院有没有的?
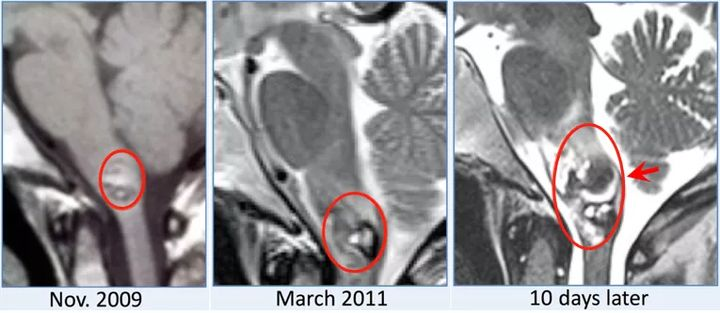
L女士,年龄45岁,发病2年前发现脑干海绵状血管瘤,偶发小量脑干出血,10天前迅速出现感觉运动障碍,吞咽困难,构音障碍,呼吸功能不全
图1:术前MR,2009年发现脑干延髓脑桥海绵状血管瘤,2年后在10天内迅速恶化发生脑干出血。
手术医生
德国INI国际神经学研究所Helmut Bertalanffy教授及其手术团队
手术地点
德国汉诺威国际神经科学中心INI
手术过程
半坐位,显微镜下经膜髓帆入路全切病变,全切除时间为2.5小时,手术顺利

【经膜髓帆入路示意图,利用自然的界面,对组织的损害较小;不仅可以处理四脑室外侧孔内(Luschka孔)的病变,可以磨除C1后弓获得自下而上更为舒适的操作角度,扩大了对脑室侧方的显露】
术后情况
术后1天:ICU治疗观察。术后7天:患者呼吸功能好转,自主呼吸好,无吞咽困难等,遂转到普通病房治疗,患者能在协助下下床、少量活动,在康复师指导下进行 康复锻炼。
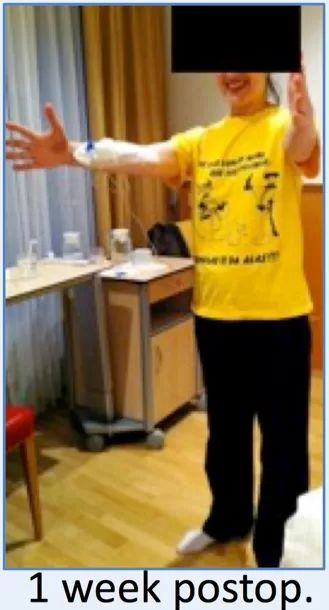
脑干病变成功全切,术后重生,患者从靠呼吸机辅助“躺着进院”,术后3天即可撤机,7天即可站立行走
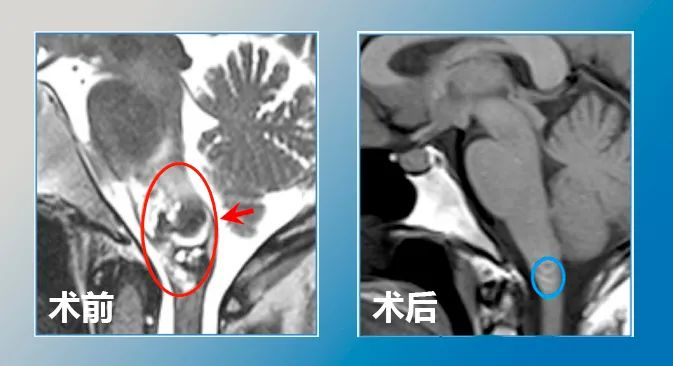
术后9月,复查MR显示病变全切,脑干组织复位等
国外脑肿瘤医院有没有的?目前,巴特朗菲教授是德国汉诺威国际神经科学研究所(INI)神经外科教授和血管神经外科主任。德国INI是的神经外科研究及治疗机构,其国际前沿的治疗范围包括脑(脑肿瘤、脑血管病、先天畸形、功能性疾病等)、脊髓(脊髓肿瘤、AVM、脊髓空洞症等)、脊柱和四肢骨骼系统(椎间盘突出症、关节疾病等)、周围神经疾病(各类周围神经损伤后的治疗等),拥有连续电生理监测(诱发电位)下的精确显微外科手术、术中多普勒超声和ICG血管造影、神经导航、5-ALA荧光和术中MR引导技术等国际前沿的治疗设备与技术,在颅内肿瘤,是颅底及脑干疾病的外科手术治疗方面享誉世界。
德国INI拥有很多国际的、蜚声海内外的神经外科教授,除了巴特朗菲教授教授以外,其儿童神经外科主任Concezio Di Rocco教授是很多本神经外科书籍和手册的作者和编辑,在国际儿童神经外科领域贡献卓著。此外,德国INI还为中国培养了不少高级的
神经外科专家,并经常开展神经外科学术交流,不断促进神经外科领域新的临床技术革新与发展。
近十年来,脑干海绵状血管瘤的手术治疗有了很大的进展,但术后的死亡率、并发症率仍然很高。展望未来,对脑干海绵状血管瘤自然史进一步的研究将更有助于我们准确的掌握手术指征和制定手术策略,更高场强M R I的应用、导航技术及神经电生理技术的进步将在术中更准确的定位病变、神经核团及纤维束,手术机器人技术的不断发展将更加微创的切除病变,最终达到顺利切除病变,降低术后死亡率及并发症率。