脑海绵状血管瘤(海绵状血管瘤)一直被认为是神经系统血管畸形的主要病理类型之一。由于在血管造影上未见异常的血管分布,海绵状血管瘤已被列入神秘或隐匿性血管畸形的描述。所使用的术语是海绵状血管瘤,但是最近“海绵状畸形”这个术语已经被广泛接受,明确地将这些病变与的血管瘤区别开来。
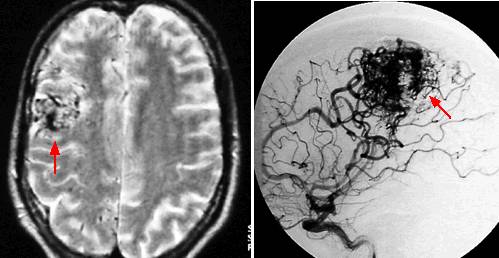
中枢神经系统海绵状血管瘤影响0.4 ~ 0.9%的人群,占全部血管畸形的8 ~ 15%。脑干(延髓、脑桥和中脑)的发病率估计在9%到35%之间,脑桥的发病率较高。
在磁共振成像(MRI)时代之前,脑干海绵状血管瘤仅在尸检或手术中诊断。MRI表现为高信号强度和低信号强度的网状核,周围为含铁血黄素的低信号边缘。血管造影(DSA)被认为是一种不必要的诊断工具,但它对决定手术的策略和方法(颞下、岩下联合或半球间)很重要。
鉴别诊断包括大量的疾病,如出血性肿瘤、炎性病变、混合性病变、毛细血管扩张、发育性静脉畸形。
脑干海绵状血管瘤的临床症状与出血部位有关。眼部运动和面部病变是较常见的缺陷。
无症状脑干海绵状瘤患者发生神经事件的风险较低(从0.25到 6.5% -平均4%)。手术后发生神经事件的风险大于10%。一些作者认为手术治疗无症状海绵状瘤对患者几乎没有好处。
1928年,丹迪是一个为脑桥海绵状血管瘤做手术的神经外科医生,手术的适应症是脑桥出血。很明显,这个诊断是在手术后才确定的。出血的存在或不存在、严重程度、局部和肿块效应决定了手术的时间。有几种技术可以应用于手术,如神经导航和术中超声,特别是如果病变太小和在一个比较深的区域。
对于有轻微或非致残症状的年轻患者进行幕上(和小脑)海绵状瘤的手术可能是有问题的。然而,鉴于随着时间的推移,出血或神经功能障碍的累积风险,可能需要对其中一些患者进行选择性手术切除。更有问题的是位于皮层或皮层下雄辩区和其他功能重要区域,如基底神经节和丘脑,或位于三脑室的病变,如胼胝体和扣带回、室旁和房旁区以及深颞区。然而,最近的研究表明,全部这些部位的病变也可以顺利、发病率可接受的情况下切除。
脑干海绵状血管瘤是一个不同的实体。出血率是其他部位的30倍。由于他们的解剖结构,出血更有可能导致严重的神经功能缺损。脑干海绵状瘤是一种棘手的治疗难题,因为它们位于具有重要神经功能的脑实质内,切除它们比切除其他部位的脑干海绵状瘤要困难得多。
脑干海绵状血管瘤是最具挑战性的手术之一
海绵状血管瘤已经被研究了150多年,但只有当MRI作为一种诊断工具被引入时,它们的自然史和/或手术指征才得到的研究。在我们的病例系列中,MRI是诊断海绵状血管瘤瘤的优选方法,但在诊断时,全部患者均行头颅CT、MRI血管造影和CT检查。DSA对于海绵状血管瘤的诊断是不必要的,但在选择入路时(颞下、半球间或颞下),显示静脉引流模式是重要的(8)。然而,磁共振血管造影可以用于此。CT扫描发现48%的患者有血肿形成,24%的患者有钙化,19%的患者有水肿。CT定位海绵状血管瘤及其与颅骨的关系。
当涉及到中脑时,特别是当它位于该部分的深处时,这将继续是一个的挑战。
脑干海绵状血管瘤伴有明显的局灶性损伤,这是由出血导致的面部神经损伤引起的。
脑干海绵状血管瘤可能因其局限性出血而导致灾难性的神经功能损害,每个病变每年的风险为0.7%。在我们的系列中,只有2例患者出现多次出血,这些患者的Rankin量表(mRS)改进率较差。女性有更高的出血风险。Aiba等人的研究表明,年轻女性发生出血事件的风险更大。Fritschi等人对出血后的恢复进行了更好的描述。他们分析了139例患者,其中30例接受了临床治疗,43.3%的患者完全康复。轻度残疾23.3%,中度和重度残疾6.7%,死亡率20%。
立体放射外科治疗存在争议
立体放射外科已被用作脑干海绵状血管瘤的另一种治疗方法,但其应用存在争议。Amim-Hanjani等报道了16%的长期性放射损伤发病率和3%的与辐射相关的死亡率。Porter等报道59%的暂时性并发症和4%的长期性并发症。
为什么脑桥海绵状血管瘤预后差?
这可能是由于眼动神经核的邻近造成的。运动障碍与从大脑后动脉发出的环状穿孔动脉有关。
较好的手术方法是什么?
中脑前部和脚间窝内可通过颞下和乙状窦后入路进入后部。然而,通过小脑上、小脑幕下入路进入后半坐位部分效果更好。我们更倾向于乙状窦后入路,因为它能更好地观察顺利入口区域。
全部患者都应使用体感诱发电位,以避免神经损伤。
脑干海绵状血管瘤手术的时机应考虑症状、核体征以及急性症状的存在。我们认为,血肿的扩大和体积是手术前应该考虑的因素。
INC国际神经外科医生集团:通过更佳的手术入路(可行的入路)和显微外科技术可以顺利地切除脑海绵状血管瘤。影响手术结果的因素有术前状态、手术时机和全切除。手术干预的目的应是完全切除病变,无任何神经损伤。
资料来源:Einstein (So Paulo) vol.10 no.1 So Paulo Jan./Mar. 2012




