成人脊髓肿瘤多数为室管膜瘤;对于儿童星形细胞瘤(多为低级别星形细胞瘤)较常见约占全部脊髓肿瘤的60%,其次为室管膜瘤(28%)。对于年龄小于3岁的儿童,低级别星形细胞瘤较为常见,其次为神经节胶质瘤。脊髓髓内肿瘤都是恶性的吗?脊髓髓内肿瘤既有良性,也有恶性。
脊髓髓内肿瘤分类
1.室管膜瘤:典型的室管膜瘤边界相对较为清楚,它完全起源于脊髓;另一类型为粘液乳头状瘤,多发生于终丝和圆锥。脊髓室管膜瘤的预后比起颅内室管膜瘤要好得多,特别是粘液乳头状室管膜瘤。脊髓室管膜瘤性质主要以良性为多,具有生长缓慢的特点。
2.星形细胞瘤:根据修订的国际卫生组织(WHo)中枢神经系统肿瘤分类标准,毛细胞型星形细胞瘤为Ⅰ级,低级别弥漫性纤维型星形细胞瘤为Ⅱ级,间变性星形细胞瘤为Ⅲ级,多形性胶质母细胞瘤为Ⅳ级。典型的毛细胞型星形细胞瘤组织稀松,常伴有囊肿形成。而弥漫性纤维型星形细胞瘤则为侵袭性生长,导致脊髓呈纺锤形膨大,累及一个或多个脊髓节段。弥漫性纤维型星形细胞瘤可伴有囊肿形成尽管其更多见于毛细胞型星形细胞瘤。高级别肿瘤,包括间变性星形细胞瘤(Ⅲ级,WHO)和多形性胶质母细胞瘤(Ⅳ级,WHO),表现为细胞生长密集、退形性变、有丝分裂活跃,多形性胶质母细胞瘤的病例还表现为血管增生和坏死。
3.神经节细胞肿瘤:神经节细胞肿瘤的生物学表现与毛细胞型星形细胞瘤相类似,尽管其少数的病例可以发生恶性变。该类肿瘤主要由不成熟的神经元细胞组成,并通常混有肿瘤性神经胶质成分,人们称之为神经节胶质瘤。另有少数肿瘤单纯由神经元细胞组成,称之为神经节细胞瘤。肿瘤多表现为一个有囊壁的结节,边界清楚,常有钙化。构成神经节细胞肿瘤的神经胶质成分通常是星形细胞,其组织学特性几乎与任和一种类型的星形细胞肿瘤相类似。
4.血管母细胞瘤:血管母细胞瘤可作为一种单独的病变偶然发生或伴有希佩尔林道( Hippel-Lindau VHL )病。血管母细胞瘤是一种常染色体显性遗传病,其特点为在颅内和髓内可形成多个肿瘤,并伴有视网膜血管母细胞瘤,肾脏、肝脏、胰腺和附睾的囊性病变,以及肾细胞癌。该肿瘤边界清楚,富含血管结节并可伴有囊肿形成,被视为良性肿瘤,并容易切除。
5.脂肪瘤、畸胎瘤、皮样囊肿和表皮样囊肿:发生于腰骶部的脂肪瘤,通常伴有神经管发育缺陷,因此将其归为一种畸形则更为正确;发生于腰骶部以上部位的脂肪瘤,通常不伴有先天性畸形,可将其视为一种意义上的肿瘤。表皮样囊肿和皮样囊肿在起源上可能是先天性的,其外被覆角质化鳞状上皮。皮样囊肿还含有皮肤附件,据此可以解释其脂性的内容物为何常常混有毛发。
脊髓髓内肿瘤需要手术吗?
髓内肿瘤有相应临床症状是手术的主要适应症。与髓外肿瘤的治疗原则相似,目前对于无症状髓内肿瘤的患者是否进行手术仍有争议。通常会建议对无症状的肿瘤采取保守的治疗策略,这些肿瘤周围至少有一圈正常的脊髓。放疗对于未实现全切的室管膜瘤患者效果仍不确切。但目前研究发现对于高级别的胶质瘤,放疗具有作用。
对于原发的脊髓髓内肿瘤,主要和优选的治疗方法是手术治疗。手术不仅是为了获得病理组织学诊断,也是为了对神经组织进行减压。在可能的情况下,完全切除肿瘤达到外科治愈,则更是手术治疗的目标。过去那种活检加放疗的治疗方法是基于这样一种保守的观念,即完全切除脊髓星形细胞瘤将不可避免地造成严重的神经功能损伤。但越来越多的证据显示,采用合适的手术器械,根治性手术可取得良好的治疗效果,且只冒很小的加重神经功能损害的风险。术者的经验认为,对于神经功能分级良好的患者,在其病情加重之前就应采取的手术治疗,因为分级较差的患者术后恢复神经功能的希望渺茫,而分级良好的患者术后其神经功能则多能维持现状或得到好转。
INC脊髓髓内肿瘤案例一则
30岁白领林先生,颈痛、手臂麻木持续了半年之久,检查竟是髓内星形细胞瘤。由于脊髓内肿瘤生长在脊髓内,所在区域部位深、被脊骨包围、暴露困难,而脊髓是很娇嫩的组织,稍受挤压或碰撞,即可造成长期性的障碍,如果两侧的神经根如果出现破损,病人也可能出现瘫痪。求诊各大医院得到的回复均是建议保守治疗。多方打听后,远程咨询INC国际德国巴特朗菲教授,最终远赴德国进行手术。
巴特朗菲教授亲自为林先生进行了髓内占位全切术,颈5-6椎体成行术,手术全程比较顺利。
术后一天,医院给予颈部外固定护理,动不了但意识是清醒的,术后4天,已经可以下地行走。术后10天,林先生就出院回国进行康复护理和后续治疗了。现在,林先生的颈痛症状大有减轻,手臂麻木感也有所缓解,后续的复查也没有发现肿瘤增长和复发的情况。
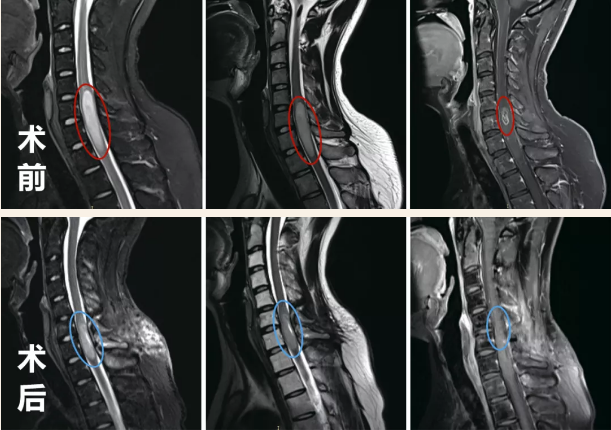
术前术后影像对比显示:脊髓内星形细胞瘤的瘤体强化部分被完整切除,肿胀效应减轻。
巴特朗菲教授所在的INC世界神经外科顾问团是由国际各发达国家神经外科宗师联合组成的教授集团。巴特朗菲教授较为擅长各种复杂位置的脑肿瘤、脑血管病等各种病变,如脑干、丘脑、胼胝体、高位颈髓、颅底等位置,能在确定神经功能不受损伤的情况下全切肿瘤,他一次次的成功切除高难度脑深部瘤,让无数失去信心的患者得到了“重生“。2021年德国巴特朗菲教授将再次来华学术交流,期间为高难度、,或者追求较好手术质量的神经外科患者亲自主刀手术,现开始全国范围内招募神经外科疾病患者!
相关资料信息来源:Operative Neurosurgical techniques




