脑干胶质瘤是指起源于中脑、桥脑和延髓的胶质瘤。20世纪80年代之前,受限于当时的神经外科仍处于”裸眼时代”,以及起步阶段的神经影像、神经电生理监测等,脑干被认为是神经外科的禁区,脑干肿瘤的死亡率接近全切。随着显微神经外科技术、多模态辅助技术的发展,神经外科医生仍在不断对该区域进行不懈的探索。
在神经外科领域,有一位在专攻脑干领域疑难手术病例的国际水准手术教授——INC世界神经外科顾问团成员、世界神经外科联合会WFNS教育委员会主席、德国INI国际神经学研究所Helmut Bertalanffy(巴特朗菲)教授,他有着30多年的脑干颅底手术经验,曾帮助上千位脑干肿瘤患者重获新生。本文交流一例脑干胶质母细胞瘤手术最大水平切除后配合辅助放疗4年未复发的案例,出自教授发表于2020年的
中13章Adult Brainstem Gliomas(成人脑干胶质瘤)。《Surgery of the Brainstem》系统详细的介绍了脑干的解剖特点、不同脑干肿瘤手术入路选择及手术案例展示。
脑干肿瘤手术经典专著《Surgery of the Brainstem》封面
较大脑干胶质母细胞瘤术后4年未复发
右半边脸面瘫,左脸麻木、轻度面瘫、左边耳朵也听不清……身体一直很健康的34岁H男士持续了数月这些症状之后,他觉得不对劲,去到医院检查发现磁共振成像MRI显示脑干部位较大肿瘤,累及左侧桥脑、脑桥臂和小脑。
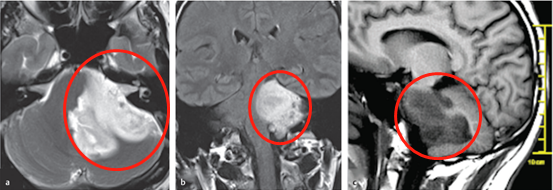
图a、b、c显示脑干较大占位,累及左侧桥脑、脑桥臂和小脑
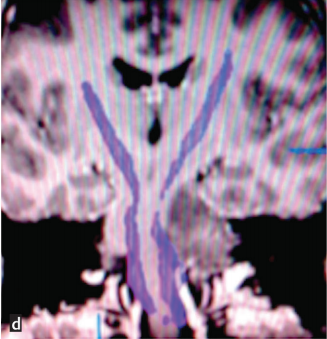
图d:术前弥散张量成像显示脑干肿瘤占位,压迫皮质脊髓束移位
由于不能排除是低级别胶质瘤,鉴于肿瘤的占位效应,医生建议还是尽早手术,以明确病理进行后续治疗。但由于脑干手术的较其复杂性,瘫痪风险很高,很多医生没有把握。为追求高质量的手术效果,Hans求诊于德国有名的汉诺威INI国际神经学研究所神经外科教授、拥有着上千台脑干手术案例的国际颅底肿瘤手术教授、INC世界神经外科顾问团成员教授Helmut Bertalanffy(巴特朗菲)教授进行治疗。教授表示可以手术,目的是最大水平地减少肿瘤体积,并进行活检。
治疗团队:INC德国巴特朗菲教授及其治疗团队
手术经过:乙状窦后入路,经左侧桥小脑角显露肿瘤,成功切除肿瘤一半以上。肿瘤累及大部分颅神经(CNs V-XI),无法完全分离,为了避免术后引起严重的神经功能障碍,没有采取全切。最终这些神经完好无损,没有并发症,除了轻微的暂时性步态共济失调,患者没有经历新的神经功能障碍。
十二对颅神经分布图
乙状窦后入路是神经外科手术中较常用的手术入路之一,它可以为桥小脑角区病变的手术提供良好的视野。乙状窦后入路通常用于脑桥小脑三角的病变并且可以提供一条从小脑幕和三叉深到颈静脉球及其相关的脑神经(IX, X和XT)的头-尾方向的通路。

上图为标准乙状窦后入路的钻孔和开颅手术示意图。将一个钻孔A评估的横窦乙状窦交汇处的下方;二个钻孔B放置在乙状窦内端。其他可选的钻孔(虚线)。骨瓣开颅可由实线1(在小脑半球上方)开始,然后进行实线2(在横窦和乙状窦上方),可以用脚踏板控制的开颅器或在窦上方磨除骨(骨窗开颅)。
术后活检结果:Hans手术后经病理检查为国际卫生组织IV级胶质母细胞瘤,IDH1和BRAFN阴性;p53蛋白的局部阳性率高达50%,而O6-甲基鸟嘌呤DNA甲基转移酶(MGMT)启动子高度甲基化。病人术后按Stupp方案进行放化疗。术后随访MRI显示剩余肿瘤逐渐消退,患者临床表现持续良好。
Stupp方案:在放疗期间口服TMZ75mg/(m2 ·d),连服 42d;间隔 4 周,进入 辅助化疗阶段,口服TMZ 150~200mg/(m2 ·d),连用 5d,每 28d 重 复,共用 6个周期。术后4年,患者可以完全独自生活,延髓(图e)和脑桥(图f)轴位t1加权磁共振增强扫描未见肿瘤残留或复发。

H男士术后MR影像
关于脑干胶质母细胞瘤
Hans的脑干胶质母细胞瘤位于脑干左侧桥脑、脑桥臂和小脑部位,病理类型WHOⅣ级,发展迅速,病程短,手术策略的选择不仅关乎患者的无瘤生存期的长短,同时也与患者术后的生存质量直接相关。
脑干胶质母细胞瘤,病灶内血脑屏障损害严重,对周围正常脑干结构存在侵润和损害,预后较差,中位总生存期也就在1年左右。而Hans经INC巴特朗菲教授手术切除,加上辅助放疗,在保持良好生活质量的前提下4年未复发,其原因正在于根据不同患者的病情特点,制定个体化的治疗方案,选择合理的手术决策(较大顺利程度下的尽可能全切肿瘤),此外,基于免疫组化和分子病理的规律辅助化疗治疗,也可让患者长期获益。
参考资料:Helmut Bertalanffy. Chapter 13 Adult Brainstem Gliomas. Surgery of the Brainstem.Thime. 2020.




