颅咽管瘤起源于Rathke囊或颅咽管残存的胚胎上皮细胞,是WHOⅠ级良性肿瘤,毗邻下丘脑、视神经、垂体柄等重要结构,侵入视神经会导致失明,侵入垂体和下丘脑会造成生长激素分泌障碍、身体和智力发育迟缓、尿崩症、精神人格障碍等。在手术治疗中,由于瘤腔小、术野受限,肿瘤难全切、创伤大、并发症发生率高,残余肿瘤易复发。
颅咽管瘤如何才能做到顺利全切呢?
要根据肿瘤具体位置、大小及其与周边脑组织的关系,制定个体化手术入路,大而复杂的肿瘤可能需要联合不同入路手术。主刀医生的手术技术、手术团队的配合程度、术中高医疗辅助设备的应用等,都是影响肿瘤切除程度和患者预后的重要因素。
INC世界神经外科顾问团成员教授、国际神经内镜联合会候任主席Henry W.S.Schroeder教授在其2021年发表在《Neurosurgical Review》上的《Quality of life and olfactory function after suprasellar craniopharyngioma surgery——a single-center experience comparing transcranial and endoscopic endonasal approaches》的论文中,教授所在的德国格赖夫斯瓦尔德大学(Greifswald University)神经外科专家组通过对该医学院接受手术治疗的全部鞍上颅咽管瘤患者进行病例随访和分析,总结了开颅手术与经鼻内镜手术后患者生活质量和嗅觉、视力、垂体等功能的差别。
结论表明:术后新发的垂体前叶和垂体后叶功能减退症,经鼻内镜手术组(E)发生率较低。术后一般生活质量、鼻窦功能和嗅觉功能在两种手术方式后相当。经鼻内镜手术组(E)相对比而言,拥有较好的视力情况、较低的尿崩症发生率和肥胖发生率,但发生脑脊液漏和尿崩症的风险较高。
1、开颅手术:翼点入路和额外侧入路是经颅手术治疗鞍上颅咽管瘤的优选,全部手术均由作者Henry W.S.Schroeder教授完成。对患者进行全身麻醉后,仰卧位,头架固定,头部伸展旋转到对侧,以颧骨为较高点。皮肤切口通常位于发际线的后面。开颅手术后的关键步骤是通过打开侧裂池来释放脑脊液。需要重视的是,肿瘤侵犯视交叉和下丘脑,通过视神经、视交叉或颈内动脉间的间隙去切除肿瘤。如果肿瘤有脑室内侵犯,则可以打开终板,使用神经内镜协助可以好转手术视野,从而避免或减少对视神经及视交叉的操作。
案例
7岁男孩出现垂体功能减退的症状,如体重减轻、生长发育停滞、身体状况不佳和疲劳。就诊四周前,他一直抱怨头痛和呕吐,评估表明是全垂体功能减退。
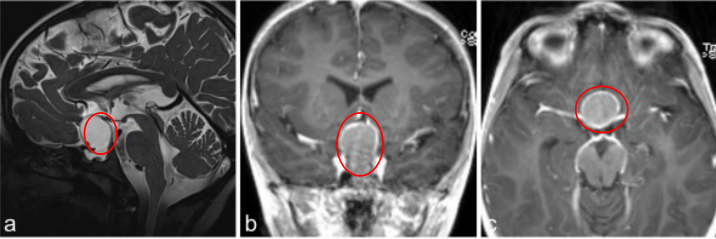

a–c图MR成像显示囊性病变对比增强,高度怀疑颅咽管瘤
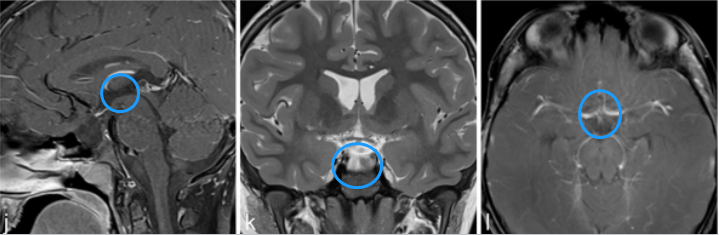

j、k、l图显示,肿瘤得到全切,术后2年没有复发,目前孩子在接受激素替代疗法
2、经鼻内镜入路:经鼻内镜手术切除鞍上颅咽管瘤也均由Henry W.S.Schroeder教授完成。在13例患者中,耳鼻喉科医生为外科医生进行了辅助。全身麻醉后,患者仰卧(30°)固定,经鼻入路的关键步骤是下鼻甲和中鼻甲的双侧偏侧化,鼻中隔皮瓣和鼻后部切除隔片并产生反向皮瓣。当患者出现全垂体功能减退时,肿瘤一般包绕侵犯垂体柄。当垂体功能正常,垂体柄注意保留。颅底用脂肪、纤维蛋白胶和鼻中隔皮瓣填塞封闭。当三脑室被打开时,需放置腰椎引流管5天。
神经内镜技术的相对优势:
1、相比起显微镜手术,神经内镜有好的照明,视野好
2、无需牵拉重要的脑组织,术后反应轻
3、可以与显微镜同时操作切除肿瘤,操作方便简单
4、微创技术,患者恢复更快。
案例
84岁女士视力减退。检查发现双侧视力下降、视野缺损。内分泌评估显示垂体功能完整。
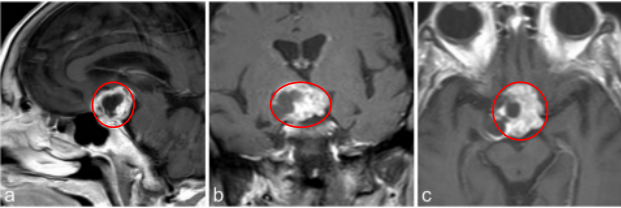

a–c图中,MR成像显示鞍上部分实性,部分囊性对比增强病变,高度可疑的颅咽管瘤。
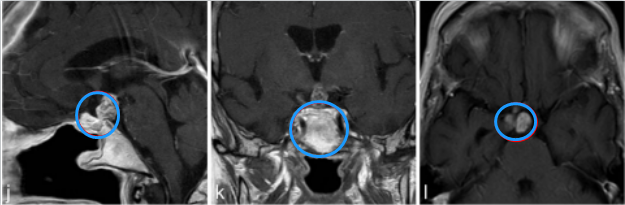

j-l图表示,在3个月后复查MR检查,显示术后垂体柄处有肿瘤少量残留。
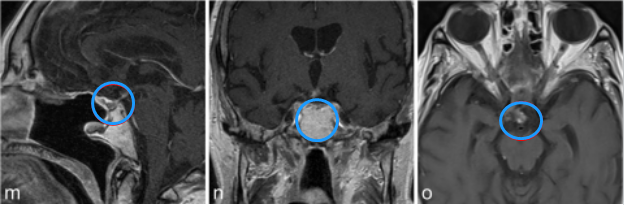

m-o图显示,磁共振成像分期立体定向放射治疗后22个月,显示肿瘤明显缩小。病人经氢化可的松和甲状腺激素的替代治疗恢复良好。
选择开颅还是经鼻内镜,需考虑以下因素
1、肿瘤的累及范围,若肿瘤居于中线,外侧在颈内动脉分叉部以内,则适合经蝶手术;若肿瘤明显向侧方生长,则建议开颅手术;少数肿瘤累及分叉部外侧,范围较小且该部分为囊性的病灶,经蝶手术也有全切机会。
2、手术通道:经蝶手术主要利用垂体与视交叉间的间隙,若术前矢状位磁共振提示该通道空间充分,则可经蝶手术;针对三脑室型颅咽管瘤,该通道狭小,部分学者采取视交叉上间隙亦可切除肿瘤,但手术难度较高。
3、肿瘤毗邻关系,若肿瘤完全包饶血管、神经等重要结构,或开颅术后复发者与周围结构黏连复杂,则经蝶手术难度更大,选择开颅手术可控性更高。
4、肿瘤质地、血供等因素,对实质性、质地韧、血供丰富的肿瘤,经蝶手术需要更高的手术技巧,应根据术者自身经验进行选择。




