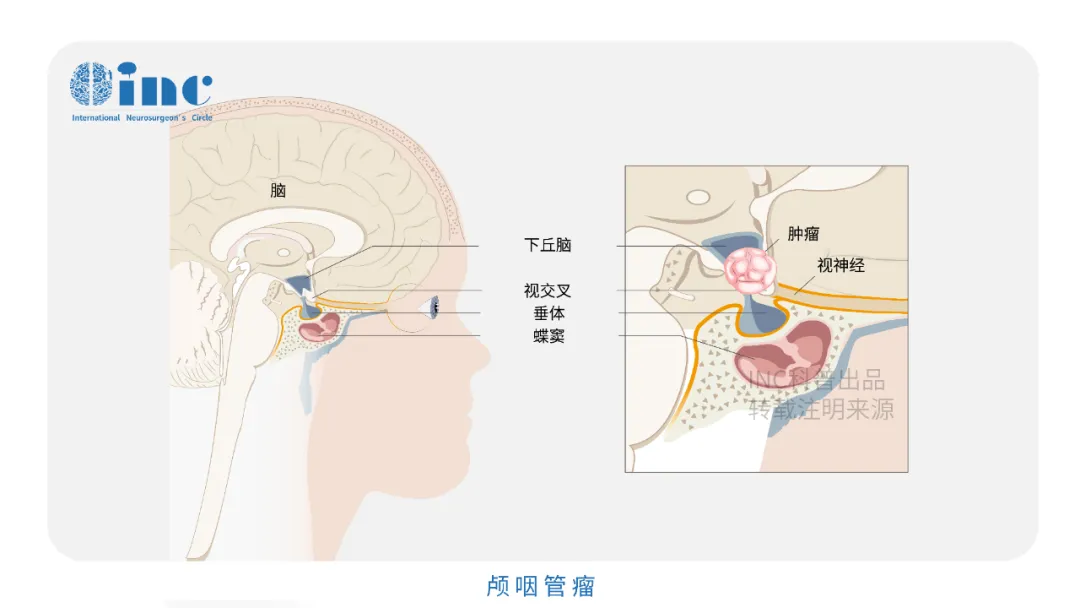
早在20世纪90年代,神经外科学奠基人Harvey Cushing即将颅咽管瘤定性为"最可怕的颅内肿瘤"。尽管其病理分级仅为WHO I级,发病率亦低于垂体腺瘤,然而病理分级的低度恶性并不等同于临床处置的低难度——颅咽管瘤的核心挑战,源于其解剖位置的高度复杂性。
肿瘤位于鞍区,与垂体柄、下丘脑、视交叉及颅底重要血管结构毗邻,手术操作空间极为有限。术中对周围关键结构的任何干扰,均可能引发严重的围手术期并发症,涵盖内分泌功能紊乱、视力损害、下丘脑损伤及脑脊液循环障碍等。加之肿瘤确诊时往往已达相当体积,手术全切难度极高,残留病灶复发率显著,经治患者须长期接受神经外科与内分泌专科的系统性随访管理。时至今日,颅咽管瘤依然是儿童与成人群体中公认的最具治疗难度的颅内肿瘤之一。
尤其是鞍上型颅咽管瘤,肿瘤与下丘脑组织往往存在紧密的解剖黏连,进一步压缩了手术操作的安全边界。次全切除虽可在一定程度上降低术中风险,但高复发率使其长期预后同样不容乐观。目前的临床共识指向明确:在最大程度保护神经功能的前提下,追求手术全切或近全切除,是改善患者长期预后的核心策略,亦是对术者手术技术与临床判断力的极致考验。
"内镜+显微镜“分阶段手术安全全切复杂颅咽管瘤
术前情况
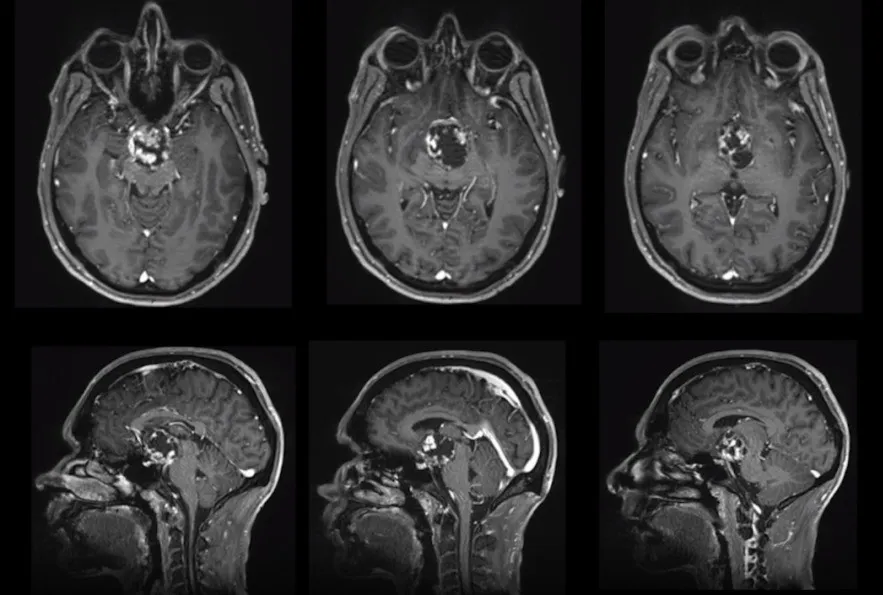
患者威尔,男,35岁,以步态异常为首发症状就诊。病程初期表现为运动协调功能进行性下降,行走时重心不稳、步态紊乱,并伴有多次不明原因跌倒。与此同时,患者出现记忆力减退、注意力障碍等认知功能受损表现,初期误判为躯体疲劳所致,经充分休息后症状未见缓解,反呈持续加重趋势。其后,视野缺损与视力进行性下降相继出现,提示视觉通路已受累。
系统检查结果提示:全垂体功能减退伴轻度高泌乳素血症,内分泌系统功能受损明确。MRI影像进一步证实颅咽管瘤诊断,肿瘤已累及第三脑室及视神经通路,脑脊液循环通路受压,视觉功能损害持续进展,解剖毗邻关系高度复杂。
术者
INC法国福洛里希教授

手术体位
位置:仰卧;头部延伸;旋转80°;顶点向下

手术过程
第一阶段,通过经神经内镜经鼻入路进行视交叉和神经减压,从而为后续治疗做准备。然而随着肿瘤的加速生长,新的视觉缺陷出现和对下丘脑和第三脑室的压迫影响,需要再次手术切除。第二阶段,经后岩骨入路(或称后迷路经天幕入路)可以很好地暴露肿瘤和周围解剖结构(第三脑室的底部和壁,分支血管,视神经等)。
在此手术视频中讨论并说明了后岩骨入路有关的技术和详细的术中解剖,包括横窦-乙状窦连接的后部移位,在天幕切开时如何保护静脉结构,肿瘤切除时第三脑室底部的辨认和保护,细致的多层次闭合等。
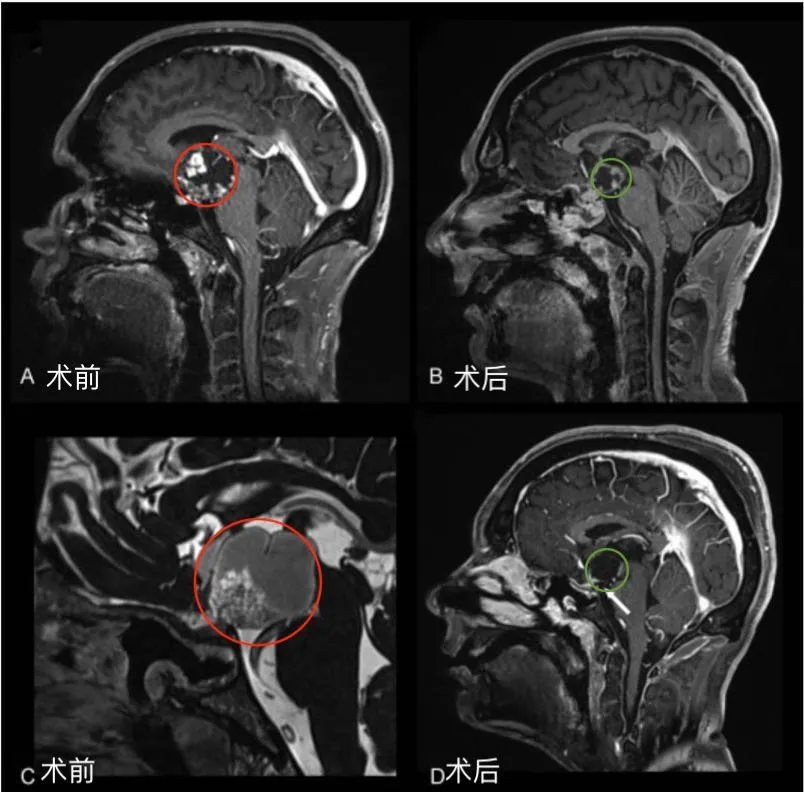
图1后视交叉性巨大颅咽管瘤患者肿瘤术前(A,C)和术后(B,D)矢状位增强MR对比,显示肿瘤全切。
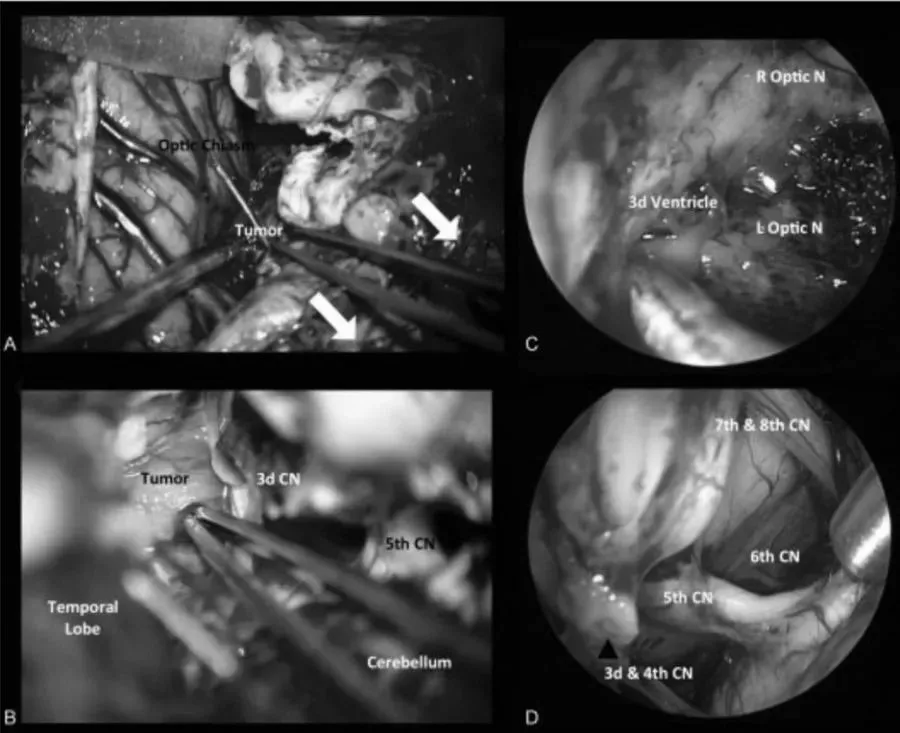
图2术中图像:(A)在经后岩骨入路时,横窦-乙状窦连接处的后部移位,为颞叶与后颅窝之间的手术通道(白色箭头)。(B)脚间池蛛网膜的初步解剖分离,肿瘤的暴露。内窥镜辅助可以对手术床进行详细检查(C),以便更好地了解周围的神经血管解剖结构(D)。CN,颅神经;L视神经N,左视神经;R视神经N,右视神经。
术后情况
术后威尔视力、视野恢复正常,没有颅神经麻痹症状,认知功能改善,垂体功能恢复正常。
内镜还是开颅?颅咽管瘤应该如何治疗?
颅咽管瘤可从垂体-下丘脑轴的任何一点发生并沿此轴发展,肿瘤可从位于蝶鞍到大脑的第三脑室,大约50%的肿瘤起源于第三脑室底水平的漏斗和/或灰结节区域,主要向第三脑室发展。患者可出现头痛、视力损害和由中枢性尿崩症导致的多饮多尿等症状,儿童可出现发育迟缓,成人可出现性功能障碍和下丘脑综合征(如体温调节紊乱、水电平衡紊乱)。
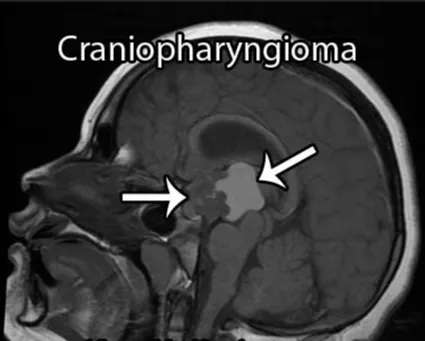
颅咽管瘤病变的起源及部位决定它周围的重要解剖结构,包括视神经、垂体柄、下丘脑、还有颈内动脉的分支,基底动脉的分支,尤其基底动脉、后交通动脉和大脑后动脉跟肿瘤的关系可能会非常密切,此外还有脑干等。视神经跟视力有关系,垂体柄跟内分泌有关系,下丘脑决定病人认知能力和术后内分泌功能,脑干则是人体的“生命中枢”,颈内动脉、基底动脉这些大血管总管人体血液运输,手术切除过程中一旦损伤这些重要结构,可能导致灾难性、不可逆的神经功能损伤。
颅咽管瘤选择开颅还是内镜,需考虑以下因素
1、肿瘤的累及范围,若肿瘤居于中线,外侧在颈内动脉分叉部以内,则适合经蝶手术;若肿瘤明显向侧方生长,则建议开颅手术;少数肿瘤累及分叉部外侧,范围较小且该部分为囊性的病灶,经蝶手术也有全切机会。
2、手术通道:经蝶手术主要利用垂体与视交叉间的间隙,若术前矢状位磁共振提示该通道空间充分,则可经蝶手术;针对三脑室型颅咽管瘤,该通道狭小,部分学者采取视交叉上间隙亦可切除肿瘤,但手术难度较高。
3、肿瘤毗邻关系,若肿瘤完全包饶血管、神经等重要结构,或开颅术后复发者与周围结构黏连复杂,则经蝶手术难度更大,选择开颅手术可控性更高。
4、肿瘤质地、血供等因素,对实质性、质地韧、血供丰富的肿瘤,经蝶手术需要更高的手术技巧,应根据术者自身经验进行选择。
而对于大型复杂的颅咽管瘤,单一开颅和内镜手术无法做到肿瘤完全切除时,就需要考虑显微镜开颅+内镜手术联合手术入路,一次或分阶段手术,从而达到安全全切肿瘤的目的。
INC福洛里希教授复杂颅底手术“双镜联合”手术观
对于颅咽管瘤在内的复杂的颅底肿瘤,福洛里希教授曾在来华期间接受INC专访时表示过其手术观念:
福洛里希教授:“颅底手术的前提是到达颅底非常深的区域。为此通常有两种选择。要么你创建一个大的手术通路,但会增加病人的手术风险,因为你暴露了更多的组织结构。另外则是尝试缩小手术通路,为了在内部仍然拥有良好的视野,通常可以使用内镜来增加手术视野。所以在福洛里希教授所做的绝大多数手术中,内窥镜是手术中必备的,福洛里希教授使用它来观察开颅手术中未暴露的结构。内窥镜配合显微镜几乎是颅底手术的完美组合,因为颅底手术的操作深度,内窥镜是颅底手术中绝对必备的工具。”
一台复杂脊索瘤手术中,福洛里希教授同时使用了显微镜和内窥镜两种工具
而不管是显微镜手术还是内镜手术,究其根本还是手术入路的选择。福洛里希教授表示:“选择好的入路是非常重要的,神经内镜只是一个工具,可以用它来进入深层区域,看到后面的角落。它对于某些适应症来说是好的,但不是对所有情况都合适。一些情况下可能需要神经内镜联合显微镜手术治疗。”
由于颅底病变的复杂性,在某些情况下,一种手术方法不足以切除大部分肿瘤,有时可能需要两种方法来切除更多的肿瘤。而凭借着灵活性和敏捷性,福洛里希教授有时同时手中动用了三种器械。他不仅在经鼻入路手术中使用了神经内镜,而且在开颅手术中也辅助使用神经内镜。当不可能切除整个肿瘤时,福洛里希教授的放射肿瘤学同事将靶向消灭剩余的肿瘤组织。而对于颅底复发肿瘤,福洛里希教授也主张根据不同病变位置选择不同的手术入路进行肿瘤切除。
演讲中教授演示不同入路进入颅底
结论
颅咽管瘤的治疗困境,从未因技术进步而彻底消解。其挑战的本质,始终在于解剖位置的不可回避性——手术刀所触及的每一毫米,皆与视力、内分泌、认知乃至生命维持功能高度相关。正因如此,手术入路的精准选择、术中多模态技术的灵活整合,以及术者对复杂解剖结构的深度掌控,共同构成了决定患者预后的核心变量。
威尔的案例印证了这一判断:面对累及第三脑室与视神经通路的复杂颅咽管瘤,单一手术入路的局限性不可忽视。"内镜+显微镜"分阶段联合手术策略,正是在充分评估肿瘤解剖关系与功能保护需求的基础上,以更优方法实现安全全切的临床决策体现。术后视力恢复、认知功能改善、垂体功能重建,每一项结果的背后,是术前规划的严密性与术中执行的精准性共同作用的结果。
对于面临此类复杂颅底病变的患者而言,寻求在该领域拥有深厚积累与丰富手术经验的国际大咖进行系统评估,是争取功能保护与长期预后的关键路径。




