儿童颅咽管瘤的治疗目标到底是追求全切还是功能保留?目前医学界的普遍看法是,应该更侧重于患儿的生活质量而非肿瘤的根治性切除,因此,通常会建议次全切除加放疗的治疗模式,从而避免严重的后遗症。
然而,自20世纪60年代初引入以来,经蝶入路在治疗颅咽管瘤中发挥了重要作用,内镜的可视化和安全性为经蝶入路带来了更多优势。但是,内镜颅底手术在儿童中的应用落后于成人,因为儿童狭窄的鼻窦通道可能会阻碍鞍区外肿瘤切除的安全性。因此,在儿童颅咽管瘤中使用内镜经鼻入路切除的,通常只有一些体积较小的、囊性的、鞍内-鞍上区颅咽管瘤。
对于儿童颅咽管瘤,究竟是开颅手术更好,还是内镜经鼻手术更好?一项涵盖1438名颅咽管瘤患儿的研究给出了答案。

01
内镜经鼻入路的预后情况
EEA
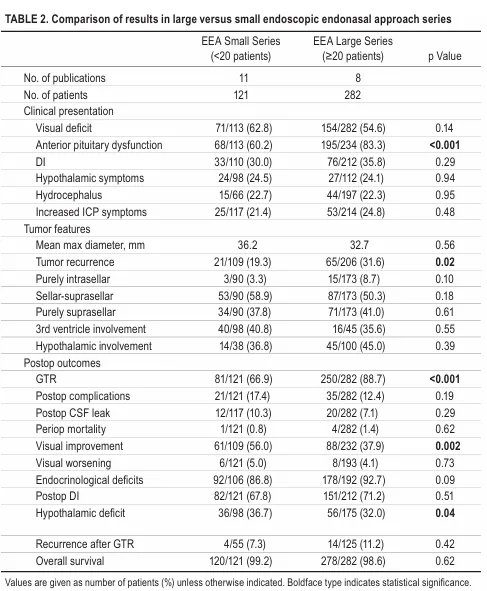
在403名接受内镜经鼻入路手术的患儿中,98%的儿童在术前出现了不同的视觉功能障碍,其中视力障碍的发生率为57%。86.1%的患儿出现内分泌问题,其中垂体前叶功能障碍为75.8%,33.9%术前存在尿崩症。24.3%出现了下丘脑综合征,脑积水发生率为22.4%,颅内压增高体征和症状发生率为23.6%。
一共有331名患者(82.1%)实现了大体全切除。围手术期死亡率和术后并发症发生率分别为1.2%和13.9%。大体全切除后的复发率为10.0%。
43.7%的患者在术后视力改善,4.5%的患者视力恶化。90.6%的患者术后内分泌功能受损,术后永久性尿崩症发生率为70%。总生存率为98.8%。
02
开颅手术的预后情况
TCA
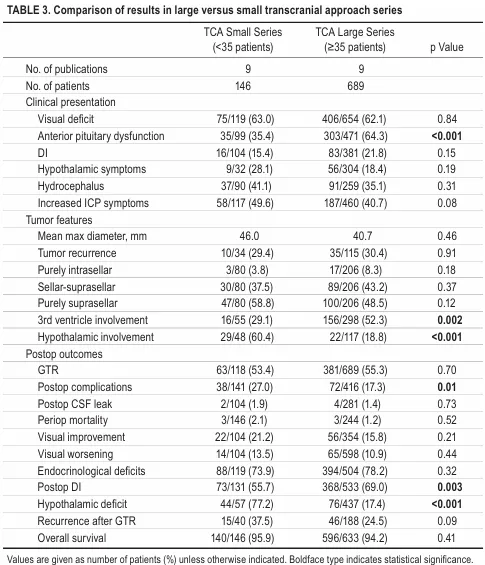
接受经颅入路手术患者中,92.6%的患者在术前出现了视觉功能障碍,62.2%的患者存在视力障碍。59.3%的病例术前存在内分泌功能缺损。20.4%存在尿崩症。19.3%的患者存在下丘脑综合征。脑积水发生率为36.7%,颅内压增高体征和症状发生率为42.5%。
55.0%的患者实现大体全切除。围手术期死亡率为1.5%,术后并发症总发生率为19.7%。复发率为26.8%。
术后,17.0%的患儿视力改善,11.3%的患儿视力恶化,77.4%的患儿术后存在内分泌功能受损,66.4%存在永久性尿崩症。下丘脑综合征发生率为24.3%。总生存率为94.5%。
03
内镜经鼻入路与开颅相比
Compare
与经颅入路相比,内镜经鼻入路在出现内分泌功能缺损(包括垂体前叶功能缺损和尿崩症的患者中应用更频繁。而在出现脑积水和颅内压增高体征/症状的儿童中,经颅入路手术的比例显著更高。
内镜经鼻入路更常用于鞍区-鞍上颅咽管瘤,以及那些有脑室内和下丘脑受累的肿瘤,而纯鞍上颅咽管瘤则更常通过经颅入路切除。
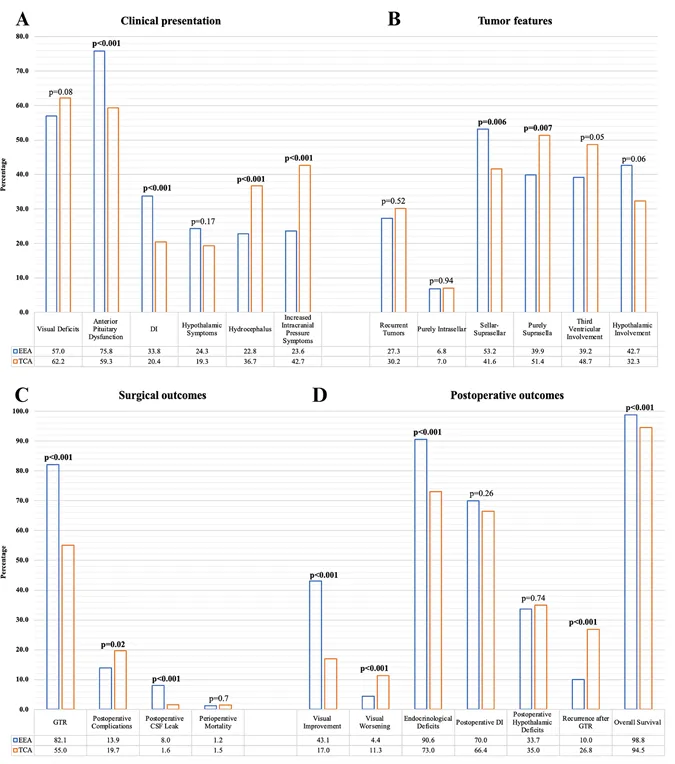
研究表明,经颅入路在大体全切除后的肿瘤复发率高于内镜经鼻入路。原因可能在于经颅入路后术中播散的风险更高,而经蝶入路较短的硬膜内通道、内镜提供的更好手术视野以及手术野的频繁冲洗可能是内镜经鼻入路后复发风险降低的原因。
在术后并发症中,内镜经鼻入路的高脑脊液漏发生率(8%)仍然是该入路与经颅入路(1.6%)相比的一个局限。然而,随着颅底重建技术的进步,脑脊液漏发生率已显著下降,特别是在鼻中隔瓣的使用更加广泛之后。
研究表明,随着内镜颅底手术的发展,经鼻内镜入路有可能实现更广泛的颅咽管瘤切除。接受内镜经鼻入路治疗的儿童颅咽管瘤往往肿瘤更大,伴有鞍上扩展,并可能累及第三脑室和下丘脑。适应症的扩大伴随着良好的手术结局,反映了内镜经鼻入路功能性的提高,证实了其在手术复杂性和发病风险较高的儿科病例中的有效性和安全性。尽管与内镜经鼻入路相关的术后脑脊液漏发生率随时间推移正在下降,但与经颅手术相比,这仍然是该入路的一个局限。
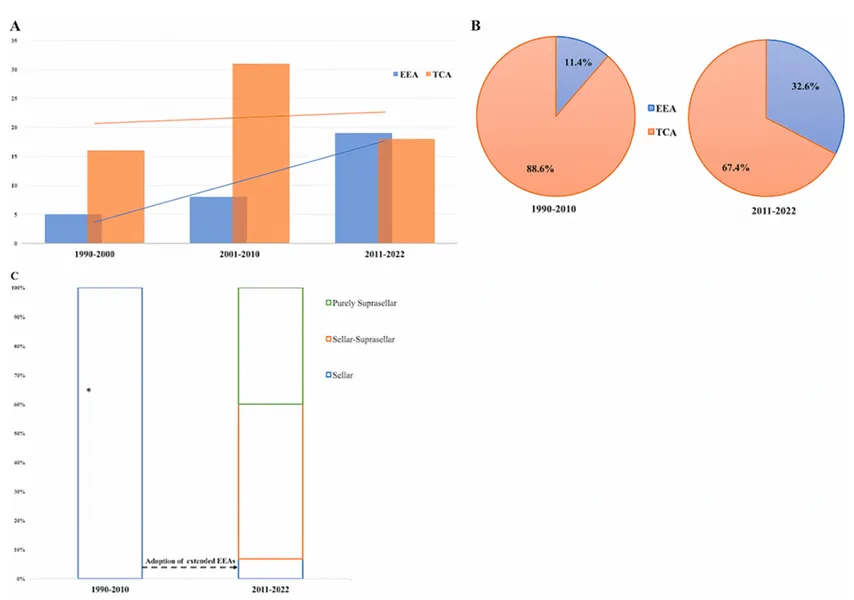
过去30年间,与TCA相比,EEA在出版物数量增加(A)、患者人数增多(B)以及适应症范围扩大(C)方面的演变情况。
04
内镜全切颅咽管瘤
GTR

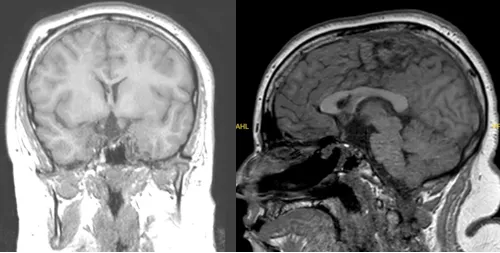
14岁患儿,因视力模糊、剧烈头痛至医院检查,查出一个位于视交叉后方的钙化颅咽管瘤。作为主刀的Rutka(鲁特卡)教授先行VP分流术,为患儿缓解了脑积水。同时,通过内镜经鼻入路为患儿成功手术,最终全切肿瘤。术后,患儿的视力得到明显改善,同时开始激素替代治疗,至今仍未复发。
↓术前
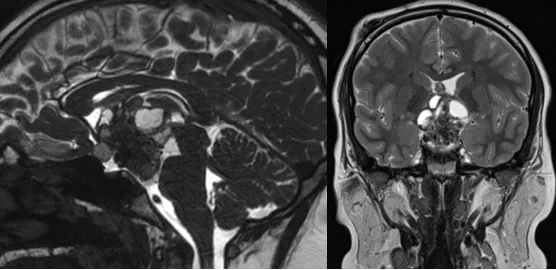
↓术后