听神经瘤是一种良性肿瘤,通常发生在内部听神经管内,由七(面)和八(听)脑神经共同组成的骨通道。这些惰性肿瘤扩大到头骨的一个狭窄区域,会对两根神经造成压力,导致单侧听力丧失、眩晕、耳鸣、头痛和平衡问题。神经瘤治疗的目标是维持生活质量,肿瘤生长的完全切除或稳定,听力的保留和面部神经功能的保留(例如,一个正常的微笑)。影响手术选择的因素包括患者年龄、肿瘤大小、健康状况、风险承受能力和预期结果。听神经瘤出国看病综合治疗策略。
三个基本的选择是:等待和观察,显微外科手术,放射外科手术/放射治疗。听神经瘤协会2007-2008年的患者调查显示,参与调查的1,934人做出了治疗选择:等待观察(20%)、显微外科手术(61%)、单次放射外科手术(12%)、多次放射治疗(8%)。与ANA 1998年早期的调查相比,放射治疗(20%vs.5%)和等待观察(20%vs.4%)有了的提高。
当听神经瘤很小或术后肿瘤残余的患者,可采用手术切除或伽玛刀灌注放射治疗,疗效。手术切除的优点是肿瘤完全切除,几乎不可能复发,仍然是良性肿瘤的金标准。然而,外科手术比伽玛刀放疗有更高的并发症风险。与外科手术相比,伽玛刀控制(而不是切除)脑瘤,用近200束目标伽玛射线能量阻止它们的生长。伽玛刀的优点包括低副作用和术后高质量的生活。不幸的是,一小部分肿瘤在放射外科手术后还能继续生长。
等待和观察
如果听神经瘤很小而且没有急性症状,一个选择是通过定期的核磁共振成像监测肿瘤的生长特征来等待和观察。任何可察觉的生长都需要密切观察,以避免在需治疗大肿瘤时更容易发生的并发症。二个警告是一个令人烦恼的事实,即不管肿瘤是否生长,听力都会恶化。决定干预的关键点似乎是当肿瘤大小接近18到20毫米时。
显微外科
在全身麻醉下手术切除肿瘤是二种选择。显微外科技术的进步和医疗团队方法的发展较大地降低了肿瘤切除过程中损伤重要神经的风险。脑干反应监测可以用来帮助保存有用的听力。也可以使用面神经监测。在特别大的肿瘤的情况下,部分切除后的放射外科治疗可能是指,以避免并发症。前沿的手术结果来自有经验的听神经瘤团队的医疗中心。
有三种主要的手术方法用于去除听神经瘤。首先,经迷路的方法是用于大肿瘤和听力保存不是问题。该切口位于耳后的发际线上,肿瘤通过切除乳突骨暴露出来,这会导致患耳听力完全丧失。另一方面,面部神经的保存,是由这种方法促进的。较小限度的大脑收缩是必要的。在相当高的比例的病例中,肿瘤已被完全切除。
其次,乙状窦后入路(枕下入路)在肿瘤大小约2.5cm的情况下保留听力的可能性更大。切口在耳朵后面,在耳朵的乳突部分后面开一个口。这是大脑小脑部分的收缩。面部神经损伤的风险是有限的。术后顽固性头痛的发生率一直被报道为很高,是对于小于1.0cm的小肿瘤,尽管最近显微外科手术程序的改变(例如,更多地关注骨尘埃清除,颅骨成形术而不是颅骨切除术)有助于避免这一并发症。
三,对于2.0cm或以下的小肿瘤,中窝入路可考虑保留听力。在耳朵上方切开切口,小心地只剃掉一小部分头皮。大脑的颞叶出现收缩,这可能会对颞叶的记忆回路造成一些压力。虽然近年来神经监测已经好转了功能结果,但这种方法可能对面神经造成的损害一直是人们主要关注的问题。肿瘤的总去除率一直很高。
放射治疗
对于听神经瘤患者来说,放射治疗和放射治疗已经成为越来越有吸引力的治疗选择,因为它们是非侵入性的治疗方法,并发症较少。没有手术,没有切口或感染的风险,没有长时间的麻醉或长时间的住院。治疗几乎是的,成本也比显微手术低。恢复正常活动通常是立即的。这些程序所涉及的辐射技术和计算机导航令人印象深刻,并在不断改进。患者需要了解的是,肿瘤不能通过放射治疗去除;相反,放射外科或放射治疗的目的是通过损害支持肿瘤生长的血管来杀死肿瘤。这一“肿瘤生长控制”的基本目标,即肿瘤缩小或大小不变,在95%-全切的病例中已经实现。患者可能会经历一些最初的辐射引起的肿瘤肿胀。因此,患有大肿瘤或位于脑干或脑干附近肿瘤的患者可能不适合接受放射治疗。如果肿瘤症状是急性的或危及生命的,显微外科手术仍然是合适的优选治疗方法。手术切除肿瘤也可能是病人的个人原因。
听神经瘤出国看病案例报告两则
案例1:男,25岁,因右侧听力损失、耳鸣和进行性步态共济失调被咨询至神经外科。核磁共振显示一个较大的听神经瘤,前后长3.4厘米,上下长3.0厘米,脑干受压明显(图1)。由于肿瘤体积很大,A先生接受了乙状窦后开颅手术。显微镜检查和内窥镜检查都被用来获得最佳结果。肿瘤被完全切除;面部神经在解剖学上得到保留,他的步态得到好转。在为期三个月的访问中,A先生的面部功能正常,并已不受任何限制地返回工作岗位。他在几年的随访中一直表现良好。
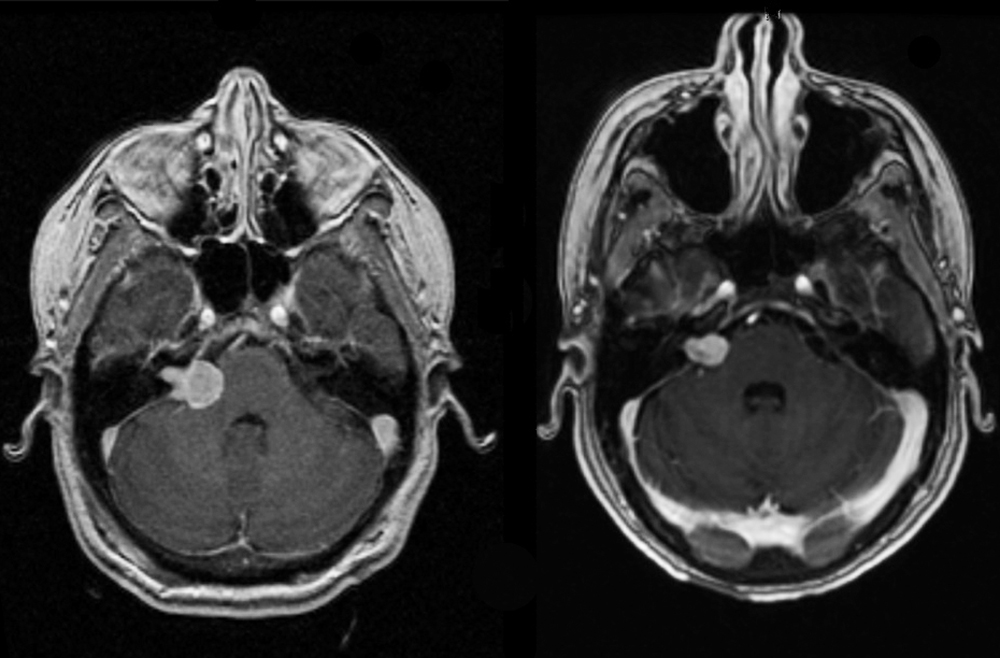
图1:(左)冠状磁共振成像扫描对比显示一个较大的听神经瘤。(右)显微手术后一天的二次冠状磁共振成像,显示完全切除,无并发症,面神经完全保留。
案例2:检查发现右耳有中度听力损失后,58岁的L女士被转到了颅底外科中心。核磁共振成像显示右侧耳道有一个肿瘤,与听神经瘤一致(图2,左侧),总体积为3 cc。L女士选择了微创的伽玛刀手术作为她的治疗方法。她的伽玛刀治疗包括一次门诊,在此期间她接受了12 Gy的等剂量线处方。她的康复并不,而且她享受到了无副作用的生活质量的提高。在接受治疗五年后(图2,右),L女士的右耳听力正常,面部功能正常。
听神经瘤患者为何选择出国看病:更好的预后保障(不面瘫、保听力)
1、神经外科起源欧美,繁盛于欧美:西方发达国家是西医的发源地,特别是欧洲,西方的神经外科已经有一百多年的快速发展历史了,在20世纪中已经比较成熟了,经过20世纪下半世纪的进一步发展,西方发达国家的神经外科手术已经很成熟。
2、手术体位上:国内大部分采取侧卧位或者侧俯卧位。这样因为术中出血的血液淤积在手术区域,影响手术视野,也会影响手术效率和手术效果。这主要是因为国内的麻醉师一般不会进行坐位麻醉,大部分医院没有神经外科麻醉师,即便有专门给神经外科麻醉的麻醉师,也不是那种经过神经外科麻醉训练的麻醉师,只是被医院分派专门负责神经外科麻醉的麻醉师。欧洲是西医的发源地,麻醉技术相当成熟前沿,所以多数神经外科医生愿意采取半坐位体位进行听神经瘤手术,这样有利于术中淤血由于重力作用自动留下,不会淤积,手术视野清晰,手术效率高,手术效果好。
3、设备差异上:主要的手术设备显微镜无差别,但手术器械国内医院往往明显不足,一把器械作为多种用途,虽然也可以用,但有时候就如同是用菜刀削苹果皮一样别扭,往往影响手术效率和效果。另外,较为严重的是术中神经监测的技术人才,国内严重缺乏,术中神经电生理监测的项目少,这对于面神经、耳蜗神经、三叉神经及后组颅神经(舌咽神经、迷走神经等)的监测严重落后或缺失。这样严重影响相关神经的术中保护。
4、术后反应和生存质量上:高质量的成功手术,术后患者几乎无任何后遗症,无任何神经功能损伤,较重要的是术后一天即可下床,术后三天即无静脉点滴,可以如正常人一样到处行走,自己去餐厅用餐。术后生存质量与正常人无异,除了术前已丧失的神经功能(如患侧的听力)无法恢复。
目前国际前沿的针对听神经瘤主要的手术手法
听神经瘤肿瘤膜内切除术,这是一个手术理念指导下的手术技巧。该理念由目前八十多岁高龄的德国的Samii教授提出,至今已有四十余年的历史,目前在德国INI汉诺威国际神经学研究所内得到了高超的展现,Samii教授和Bertalanffy(巴特朗菲)教授都是这一理念的高超技术践行者。而其中的巴特朗菲教授即是INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)的成员。




