引言:20多岁的A女士患有内听道型听神经瘤,原本听力下降的他在医生的建议下进行了手术。听神经瘤最后得到全切,但术后的她失去了原本端正的五官,表情僵硬、笑容变形……本应美好的大学生活,她甚至一度抑郁,何以至此?
而同样是内听道型听神经瘤,30多岁的姜女士曾出现4次右耳听力下降、饱受听神经瘤折磨也无法接受自己再因为手术而面瘫。最后终于在INC德国巴特朗菲教授得到了满意的手术结果。全切了肿瘤,无并发症,还保住了面神经。她醒来的一句话就是:“太好了,我真的没有面瘫!”
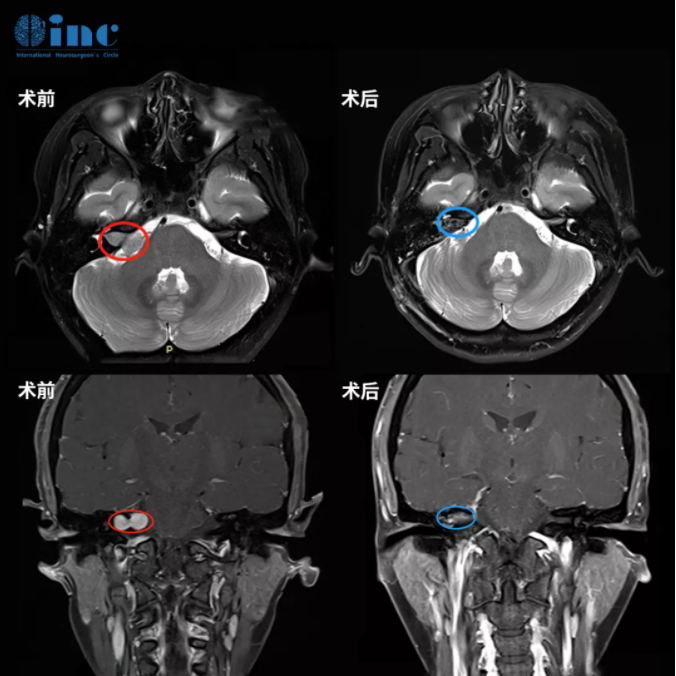
姜女士德国术前术后MRI
随着磁共振检查的普及,偶然发现的听神经瘤患者越来越多,而患者对听力保留的需求也不断挑战着医生的治疗手段。这类听神经瘤多数只位于在内听道内,不对脑干和周围的颅神经造成压迫。因此,大多数患者主因听力下降或耳鸣就诊,并无明显面瘫或其他大听神经瘤所伴发的症状,故其治疗方案也一直存在争议。既往医生会经验性地选择随访观察、放射治疗或显微手术来处理小型听神经瘤。然而,随着显微神经外科手术技术以及影像学、神经电生理监测等辅助手段不断发展,越来越多的长期随访研究数据表明,早期显微手术方为保留患者的合适听力、提高生命质量的最佳手段。
传统听神经瘤手术主要是以切除肿瘤,提高患者生存率为准则,但有时可能是以牺牲听力和面神经功能为代价而进行的。现在,听神经瘤手术的成功衡量标准已变成了“尽可能全切”、“不面瘫”、“保留听力”三要素并存。然而这些都对神经外科医生都提出了较大的挑战。
内听道型听神经瘤手术为什么这么难?
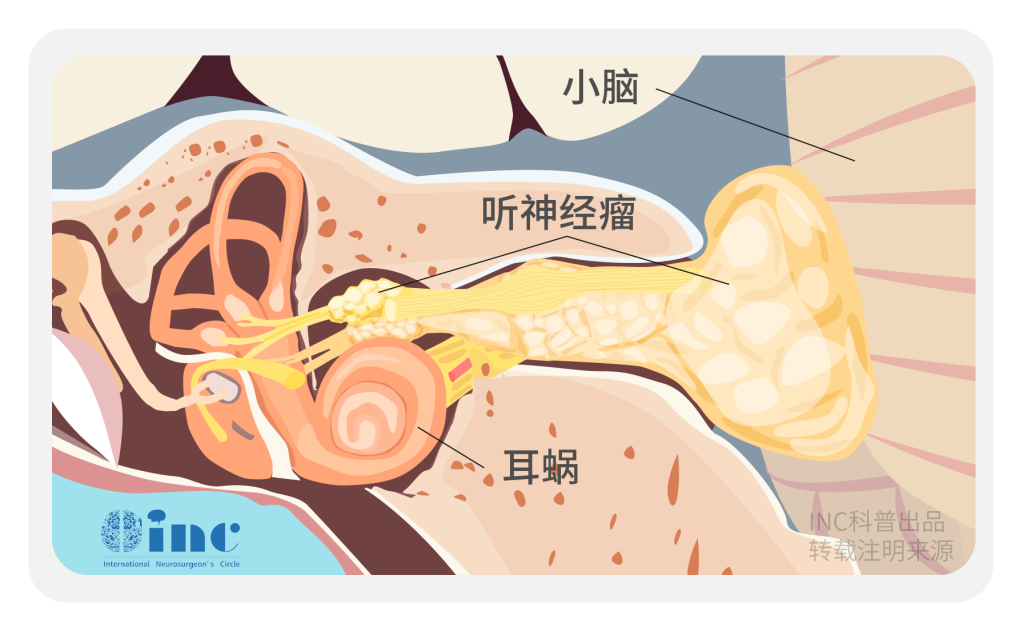
听神经瘤绝大部分肿瘤主体位于位于桥小脑角,少部分肿瘤位于扩大的内听道内”,轴位增强MRI呈经典的“冰淇淋”外观。而内听道型听神经瘤在临床上较为少见,肿瘤一大部分长在内听道深处,解剖结构相当复杂,面神经、听神经在骨质内听道内走形,手术难度较大。且手术需要磨除骨质较其容易伤及面听神经。
内耳道是位于岩骨后面中点的一自内向外的骨性管道,有研究表明,内听道平均直径约仅4mm,总长度为(9.9±0.9)mm。内耳道是面神经、前庭上、下神经、蜗神经、内听动脉通过的管道,包括内耳门、内耳道底及其中间的骨性管道。内听道后壁与骨性半规管、前庭窝毗邻,乳突气房可突入内听道后壁,颈静脉球也可达到内听道水平。左右侧颈静脉球顶到内听道的平均距离分别为5.9mm和2.7mm。作为手术医师,对内耳道形态的了解,对术中磨除内听道有相当大的帮助,可以避免对半规管、前庭以及耳蜗的不必要的损伤。
德国INI主席Samii教授提出Hannover分型,将听神经瘤分为4型,根据肿瘤在CPA区占位扩张程度,分为4个生长期。A:I期,内听道期。B:II期,脑池期。C:III期,脑干受压期。D:IV期,脑干及脑室受压期。新的Hannover分型纳入了听力功能、听力评估和言语辨识能力评分。

I期即为内听道型肿瘤,肿瘤局限于内听道内,有听神经受损表现,除耳鸣、听力减退、眩晕和眼球震颤外,无其他临床症状。内听道型听神经瘤等复杂情况,很多医生考虑先观察或保守放疗。但保守治疗不意味肿瘤不会长大;放疗后更容易复发且有放射性损伤,容易导致面瘫。对于仅接受观察的保守治疗患者,Stangerup等和Régis等发现,病程为3年以上的听神经瘤患者的合适听力保存率仅为49%和41%。而接受放射治疗患者的随访结果同样不尽人意,虽然放疗后短期(1年内)的听力保留率可达60%~75%,但10年的合适听力保留率却仅为23%~45%。一旦当肿瘤增大、出现症状则需考虑手术,因为随着肿瘤增大,会造成压迫神经损伤的潜在风险。手术全切又“保听、保面”难度较大,对手术医师要求较高。
听神经瘤成功手术三要素
听力丧失、面瘫是听神经瘤常见的后遗症,特别是较大听神经瘤。听神经瘤如能早期发现,在其较小时进行切除,面神经仅仅受到肿瘤推移,手术分离较为容易,术中面神经保护的成功率较高。而当肿瘤生长较大时,长期肿瘤压迫可导致面神经严重变形,局部粘连,难以分离,手术全切相当困难,面神经保护则更难。医学的发展较大提高了听神经瘤的治疗效果,听神经瘤手术的成功衡量标准已变成了“尽全切”、“保面神经”、“保留听力”三要素并存,但这对神经外科医生都提出了较大的挑战。临床医生对听神经瘤的治疗,应将保留面听功能作为选择治疗指征和方式的重要参考因素。
内耳道听神经瘤如何做到全切,不面瘫、保听力?
想要最大水平降低面瘫、失聪等并发症的前提是选择一个手术经验丰富且技术高超的神经外科手术团队以及具备一系列前沿术中监测设备的医院。
技术的主刀专家和经验成熟的手术团队
鉴于听神经瘤位置的不同性,局部粘连重,手术难度大、风险高,这需要手术医生做到对血管、神经解剖知识的熟练掌握,需要手术团队甚至多学科协作制订周密的手术方案,手术时更考验的是主刀医生实打实的技术功力。比如内耳道内解剖结构的详细了解对一个神经外科医生是必不可缺少的。而且如果要在手术中完好保留面神经,关键是需要主刀医生在听神经瘤包膜内切除肿瘤,完整剥离肿瘤包膜,还要保护任何有可能被压迫到的面神经组织,尽可能地保留肿瘤包膜外的组织结构,等肿瘤切除完成后,面神经结构自然会显露出来。
神经外科领域内,专擅听神经瘤手术切除、拥有较高程度听力、面神经保留率的国际教授以世界神经外科联合会(WFNS)教育委员会主席德国HelmutBertalanffy(巴特朗菲)教授最具代表性、他们的手术团队更是将这一手术做到了好,十年前的统计他们就已经做到了:大概率以上患者肿瘤全切,五年复发率只有4%以下,面听神经解剖保留率全切,面神经的功能保留率在90%以上,术后面神经、听神经功能保留和恢复和术前损伤程度、病程发展时间、术后规范康复条件和等也是直接关系,每个患者的情况都会有些不同。
国际级的听神经瘤操作技术
就肿瘤切除操作技巧而言,国际上级的是采用“内听道磨除术”,“膜内切除术”,这是一个手术理念指导下的手术技巧,该理念由德国INI的Samii教授提出,至今已有40余年的历史,Samii教授和德国巴特朗菲教授在同一个医院及领域共事十几年,他们都是这一理念的高超践行者,在听神经瘤手术治疗方面都是国际神经外科专家。
内听道磨除术及修补术
术中充分磨开内听道,充分暴露面神经与肿瘤的关系,是肿瘤全切和最大水平的保护面神经功能的基础。处理内听道内肿瘤,要先磨除内听道后壁,磨除程度以能全切除内听道内肿瘤为宜,不可过度磨除,避免损伤神经、颈静脉球等,增加手术风险。由于肿瘤的长时间压迫,内耳道口往往有所扩大,当内耳道内肿瘤较大需要磨开内耳道后壁时,磨除范围以显露肿瘤外较为限,不必磨至内耳道底。内耳道总长度约为(9.9±0.9)mm,受到手术角度的限制,较大顺利磨开内耳道后壁的长度约为全长的60%左右,因此如果希望保留听力,内耳道后壁的磨除长度不宜超过6-7mm,超过此长度就可能损伤半规管。半规管是内耳迷路中掌管平衡感的器官,一旦损伤可能会导致平衡功能减退、导致眩晕等。总脚距内耳道仅(11.1±1.6)mm(8.3-13.1mm),有的变异范围,磨开内耳道后壁骨质时容易受损。有文献报道手术损伤单个半规管尚不致损伤听力,损伤总脚后则会导致听力丧失,因此磨除内耳道后壁不要过远,以保护总脚不受损伤。
术前准备:颈静脉球至内耳道的距离变异较大,因此,术前进行颞骨岩部薄层CT扫描(包括骨窗像),观察内耳道的角度、长短、颞骨岩部气化情况、耳蜗、半规管和颈静脉球的位置,对于术中保护重要结构有价值。
“膜内肿瘤切除术”
由于听神经瘤为蛛网膜内位的结构,蛛网膜下腔的走行的颅神经外没有神经外膜覆盖,只有神经束膜(perineurium)。当雪旺氏细胞演变成肿瘤细胞后,随着肿瘤体积不断增大,神经束膜和被挤压的神经纤维共同形成了肿瘤包膜。面神经、前庭蜗神经位于肿瘤与此层蛛网膜之间,因此为了保留面、前庭蜗神经的功能,应该进行膜内切除,锐性的剪除面、前庭蜗神经的表面肿瘤;相反采用沿着肿瘤表面钝性剥离面、前庭蜗神经,过度牵拉会对其功能造成不必要的损伤。肿瘤的上下较由于蛛网膜的推挤和其他脑池蛛网膜的存在而形成明显的两层或者多层蛛网膜,此处肿瘤的剥离比较简单;肿瘤与脑干紧密粘连,常常间隔一层软脑膜蛛网膜,但是不会侵及脑实质,两者之间分界比较明显。如有可能,在切除嵌入脑干部分的肿瘤的时候能在脑干表面保留一层蛛网膜结构,对于保护脑干表面的引流和供应血管及其功能的保留将会的重要。分离中尽量避免使用双极电凝,不能随意钳夹任何组织,以免损伤神经或供血动脉及其分支,造成面神经、听神经的继发性损害。

图:面神经(F)及蜗神经(C)在由前庭神经(V)的神经束膜与前庭神经纤维组成的肿瘤包膜表面行走。因此,只要在肿瘤包膜内分离肿瘤,即可在不损伤面及蜗神经的前提下切除肿瘤。
总之,研究内耳道及其面、前庭蜗神经的膜性显微解剖结构,进行膜内切除,是完整切除肿瘤的同时保留面、前庭蜗神经功能,缩短手术时间,减少术后并发症和提高手术质量的确定。
适合的手术入路和手术体位
神经瘤位置不同,手术方法也不同。常见的手术入路包括迷路入路、乙状窦后入路、中窝入路三种方法有助于现代外科手术治疗。手术入路的适应症取决于肿瘤的大小、位置、术前听力的质量以及对听力保护。如经迷路入路对听神经、耳蜗影响大,通常只适用于听力丧失的患者。而颅中窝入路面神经损伤风险相对较大,暴露空间及角度有限,颞叶损伤等。其中,经乙状窦后入路是主流的手术方式,可避免造成不必要的对正常组织结构的损伤,可沿着正常的生理间隙轻松找到听神经瘤,并进行切除,同时还可很好地保护颅神经。细致的显微手术技术从邻近的面部和耳蜗神经解剖肿瘤,术中颅神经监测等电生理辅助,以及小心关颅以防止脑脊液渗漏这些技术及手术方法是关键的方面。
恰当的手术体位不仅可以预防压力相关性损伤,还能巧妙利用重力牵引,扩大手术通道,缓解术者疲劳。目前国际上,听神经瘤有两大手术体位,大多数采用侧卧位,部分使用半坐位。其中,半坐位具有相对优势,目前在欧洲德国比较常见,但其对麻醉团队、手术团队、硬件设施都提出了较高要求,从全世界角度来看,具备摆放这个体位条件的神经外科医院并不多。而德国INI国际神经科学研究所对这个体位的摆放和麻醉团队的配合得熟练和擅长,更会熟练处理由于这个体位导致的术中状况。
选择有成熟术中神经电生理监测技术的医院
由于听神经瘤生长缓慢、内听道高压,面神经、耳蜗神经形态可有异常并与肿瘤不同程度粘连,导致术中定位困难,术者要在神经电生理严密监控下小心操作。
常用的术中监测技术,主要包括听觉诱发电位、自由描记肌电图(Free-EMG)、诱发性肌电图(Trigger-EMG)及经颅电刺激面神经运动诱发电位(FNMEP)、体感诱发电位等。术中神经电生理监测(IONM)设备及与之相关的技术兼具“监测”和“定位”多种颅神经等优势,在神经外科各种颅内占位性病变、血管性病变、功能神经外科等手术中发挥了重要作用,是在听神经瘤手术中对听神经、面神经的保护具有关键意义。它是利用神经电生理技术,在手术中对有可能引起损伤的神经通路进行肌电、诱发电位或脑电监测,客观显示患者脑、脊髓、颅神经功能的实时状态,不仅可以减少或避免神经结构的损伤,还可以辨别不易识别的特定神经结构和界限,从而避开重要的神经结构,或者及时修正手术步骤,降低或防止长期性神经损伤。选择有成熟术中神经电生理监测技术的医院进行手术,患者可有更大几率保留面听神经。
听神经瘤手术常用到的术中神经电生理监测设备,用以避免损伤听神经和面神经(包括运动诱发电位MEP评估手脚运动功能、感觉诱发电位SEP评估手脚的感觉功能、听觉脑干电位ABR评估听觉、视觉诱发电位VEP评估视觉)
结语:总之,内听道型听神经瘤的外科治疗,仍有较大挑战,完全切除肿瘤并完好保护神经功能远远是我们追求的目标。而选择高超技术手法的手术专家,采用术中全程监测可明确面听神经与肿瘤的相对位置,从而明确肿瘤切除的边界在哪里,或可争取顺利、无损伤且尽可能地完全切除。听神经瘤手术难度较大,开展听神经瘤手术的医疗机构或科室建议达到相应资质和技术水平,并配备术中电生理监测、术中神经导航等必要设备。




