听神经瘤手术已逐渐成为功能性手术,要求术者尽量保听保面情况下最大水平切除肿瘤,然而临床中很常见的是,术者一味追求切除率而损害了面听神经。而患者的生活质量对保留面听功能的要求高,因此,临床医生对听神经瘤的治疗,应将保留面听功能作为选择治疗指征和方式的重要参考因素, 应尊重患者的知情权和选择权,充分考虑肿瘤分期、位置、生长速度、是否囊性变、患侧或侧听力水平、患者年龄、全身状况、心理预期、社会角色等,综合选择治疗方式及手术治疗目的。
听经瘤是主要起源于内听道前庭神经鞘膜施旺细胞的良性肿瘤,又称前庭神经鞘瘤,占颅内肿瘤的 6% ~ 9%,占桥小脑角肿瘤的 80% ~90% 。因其位于内听道及桥小脑角区域,随着肿瘤生长,逐渐压迫周围重要组织,可出现严重症状,甚至威胁患者生命,需要采取合理的处理策略。
近年来,随着诊断技术的不断发展,听神经瘤早期检出率大幅提高。听神经瘤治疗目标已从单纯切除肿瘤、降低死亡率和致残率逐渐向神经功能保留、提高生命质量等方向发展。治疗方法综合了显微外科手术、立体定向放射外科、随访观察等多种手段,处理策略也倾向于个体化和多学科协作。
个体治疗方案的选择需要基于肿瘤特点以及患者自身的条件,经由神经外科、耳科、颌面外科、整形外科及立体定向放射外科等多学科写作,制定最佳咨询方案,并根据不同治疗阶段,由不同学科分别施以治疗措施。
同时,还应允分利用各种基于电生理和影像的检测技术,提高听神经瘤的诊断准确性、重要解剖结构的可辨识性、神经功能的准确评估,从而实现个体化手术方式的制定。
听神经瘤的分型和分级
1. 按照单发或多发分型:可分为散发性听神经瘤与神经纤维瘤病Ⅱ型(EF2)。
(1)散发性听神经瘤:无家族史和遗传性,肿瘤为单侧孤立性,约占听神经瘤的 95%,多见于成人;
(2)NF2:为常染色体显性遗传性疾病,多表现为双侧听神经瘤,以伴多发性脑膜瘤、颅内肿瘤、视神经胶质瘤和脊柱肿瘤为特征,约占听神经瘤的 5%,发病年龄较早,青少年和儿童期即可出现症状。
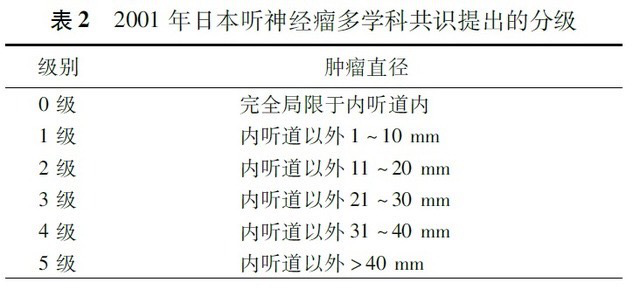
2. 按肿瘤侵袭范围分级:目前,存在多种分级方式,可根据掌握程度进行选择。本共识 Koos 分级(表 1)以及 2001 年日本听神经瘤多学科共识会议提出的分级方式 ( 表 2)。

3. 按照影像学分型:可分为实性听神经瘤与囊性听神经瘤
(1)实性听神经瘤:影像学表现为实体肿瘤,约占听神经瘤的 52% ~96%(平均 80%);
(2)囊性听神经瘤:为听神经瘤不同类型,约占 4% ~48%(平均 20% ),具有以下 特点:生长快速(2 ~6 mm/年);容易压迫粘连周围颅神经和脑干,产生脑水肿和相关神经症状;生物学行为难以评估。其病因目前未明。影像学上既可表现为中央型厚壁囊肿,即中央型囊性听神经瘤;也可表现为周围型薄壁单个或多个小囊肿,即周围型囊性听神经瘤。
处理策略及适应证
散发性听神经瘤处理策略包括随访观察、手术治疗和立体定向放射外科治疗,对于症状出现恶化的患者,必要时还可采取包括脑 室腹腔分流术等其补救措施在内的治疗手段。听神经瘤手术难度较大,因此,建议开展听神经瘤手术的医疗机构或科室需达到相 应资质和技术水平,并配备术中电生理监测等必要设备。

参照 Koos 分级,建议处理原则如下:
I 级:以随访为主,每 6 个月行 MRI 增强扫描,如随访过程中出现肿瘤生长,且患者存在合适听力,可考虑采取 听力的手术治疗,如患者已无合适听力,优选手术治疗,但对于 70 岁以上、全身条件差无法耐受手术的患者,优选立体定向放射外科治疗。
Ⅱ~Ⅲ级:如患者存在合适听力,可以考虑采取保留听力的手术入路或立体定向放射外科治疗;若患者已无合适听力,优选手术治疗,立体定向放射外科治疗可以作为备选。对于体积不大又无生长的Ⅱ~Ⅲ级听神经瘤,可先行保守观察,如肿瘤增大,可以考虑采取保留听力的手术入路或立体定向放射外科治疗。
Ⅳ级:优选手术治疗,如患者不能耐受手术或拒绝手术时,可以尝试立体定向放射外科治疗。
总之,听神经瘤是否手术需要综合考虑患者的肿瘤情况、就诊医院的能力和条件,只能就诊一些地区医院手术的,往往条件很有限,再简单的肿瘤也可能引起严重并发症、手术效果不好。而对于大医院有经验的主刀,很多时候再难的听神经瘤案例都能手术确定有最佳的手术效果。
INC听神经瘤案例一则
阅读:患者自述 | 不面瘫,听力保留,我终于摆脱了3.3cm听神经瘤!
参考资料:听神经瘤中国多学科咨询协作组共识




