听神经瘤患者最常见的临床表现是感音神经性听力损失,通常呈隐袭性或进行性。然而,高达26%的患者可能表现为突发性听力损失,这构成了重要的手术挑战。
INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科学院前院长William T.Couldwell教授2002年报告的这一例,68岁男性,左耳自幼全聋,然后右耳又突发严重感音神经性听力损失。磁共振成像显示右侧内听道内一小肿瘤。大剂量皮质类固醇治疗后听力仅轻微改善。后续的急诊减压和听神经瘤切除术导致听力迅速改善并恢复,且保留了面神经功能。尽管单耳听力患者的大多数神经耳科病变采用非手术治疗,但在特定病例中,对于突发性听力损失背景下的小肿瘤,应考虑手术切除。这一发现表明,可能存在一个治疗窗口期,在此期间由内听道肿瘤引起的突发性听力损失是可逆的。
综合现有证据,突发性听力损失发作至成功手术干预的时间窗,各报告病例从24小时至1个月不等。


显微手术技术和术中监测的进步,使得在切除听神经瘤的同时保留现有听力成为可能。前庭肿瘤切除后,言语接收阈和/或言语识别率相对于术前状态有改善的可能。伴有突发性听力损失的小听神经瘤患者是一个特殊人群,文献中仅报告了6例切除肿瘤后听力得到改善的病例。对于单侧耳聋的患者,功能耳因前庭肿瘤导致突发听力损失,使得疾病管理更具挑战性。关于此现象的报道仅有一篇,包括3例患者,他们因仅存的功能耳听力快速恶化而接受了内听道中颅窝减压术,但未切除肿瘤,且仅1例在术后12个月持续有听力改善。
01、68岁男性突发听力丧失,急诊手术后听力恢复
病史
一位68岁右利手男性,有高血压病史,因儿童期麻疹感染遗留左侧耳聋,此次因功能性右耳急性突发听力损失就诊。两天前,他出现持续数秒的眩晕,伴恶心,并注意到听力下降。就诊前一天,他完全丧失主观听力,出现由运动诱发的不稳,并持续恶心。
检查
患者只能通过书写与检查者交流;双侧功能性听力完全丧失,鼓膜正常。Romberg试验显示轻微摇摆。面部感觉和运动功能完好。急诊增强及平扫磁共振成像显示,右侧内听道内有一个1厘米的肿瘤,并向右侧桥小脑角池延伸3毫米(图1)。
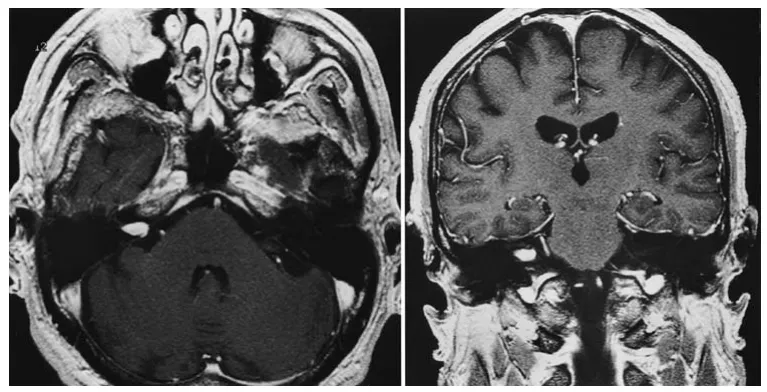
图1.轴位(左图)和冠状位(右图)钆增强磁共振成像,显示右侧内听道内一个1厘米的肿瘤,并向右侧桥小脑角延伸3毫米。
听力图显示左耳重度感音神经性听力损失,右耳低频中度感音神经性听力损失,并随频率增高下斜至重度损失。左耳言语接收阈为0 dB;右耳患者听力阈值为50 dB,但无法识别任何词语。患者立即接受大剂量皮质类固醇治疗。开始皮质类固醇治疗后约24小时进行的听力图显示,其纯音反应有约10-20 dB的改善。
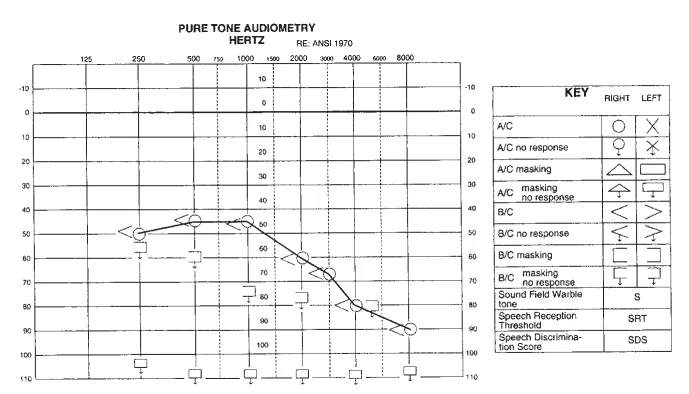
图:术前听力图显示,左耳为重度感音神经性听力损失,右耳在低频呈中度感音神经性听力损失,并随频率增高呈下斜型下降至高频率重度听力损失。
手术
听力图完成后不久,为尝试保留其听力,患者接受了急诊枕下/乙状窦后入路开颅听神经瘤切除术。术中监测了其面神经功能、体感诱发电位和听觉脑干反应。然而,听觉脑干反应最初无法引出。硬脑膜打开后,在手术显微镜辅助下将小脑外侧向内侧牵开,清晰显露第七、第八颅神经复合体。可见约3毫米的肿瘤自内听道内突出。切开覆盖在第七、第八颅神经复合体上的蛛网膜。此时,听觉脑干反应显示在约9毫秒处出现V波。
小心磨开内听道,切开硬膜暴露起源于上前庭神经的小型内听道内肿瘤。完成内听道减压后,听觉脑干反应的潜伏期改善了0.5毫秒。随后将肿瘤从耳蜗神经上分离,保留面神经和耳蜗神经完整。肿瘤完全切除后,听觉脑干反应改善,表现为反应波幅倍增及V波潜伏期缩短。手术结束时,面神经对电刺激反应良好。
病理学结果与术后病程
组织病理学检查证实为听神经瘤,呈典型Antoni A型与B型细胞形态。
术后第一天,患者右耳听力即出现显著改善,自述耳内有轻度回响感,但对日常声音的感知已基本恢复。术后前庭症状轻微,第二天开始下床活动,第三天出院。经正规前庭康复治疗后,平衡功能障碍完全缓解。
术后一周听力图显示:右耳1000 Hz以内听力恢复正常,2000至8000 Hz范围内呈轻至中度感音神经性听力损失;言语接收阈30 dB,言语识别率88%。
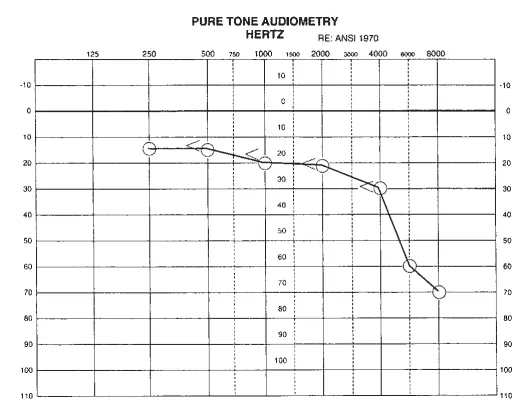
图:术后1周听力图显示,右耳听力显著改善。在1000Hz以内听力正常,在2000至8000Hz频率范围内呈轻至中度感音神经性听力损失。
术后五个月随访:右耳2000 Hz以内听力正常,4000至8000 Hz范围内呈轻至中度感音神经性听力损失;言语接收阈改善至20 dB,言语识别率提升至92%。其家人和朋友认为,他术后的听力比发病前更好。
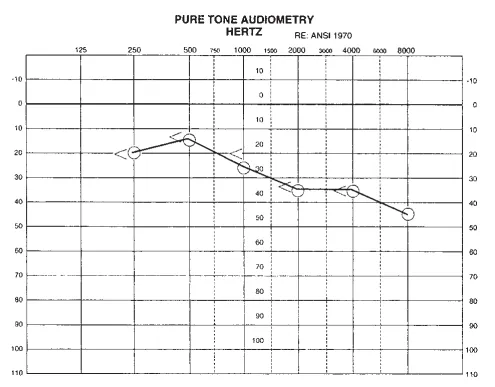
图:术后5个月听力图显示,听力得到进一步改善。在2000Hz以内听力正常,在4000至8000Hz频率范围内呈轻至中度感音神经性听力损失。
02、听神经瘤相关突发性听力损失的病理生理机制
突发性耳聋作为听神经瘤首发症状的描述,最早见于1917年Cushing的著作,1956年由Hallberg正式报告。尽管突发性听力损失患者中仅1%至2%最终发现听神经瘤,但听神经瘤患者以突发性听力损失为首发表现的比例,文献报道从3%至26%不等,这一宽泛范围与MRI技术的普及及内听道小病灶检出率的提升密切相关。
目前,与听神经瘤相关的突发性听力损失,主流机制假说指向血管闭塞性事件。迷路动脉作为小脑前下动脉分支,沿耳蜗神经头侧走行于内听道内,为耳蜗与前庭器官提供血供。肿瘤体积增大或瘤内出血可压迫迷路动脉,引发耳蜗缺血及柯蒂氏器变性,导致突发性听力损失。皮质类固醇治疗后听力的短暂恢复,推测与肿瘤体积短暂减小及瘤内液体吸收相关。然而,长时间缺血将导致不可逆性耳聋,这正是治疗窗口期有限的核心原因。
另一假说则支持耳蜗神经动作电位的机械性传导阻滞机制。由于耳蜗神经按音调拓扑结构排列,神经受压将优先导致高频与中频听力损失;而低频纤维位于耳蜗顶转,该区域为耳蜗血流远端分水岭区,血管事件更易导致低频听力损失,两种机制可能同时存在。
03、切除术后听力改善的临床证据
听神经瘤切除术后听力改善的病例报告极为罕见。Shelton与House将术后听力改善定义为言语识别率提高至少20%,或言语接收阈较术前改善15 dB以上。在106例经中颅窝入路行听力保留手术的系列研究中,9例出现术后听力改善,其中言语识别率的变化幅度最为显著。
Telian等人及Brackmann亦分别报告了伴有突发性听力损失的小型听神经瘤患者,经手术切除后听力显著恢复的病例。本例患者与上述报告高度一致:言语接收阈由术前50 dB改善至20 dB,言语识别率由0%提升至92%。
综合现有证据,突发性听力损失发作至成功手术干预的时间窗,各报告病例从24小时至1个月不等。目前尚无充分的临床依据确定皮质类固醇治疗的最佳等待周期,亦无明确的预测指标区分哪类患者更适合尽早手术干预。本例患者在皮质类固醇治疗仅获有限改善后的24小时内接受了急诊手术,听力获得显著且持续的恢复。
04、耳声发射在临床决策中的潜在价值
耳声发射的存在,反映耳蜗外毛细胞水平的正常功能,并间接提示耳蜗血液供应状态。动物研究证实,外毛细胞可逆性缺血可导致耳声发射暂时消失。在听神经瘤相关突发性听力损失病例中,测量耳声发射有助于区分血管性压迫与神经性压迫机制,突发性听力损失期间耳声发射的可检测性,可能预示术后听力保留或恢复的潜力。然而,在本例患者中,由于听力损失程度严重及第八颅神经功能严重受损,耳声发射的临床应用价值受到一定限制。
05、结论
本病例及现有文献中少数类似报告共同指向一个具有重要临床意义的结论:由听神经瘤引起的突发性严重听力损失,存在一个有限的可逆时间窗。在此窗口期内,积极的手术减压与肿瘤切除,不仅可能实现听力保留或改善,更可同时达成长期的肿瘤控制目标。
对于伴有突发性听力损失的小型听神经瘤患者,尤其是单侧耳聋这一高风险特殊人群,应在充分评估手术风险与功能保护可能性的基础上,审慎但及时地考虑急诊手术干预。显微外科技术的持续进步与术中神经电生理监测的精准运用,已为在切除肿瘤的同时最大程度保留听觉功能提供了可靠的技术保障。




