原本希望通过放疗“消灭”听神经瘤,没想到肿瘤却越长越大,甚至压迫脑干、导致瘫痪失聪……这样的悲剧并非个例。当放疗失败后,患者还能手术吗?再次手术的风险是否比第一次更高?
放疗后,肿瘤为何“失控”了?
听神经瘤是一种良性肿瘤,生长缓慢。近年来,伽马刀、赛博刀等立体定向放疗因其创伤小、恢复快,成为许多中小型听神经瘤患者的首选治疗方案。然而,放疗并非万能钥匙。
典型案例1:一位58岁女性,因右耳听力下降、头晕发现听神经瘤,接受伽马刀治疗(边缘剂量12.3Gy)。放疗后2年,肿瘤轻度增大;第3年,肿瘤显著增大并压迫脑干,患者出现全聋、严重共济失调,最终不得不接受手术。
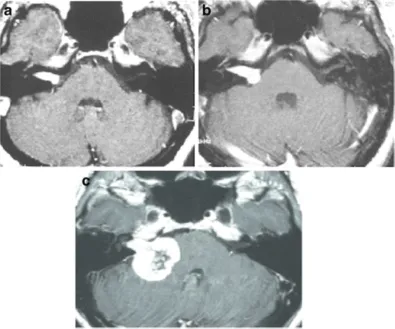
图1:A.轴位增强MRI显示右侧内听道内肿瘤,均匀强化(伽玛刀治疗前);B.轴位增强MRI显示肿瘤向脑桥小脑角生长(伽玛刀治疗2年后);C.轴位增强MRI显示肿瘤进一步生长压迫脑干和小脑(伽玛刀治疗3年后),肿瘤中心未强化
典型案例2:一名29岁年轻女性,放疗后8个月,肿瘤囊性部分急剧扩大,尽管尝试了囊肿穿刺引流,仍无改善。随后她逐渐丧失听力、无法行走,只能依靠轮椅生活。手术中医生发现,肿瘤包膜与脑干严重粘连,只能次全切除。
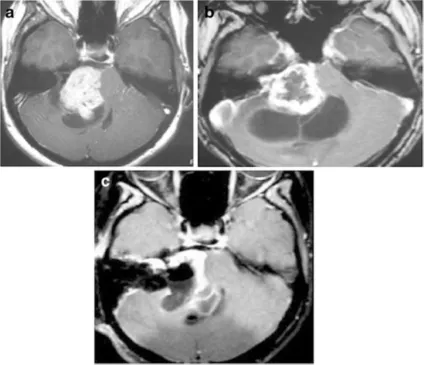
图2:a增强后轴向核磁共振显示右侧中等大小的肿瘤,不均匀强化压迫脑干。肿瘤具有实体和囊肿部分(在直线加速器治疗之前)。b增强后轴向MRI显示肿瘤实体部分轻微生长,囊性部分增大(直线加速器治疗后8个月)。肿瘤缺乏中央强化。c术后增强轴向MRI显示肿瘤的一小部分残留
更令人担忧的是,少数患者放疗后甚至出现肿瘤恶变——良性转恶性,情况更加棘手。
为什么放疗失败后手术这么难?
上述病例均来自国际权威期刊《Neurosurgical Review》,由INC国际神经外科医生集团旗下专家Takanori Fukushima教授的研究报道。该研究回顾分析了19年间39例听神经瘤放疗(SRT,立体定向放疗)失败后接受挽救性手术的患者,揭开了风险背后的核心原因。

首先要明确:放疗失败后再手术,风险确实显著高于直接手术,这与放疗后肿瘤及周围组织的病理变化密切相关,主要集中在:
粘连紧密,解剖层次消失
放疗会引起肿瘤周围蛛网膜增厚、不透明,肿瘤包膜与脑干、小脑、颅神经黏连成一体,难以分离。
面神经“变脆”
放疗后的面神经软化、变脆,即使术中神经监测提示轻微操作,也可能导致不可逆损伤。而且,放疗后神经功能恢复能力更差。
肿瘤质地改变
放疗后肿瘤中心常出现纤维化、囊变、出血,表面变黄变硬,术中难以判断肿瘤边界。
脑组织水肿、脆弱
部分患者小脑出现放射性水肿,表面组织脆性增加,手术操作稍有不慎就可能造成副损伤。
放疗失败后,治疗该何去何从?
很多患者会问:放疗失败后,能不能再次放疗?答案是不建议——再次放疗会增加脑神经损伤、脑积水、脑坏死等风险,且肿瘤可能对放射线产生耐药性,再次失败率极高。因此,多数放疗失败者,挽救性手术是更稳妥的选择。
但需注意,放疗失败后的手术,全切率会明显下降。研究显示,仅33.3%的患者能实现肿瘤全切除(GTR),35.9%实现近全切除(NTR),30.8%只能进行次全切除(STR)。医生通常会采用更保守的手术策略,优先保护面神经等重要神经功能,而非强行全切,避免引发更严重的并发症。
听神经瘤首次治疗需谨慎
听神经瘤首次治疗至关重要,选择放疗还是手术,需结合肿瘤大小、位置、患者年龄及身体状况综合判断,避免盲目选择导致后续治疗难度增加。如果已经出现放疗失败的情况,应及时寻求专业神经外科医生的帮助,制定个性化手术方案。
过去20年,伽马刀、赛博刀等SRT技术广泛应用于听神经瘤治疗,接受放疗的患者逐年增多,但放疗后肿瘤再生长的比例虽不足10%,却需长期随访监测——听神经瘤作为良性肿瘤,至少需要随访15-20年才能确定治疗效果。
此外,放疗还可能导致症状加重,研究显示,41%的患者放疗后出现耳聋,35.9%出现头晕,25.6%出现面部麻木,甚至有罕见的肿瘤恶变情况。因此,医生在推荐放疗时,必须明确告知患者相关风险。
INC国际神经外科,听神经瘤手术大咖团
法国
Sebastien Froelich教授
(福洛里希教授)

福洛里希教授是国际公认的神经内镜颅底手术大咖。他专精于脊索瘤、脑膜瘤、垂体瘤、颅咽管瘤及软骨肉瘤等复杂脑肿瘤治疗,拥有国际规模领先的脊索瘤诊疗中心。他创始的“筷子技术”显著提升了肿瘤切除率与患者预后,其“双镜联合”手术通过神经内镜与显微镜的优势互补,在实现肿瘤最大化安全切除的同时,完美保护关键解剖结构。
德国
Helmut Bertalanffy教授
巴特朗菲教授

巴特朗菲教授作为世界神经外科联合会(WFNS)教育与技术委员会前主席,专研脑干、脊髓、颅底、丘脑等疑难位置神经外科疾病手术,是名副其实的“国际颅底、脑干肿瘤手术大咖”,国内患者尊称他为“巴教授”。近40年,数千台疑难神经外科疾病手术,巴教授历经千万个小时用超精确的物理剥除诠释了医术为何为艺术。




