出血型烟雾病临床少见,其出血类型大致有:脑实质出血(包括大脑半球出血、丘脑出血及纹状体出血)、脑室出血、蛛网膜下腔出血、脑实质出血破入脑室及其他复合型出血。对于出血型烟雾病急性期的手术治疗,往往存在相当难度,增生的烟雾血管使得术中止血难度大,而且僵化、狭窄病变的血管容易再发出血,而烟雾病患者供血系统本身不足,术后更易并发脑梗等情况。
出血型烟雾病的脑血管重建手术治疗一直存在的争议,搭桥术后再出血也是备受关注的重要问题。部分研究对出血型烟雾病患者术后长期随访案例中发现其再发出血的概率和未手术患者对比无明显统计学差异,远期预后未见明显好转。但也有部分研究提示的手术治疗对于成人出血型烟雾病还是有明显疗效的,是对于行直接血管搭桥的患者。INC国际烟雾病大家川岛明次教授近期进行了相关手术研究案例报导。
INC国际神经外科医生集团旗下国际神经外科专家团(WNEG:World Neurosurgical Expert Grop)成员、国际脑血管搭桥手术教授、日本东京女子医科大学神经外科主任
Akitsugu Kawashima(川岛明次)教授。
国际脑血管搭桥手术教授
日本较杰出的脑血管病手术专家之一
独自成功完成颅内外血管搭桥手术1300例,
动脉瘤超1000例,
颈内动脉内膜剥脱术(CEA)超450例
▫日本东京女子医科大学八千代医疗中心神经外科主席
▫日本神经外科学会委员
▫日本脑卒中协会
▫日本脑卒中外科学会委员
▫日本急诊医学会
2岁女孩烟雾病两次搭桥术后再出血是为何?该如何治疗?
2岁的日本女孩桃子,正是无忧无虑快乐长大的年纪,然而父母好几次发现了孩子突然晕倒抽搐的症状,后期桃子的症状也越演越烈,发展为惊厥发作。父母赶紧送医检查,经过核磁共振血管造影(MRA),桃子父母被告知孩子可能得了“烟雾病”(MMD),脑DSA显示双侧ICA末端、大脑前动脉近端和MCA严重狭窄(图1)。相关检查显示右侧额叶CBF明显降低,并曾发生脑梗死。原来孩子早先的卒阙早有苗头,都是因为这个“烟雾病”作祟。桃子需要住院做进一步检查和治疗。
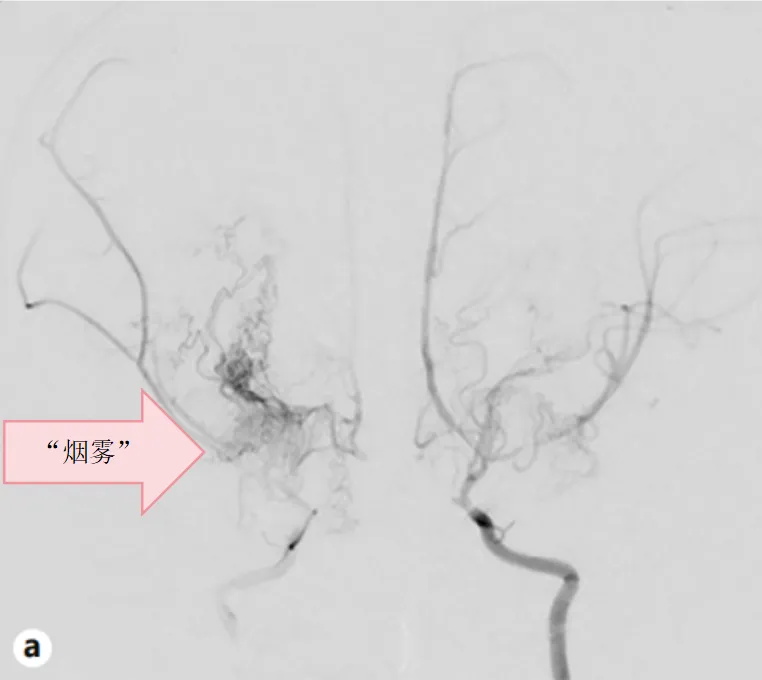
图1.a双侧CTA显示左侧颈内动脉血管严重狭窄,颈内动脉的末端前部和中部的动脉和起源可见于两侧的脑动脉,还可以看到“烟雾动脉。
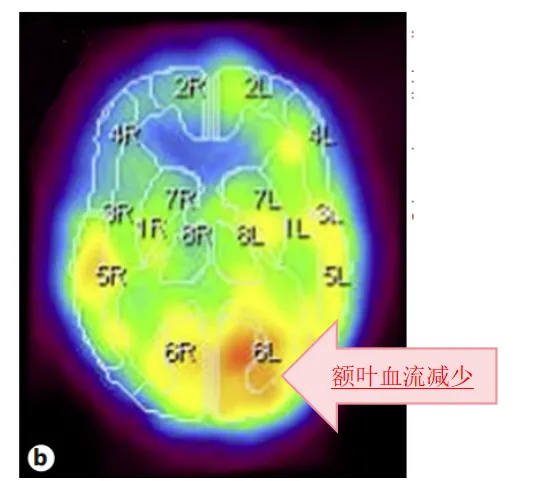
右侧额叶明显的脑血流减少、代谢低,提示既往脑梗病史。
“什么是烟雾病”?经过搜索桃子父母了解到烟雾病是一种少见病。
烟雾病在儿科患者中相对少见,但在包括日本在内的东亚国家,有这种疾病的易感性。据估计,年流行率和发病率分别为每10万人3.16和0.35/。发病年龄有双峰峰,一个为5岁,另一个为40岁。该实体的临床特征分为缺血性组和出血性组两类。大多数儿童患者发展为短暂性脑缺血发作(TIAs)或脑梗死,而成人发生颅内出血和TIAs/梗死的发生率相似。这些脑卒中会导致局灶性神经功能缺损,如偏瘫、失语症和构音障碍。在儿童中,反复头痛、智商受损和不自主运动也是MMD的症状。
目前,目前还没有合适的治疗方法来阻止或逆转MMD的潜在病理过程。少数合适的MMD合适方法之一包括手术血运重建。它是通过手术建立侧支循环来好转CBF和降低进一步缺血性卒中风险的最佳治疗方法。
两次搭桥手术后烟雾血管减少还会有再出血的风险吗
在医生的建议下,桃子2岁时开始每日口服阿司匹林(5mg/kg/天),并在右侧接受联合直接和间接搭桥手术。将颞浅动脉(STA)的额、顶叶分支末端分别与额叶、颞叶M4段分支吻合,再进行脑硬脑膜-动脉-肌肉连通术。
一开始手术后一个月,在对侧进行了同样的手术。这些手术均未导致高灌注综合征。双侧手术后,每6个月进行一次MRI复查。半年后,经随访DSA证实,侧支血循环明显好转,基底神经节中的烟雾血管减少。在脑XeCT检查中,两侧的脑血流量(CBF)也充分增加和好转。
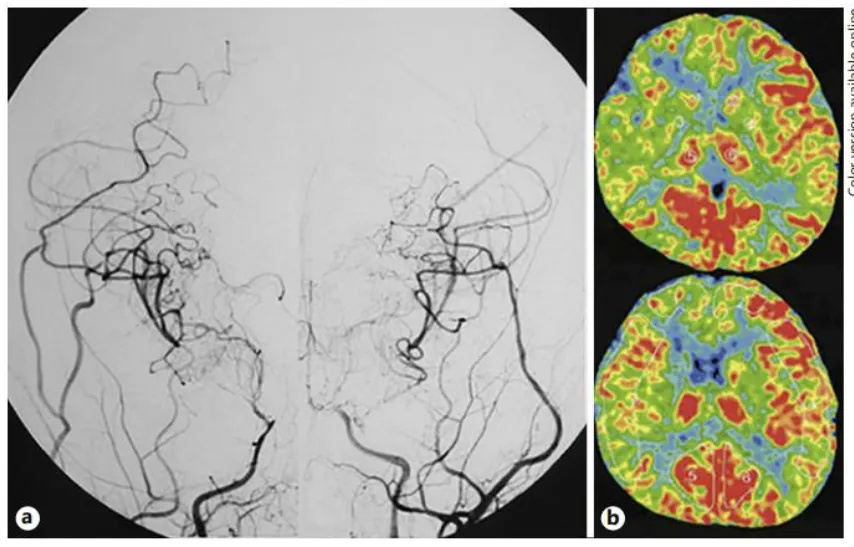
图2.脑CTA显示一次搭桥术后显示良好的血管网络和基底烟雾血管消失,双侧脑血流得到改进。
术后在当地一家医院术前进行脑血流量(CBF)评估的I-IMP检查(图。1),由于桃子的年龄过小,XeCT(氙增强型计算机断层扫描)作为SPECT(单光子发射计算机断层成像术)的替代品。为了比较两种方法的结果,我们使用了区域大脑CBF与小脑CBF的比值。术后观察到良好的临床过程,尽管有几次她反复遭受猝倒发作。术后继续口服阿司匹林,她的血压保持在她年龄的正常范围内。
脑内再发血肿,应该怎么办?
二次手术一年半后,在一次常规随访中,MRI发现左侧岛叶有一个小病变如图3a。复查脑MRA显示在左侧MCA远端有一个动脉瘤等圆形病变(图3b),然而,进一步的DSA检查排除了一个动脉瘤(图3c)。排除了脑内血肿或海绵状血管瘤等其他诊断病因可能,但由于桃子暂无无症状,暂时选择了保守治疗,包括减少阿司匹林剂量(2.5mg/5kg/天)。
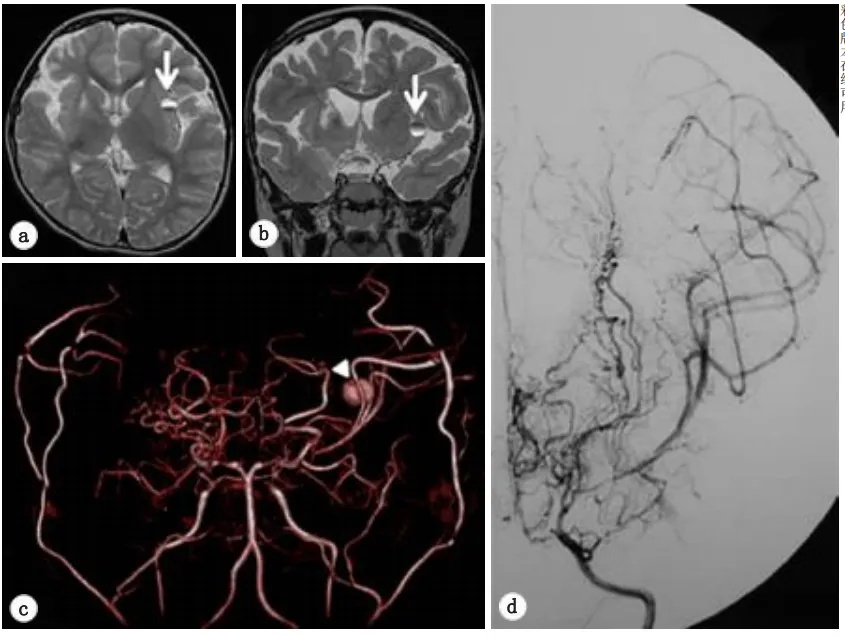
图3.轴向(a)和冠状(b)T2加权磁共振图像显示左侧岛叶皮质有一个小的圆形混合强度质量(箭头)。c体积渲染磁共振血管造影。在大脑中动脉的左远端(箭头)发现一个浆果状病变,留下大动脉瘤的印象。d数字减影血管造影的动脉期。左侧颈内动脉造影术未发现动脉瘤等异常表现。
然而一个月后再行检查,发现病变已经扩大并压迫了周围的脑组织(图4a–c).尽管病变无症状,但预计病变还会进一步扩大,产生神经症状;经过商议,因此决定采用显微手术切除病变。
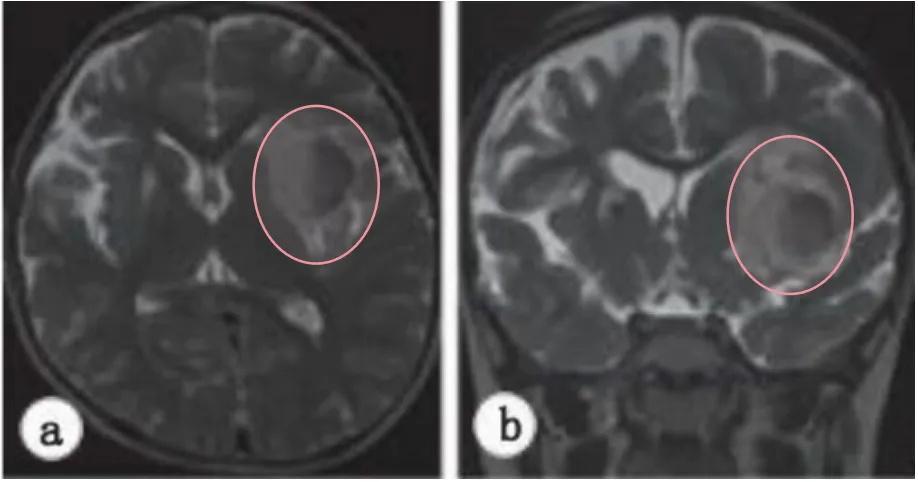
图4.二次术后随访MR发现,左侧岛叶病灶长大了两倍以上,明显水肿。
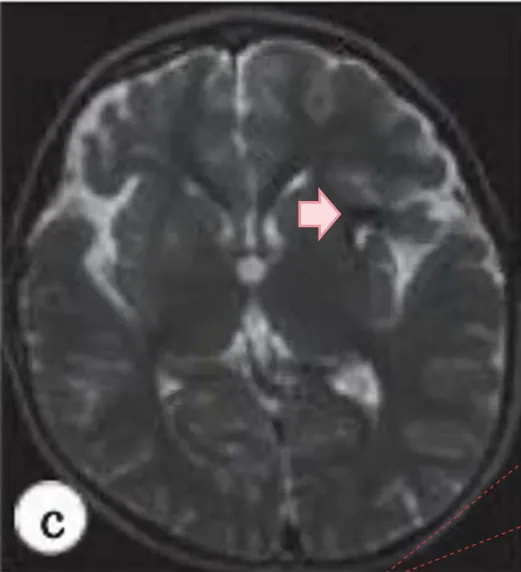
c术后MRI显示手术瘢痕组织,而不是术前异常肿块。
INC国际烟雾病大家川岛明次教授主刀下,利用原有手术入路,保留直接旁路,打开额、颞叶的硬脑膜以保存中脑膜动脉,显微镜下暴露、识别旧血肿,术中未发现任何动脉瘤或血管异常,血肿被完全清除。术后桃子恢复良好,无后遗症。术后一年核磁复查显示术前血肿消失。
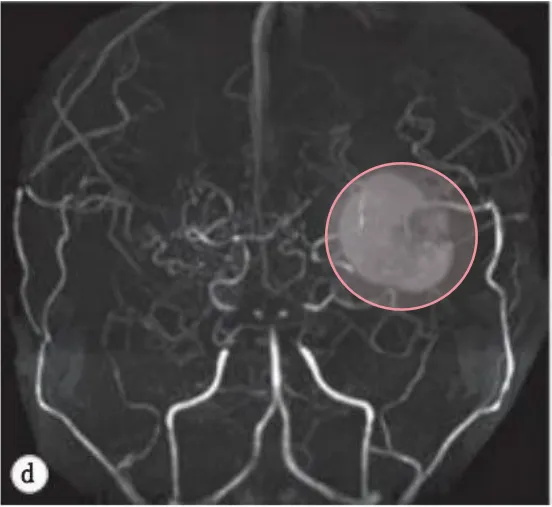
搭桥术后脑MRA显示肿块形成。
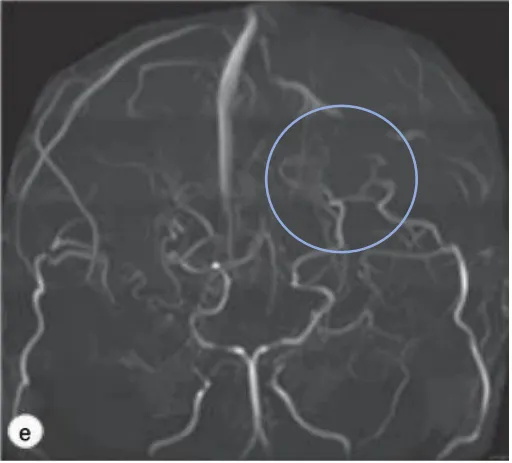
术后MRA显示的大肿块在消失。
出血性烟雾病术后再出血概率高吗?
少数小儿烟雾病患者可出现脑出血,“出血性”烟雾儿童的再出血是少见的,MMD儿童常是以“缺血性”发作常见。目前还没有广泛的临床研究,小儿“出血性”烟雾病患者再出血的发生率。即使针对全部儿童烟雾患者,关于血运重建后的晚期出血率的研究仍然很少。其中一项研究显示,56例患者中有3例发生了晚期出血性事件,平均在直接搭桥手术后发生了13年。大部分为手术后出血病例因脉络膜后动脉塌陷引起的脑室内出血。对于出血性发病的儿童烟雾患者的手术干预的指征是毋庸置疑的。Houkin等认为烟雾血管在直接搭桥术后的1个月内开始减少。
在本病例中,患者搭桥术后反复发生短暂性脑缺血发作并发生脑梗死。联合手术,同时进行STA-MCA旁路和脑肌合血管病是必要的,以立即增加脑血流量和防止重复的缺血性中风。
直接和间接搭桥手术均有助于好转基底神经节的脑血流量和病灶烟雾血管的消退。据报道,如果搭桥手术成功,术后3-4个月烟雾血管消失或消退。也有研究显示,在成人出血性烟雾患者中,由于吻合的血管提供了侧支通路的作用,搭桥手术后再出血率下降,脆弱的烟雾血管逐渐消退。然而,在这项病例中,这名患儿术后一年半双侧发现一个小的局限性血肿。
烟雾病再出血的危险因素有哪些?
我们提出的导致MMD患者颅内出血的可能原因是。然而,在现有的旁路后DSA中可以排除wills环动脉瘤破裂。充血并发症也是一种可能,如在MMD中,STAMCA旁路后的充血是与血流动力学改变相关的主要并发症。在大多数情况下,这种充血发生在血运重建后不久。
众所周知,血管重建术可能通过在慢性不良的血管床中突然供应动脉血流而导致急性充血。但在这种情况下,慢性充血,或所谓的被动充血被认为是与迟发性出血的可能原因。被动性充血是由静脉血流阻塞引起的,然而,DSA没有发现静脉畸形和静脉狭窄或闭塞性病变。
然后,提出脆弱性烟雾血管因血流动力学应激而血管塌陷的假说。血流动力学研究表明,皮质血流逆行更容易发生,血管塌陷可能引起病理性新血管生成。直接搭桥手术后血流重建的延迟可能导致基底节新生血管,反复的新血管生成和这些微血管的破裂可能会导致出血和血肿的扩大。
在我们的病例中,在血管重建手术半年复查DSA显示烟雾血管消退(图2),但发现血肿扩大后重复DSA显示基底神经节毛细血管再增生。实际上,CD34/EVG染色的病理标本显示有大量的微血管。
在本例的病人中,脑内血肿逐渐发展为慢性扩张性血肿。伽马刀立体定向放射手术治疗动静脉畸形后的慢性包裹性血肿也是由毛细血管的反复塌陷引起的。这可能是微小的烟雾血管没有退化。相反,手术血管重建术后长期可能引发新血管生成。这些残留的毛细血管或新血管生成血管可能有出血的风险。口服阿司匹林需被认为是另一个因素。Safiri和Ayubi报道,使用抗凝剂是慢性扩张性脑内血肿(CEICH)的风险因素。
在我们的病例中,血肿病变是在然后一次手术一年半后发现的。也有一种可能是,该病变是与阿司匹林相关的简单CEICH。研究显示,即使手术血运重建术可以成功地完成,儿科患者也会有进一步发生出血性卒中的风险。
血管搭桥手术包括直接搭桥、间接搭桥或两者都被认为是好转烟雾病患者的脑血流的成功策略,但它可能并不总是足以促进烟雾血管的消退和减少术后出血。建议在血管搭桥术后数年进行定期的影像复查。
INC五月学术沙龙精彩预告!
2024年INC国际神外交流不断!5月底,我们荣幸得邀请到INC国际神经外科医生集团旗下国际神经外科专家团(WNEG:World Neurosurgical Expert Grop)成员、国际脑血管搭桥手术教授、日本东京女子医科大学神经外科主任川岛明次教授(Akitsugu Kawashima)5月底来华学术交流,开启学术沙龙!





