谁能想到,让29岁女孩瞬间陷入“残疾”的元凶,并非意外创伤,而是脑中悄然滋长的病变?
接踵而至的新发脑梗和甲亢风暴,更让救命手术变得岌岌可危......
29岁 女性 烟雾病合并甲状腺毒症
病情阶段
29岁女性患者,因“左臂左腿无力”就诊,诊断为烟雾病合并格雷夫斯病。
影像学检查显示右侧额顶叶急性脑梗死。
甲状腺功能检查提示严重甲状腺毒症:游离甲状腺素(fT4)、游离三碘甲状腺原氨酸(fT3)、促甲状腺激素(TSH)及TSH受体抗体(TRAb)均显著升高。
初始治疗给予阿司匹林(100mg/天)预防卒中,及甲巯咪唑(Thiamazole, 60mg/天)控制甲状腺功能。
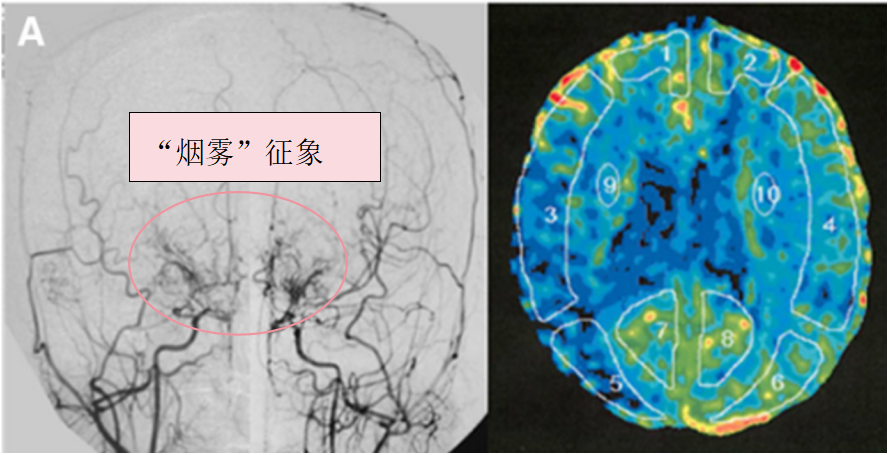
术前血管造影(双侧颈总动脉正位图)显示双侧颈内动脉末端有“烟雾血管狭窄征象”,双侧大脑中动脉(MCA)狭窄(左)。术前Xe-CT显示双侧MCA区域脑血流减少(右:15.9.左:22.8 ml/100 g/min)(右)。
病情发展
约1个月后,患者因“构音障碍及右腿无力”再次入院。复查影像提示左额叶新发脑梗死。
随后,患者病情急剧恶化,出现甲状腺风暴——这是甲状腺毒症的一种罕见但危及生命的并发症。表现为发热、心动过速、高血压,实验室检查显示极高甲状腺激素水平(fT4 3.91 ng/dl, fT3 10.09 pg/ml)。
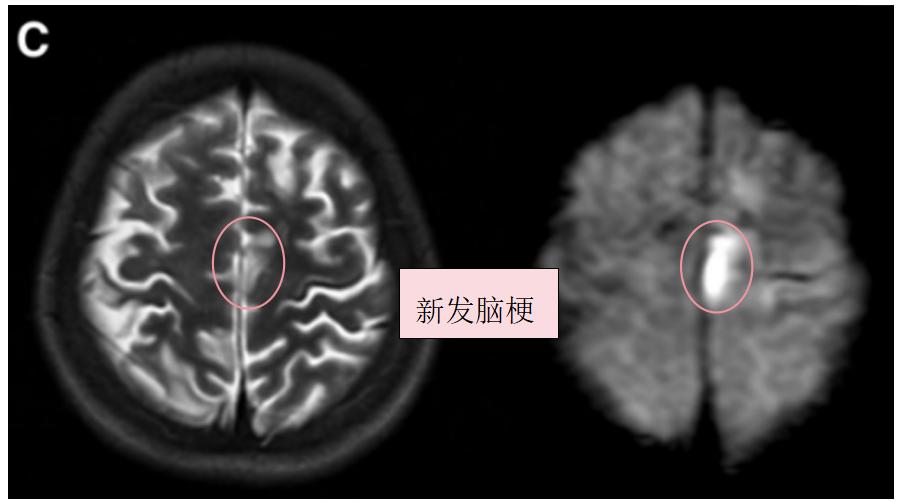
术前T2、DWI序列显示左额叶新发展的脑梗死。
治疗挑战与决策
患者亟需进行脑血管搭桥手术(血运重建)以预防进一步脑梗死,但严重的甲状腺毒症状态使手术风险极高。
因此,首要任务是强化抗甲状腺治疗。经过约70天的积极治疗,甲状腺功能终于达到缓解状态(激素水平恢复正常)。
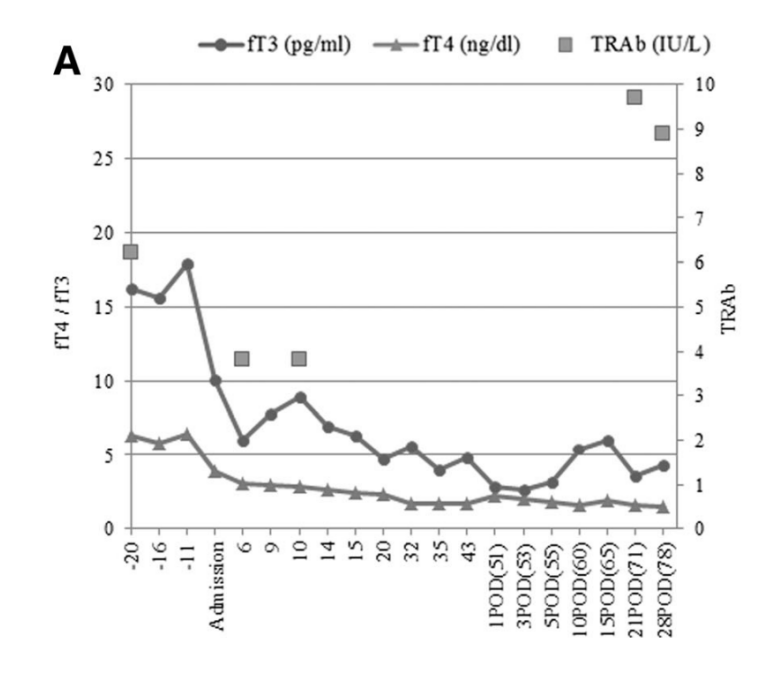
甲状腺激素和TRAb随时间的变化。
手术治疗与恢复
当激素水平恢复正常之后,为患者施行左侧颞浅动脉-大脑中动脉搭桥术(STA-MCA bypass)。
术后早期影像提示左侧大脑中动脉供血区出现高灌注现象(一种术后脑血流显著增加的风险),遂给予巴比妥酸盐昏迷治疗3天以控制脑代谢和血流。
术后过程平稳,未再发缺血性或出血性并发症。
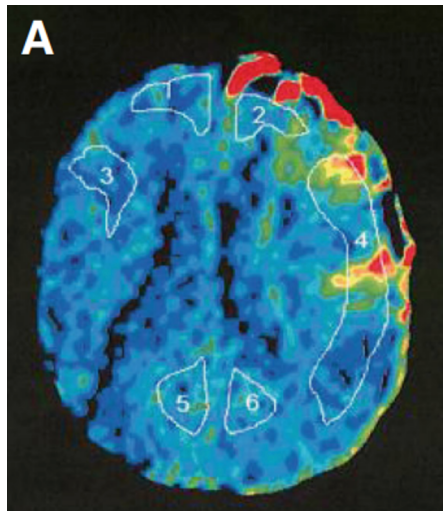
术后Xe-CT显示左侧大脑中动脉区域明显血流灌注(局部脑血流量:26.8 ml/100 g/min),血管通畅。
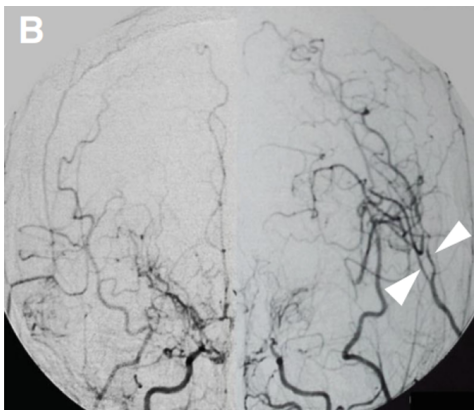
术后20天血管造影显示旁路通畅(箭头)。
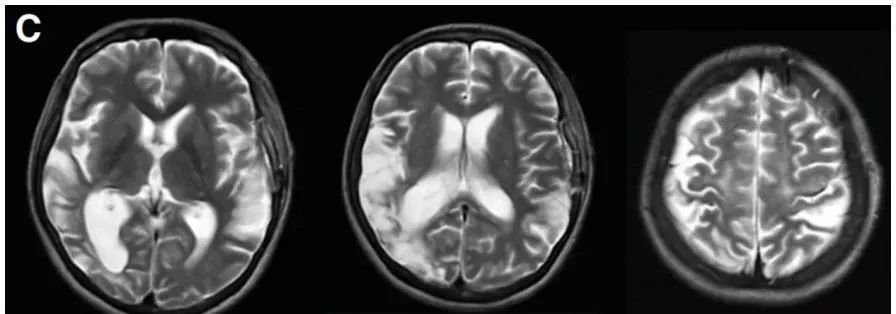
术后23天MR复查显示未出现新的缺血性或出血性病变,恢复良好。
术后状况
患者入院时神经功能缺损严重,改良Rankin量表(mRS)评分为4分(重度残疾)。
术后3个月随访时,mRS评分显著改善至2分(轻度残疾),日常生活活动基本可独立完成。
【神经功能缺损MRS评分是什么?】
MRS是脑卒中后神经功能缺损,以及对恢复程度的评估。评分标准如下:
- 0分:完全没有任何症状。
- 1分:虽有症状,但无明显残疾,能完成日常所从事的工作或活动。
- 2分:轻度残疾。不能完成病前所能从事的活动,但不需要协助,能照顾日常起居之事。
- 3分:中度残疾。
- 4分:重度残疾。需要部分帮助,但能独立行走。
- 5分:严重残疾。病人卧床,大小便失禁,日常生活完全依赖他人,需要持续护理。
烟雾病和甲状腺毒症通常被认为具有相似的发病机制,因为在没有合并甲状腺毒症的烟雾病患者中经常观察到甲状腺自身抗体升高。烟雾病的脑缺血症状可因甲状腺毒症而加重,并可因甲状腺激素正常化而改善。
治疗缺血性烟雾病的有效方法是进行颞浅动脉-大脑中动脉 (STA-MCA) 搭桥术。
STA-MCA搭桥术治疗
STA-MCA吻合术通过搭桥为缺血的脑组织提供额外的血供。研究表明,STA-MCA吻合术治疗大脑中动脉远端血流不足、大血管闭塞所导致的脑灌注不足、提高烟雾病脑血流灌注是有效的。
手术适应症
1.烟雾病或烟雾综合征;
2.复杂性MCA动脉瘤,包括梭形动脉瘤、巨大动脉瘤、瘤腔内有大量血栓形成、瘤颈复杂伴有钙化或有重要分支血管;
3.慢性缺血性脑血管病,如MCA狭窄或闭塞。
然而,由于涉及显微血管吻合,且烟雾病患者脑血管状态特殊,因此STA-MCA吻合术具有一定难度。
STA-MCA吻合术七大步骤
1.患者取仰卧位,头部高于心脏水平并转向对侧。
2.术前根据STA血管搏动或超声探测,标记出其在颞部的走行。开颅前将其游离约 8 cm,保留周围部分软组织(2-3 mm),结扎其分支。
3.开颅骨窗以适合手术操作为宜,约 4 cm×6 cm。剪开硬脑膜,分开外侧裂,充分显露MCA的受血血管。
4.在血管闭塞远端,选择外膜光泽、管壁无硬化部分作为受血血管,临时阻断夹放置约5-10 mm。
5.根据供血血管的直径,剪开一个长约1.0-1.5 mm的口,通常有直口、斜口或直口加边缘扩展。
6.肝素盐水冲洗STA及清理其远端外膜后,将供血血管与受血血管用10-0或9-0显微缝合线行端-侧吻合。
7.术中采用血管超声或荧光造影证实桥血管是否通畅。
INC国际神经外科专家团川岛明次教授
INC国际神经外科医生集团旗下世界神经外科专家团(WNEG)成员、世界脑血管搭桥手术大咖、日本东京女子医科大学神经外科主任川岛明次(Akitsugu Kawashima)教授,擅长脑卒中、烟雾病、颅底肿瘤、面部痉挛/三叉神经痛、颅内血肿、巨大脑动脉瘤、脑动静脉畸形等疾病的治疗,尤其擅长脑血管搭桥、颈内动脉内膜切除术。
神经外科经验:
- 烟雾病脑血管搭桥手术:1300例
- 脑动脉瘤夹闭手术:1000例
- 脑血管畸形切除术:500例
- 颈内动脉内膜切除术:450例
- 开颅脑瘤切除术:280例
- 颅后窝搭桥术、High-flow Bypass技术等

世界知名脑血管搭桥手术专家
国际动脉瘤手术专家
- 世界知名脑血管搭桥手术专家
- 日本知名脑血管病手术专家
- 日本东京女子医科大学八千代医疗中心神经外科主席
- 日本神经外科学会委员
- 日本脑卒中协会委员
- 日本脑卒中外科学会委员
- 日本急诊医学会委员




