动脉瘤是血管中有破裂危险的脆弱区域。当动脉瘤位于大脑时,我们称之为脑动脉瘤,脑内动脉瘤,或颅内动脉瘤。脑动脉瘤的形成往往需要很长一段时间,在破裂或破裂之前可能不会引起任何症状。大多数动脉瘤发生在40岁以后。
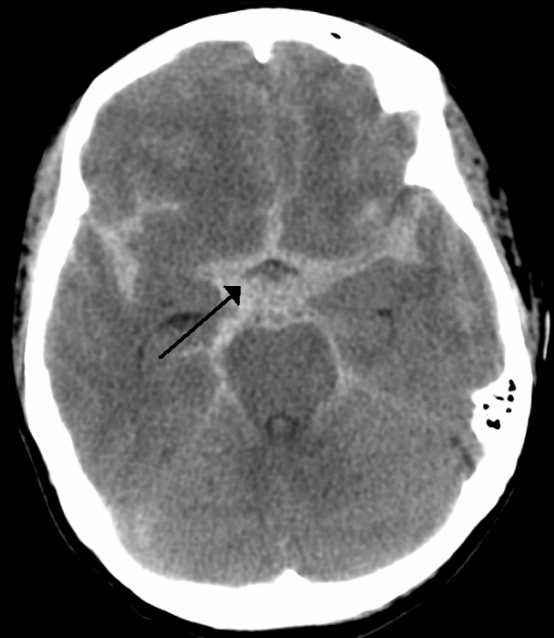
蛛网膜下腔出血意味着大脑周围有出血。较常见的情况是,位于大脑外表面的动脉瘤破裂并在大脑周围和颅骨内渗出血液。蛛网膜下腔出血后聚集在大脑周围的血液会增加对大脑的压力,这可能会导致脑细胞损伤和终生的并发症和残疾。
动脉瘤性蛛网膜下腔出血以高发病率、高死亡率闻名动脉瘤性蛛网膜下腔出血(aSAH)是一种高发病率、高死亡率的神经外科急症。准确和及时的诊断是必要的,同时还需要处理颅内并发症,如血管痉挛/迟发性缺血性神经系统缺陷、脑积水、癫痫症,以及颅外并发症,如心脏异常或神经源性肺水肿。未破裂动脉瘤的患病率为2%至4%。只有一部分破裂了。
据报道,全世界每年的aSAH发病率约为每10万人/年9例;10%的aSAH患者在入院前死亡,25%在24小时内死亡,40% - 50%在30天内死亡。在那些幸存下来的人中,多达20%的人由于神经功能缺陷或认知障碍而依赖他人进行日常生活活动。其他对患者有重要影响的aSAH后遗症是神经心理结果,如抑郁。那么,脑动脉瘤破裂蛛网膜下腔出血怎么办呢?
脑动脉瘤破裂蛛网膜下腔出血怎么办?
蛛网膜下腔出血是一种急症,立即治疗对降低长期性脑损伤的风险至关重要。治疗蛛网膜下腔出血的主要目的是止血。通常,医生可能会进行手术,手术主要包括外科开颅夹闭治疗和介入手术两种:
外科开颅夹闭治疗:为了防止颅内动脉瘤的破裂出血,可以通过开颅手术,从血管外暴露动脉瘤,用一种特制的夹子夹闭瘤颈(动脉瘤泡泡和脑血管连接的部位),这样脑血管中的血流就不会再进入动脉瘤了,动脉瘤也就不会破裂了;这种方法已经有70多年的历史,随着显微神经外科手术技术的提高,疗效也有不断的进步。优点是如果动脉瘤夹闭完全,没有残留,则复发率很低,对于合并有颅内较大血肿的患者也很合适,手术的时候可以同时进行血肿的清除。缺点是需要打开颅腔,创伤相对较大。
微创的介入治疗:是通过血管内的治疗,在大腿根部穿刺血管,将很细的管子放到动脉瘤内,往动脉瘤内填入弹簧圈,同样可以是血流不再进入动脉瘤,达到治疗的效果。优点是微创,损伤小,不需要开刀,不需要打开颅腔,能够降低患者的死亡率和致残率。缺点是目前的花费可能较大。
不管是外科开颅夹闭治疗,还是微创介入手术治疗,其手术对医生的临床经验和技术操作水平要求都是高的,不同医生的脑动脉瘤手术,其手术后的预后都不一样。国际上擅长脑动脉瘤手术的要INC国际神经外科医生集团Michael T. Lawton 教授了。INC国际神经外科医生集团是一个专注于神经外科领域的专家学术交流的医生集团。INC旗下各学术团队所的教授均为世界神经外科联合会(WFNS)及各种国际神经外科学术组织的成员,国际神经外科各大杂志主编,以及神经外科教科书中以其本人名字命名手术方式和解剖结构的教科书级神经外科巨擘。
而Michael T. Lawton教授便是INC国际神经外科医生集团的多名神经外科教授之一,不仅拥有4400余例脑动脉瘤的成功治疗经验,其脑血管病手术数量居国际。而且著作了多本著作,比如《七种动脉瘤:夹闭术的原理和技巧》、《七种脑动静脉畸形:切除原理和技巧》,是神经外科住院医师、研究员等临床咨询的必备指南。Michael T. Lawton 教授作为INC旗下世界神经外科顾问团(WANG)成员,不仅在INC可以通过国际远程咨询得到他的咨询意见,而且教授还会定期来INC中国上海代表处进行学术交流,在学术交流期间,国内的脑动脉瘤、胶质瘤、脊索瘤等神经外科患者在国内便有机会得到他的咨询意见甚至出国到其所在的美国巴罗神经研究所接受国际前沿治疗。




