脑干包括中脑、脑桥和延髓。脑干内的神经胶质瘤占全部儿童中枢神经系统肿瘤的10-20%。在美国,每年大约有150-300例病例。脑干神经胶质瘤可以发生在任何年龄,尽管它们通常出现在儿童期,平均诊断年龄为7-9岁。没有性别偏好。
在现代影像学出现之前的时代,全部脑干胶质瘤都被视为一个单一的病理实体,预后被认为是一致不良的。在1969年,Matson总结说“不管具体的组织学如何,脑干神经胶质瘤需被归类为恶性肿瘤,因为它们的位置本身使它们不能手术”。Pool是较早倡导对某些脑干肿瘤进行手术的神经外科医生之一。他给几个孩子做了手术,报道说存活了10-25年。在20世纪80年代早期,一些神经外科医生开始报道某些类型的脑干神经胶质瘤的良好手术结果。然后引入分类系统,试图识别那些从手术中获益的肿瘤。随着磁共振成像的出现,这些形态学系统进一步发展,从而有助于评估肿瘤行为,并确定这些肿瘤的最佳管理算法。
脑干胶质瘤怎么治?
临床病史和表现在建立肿瘤组织学和总体预后中是重要的。从孩子和父母双方获得详细的病史。这是很重要的,因为,通常,微妙的变化可能不报告,如果两人都没有采访。例如,旧照片可能是确定颅神经疾病发病日期的必要条件。学习成绩下降,特别是与视觉障碍或脑积水症状相关,可能是的表现迹象。详细的病史应包括既往上呼吸道感染、肺炎或嗓音改变。前驱症状或症状的长度是肿瘤组织学的指示。
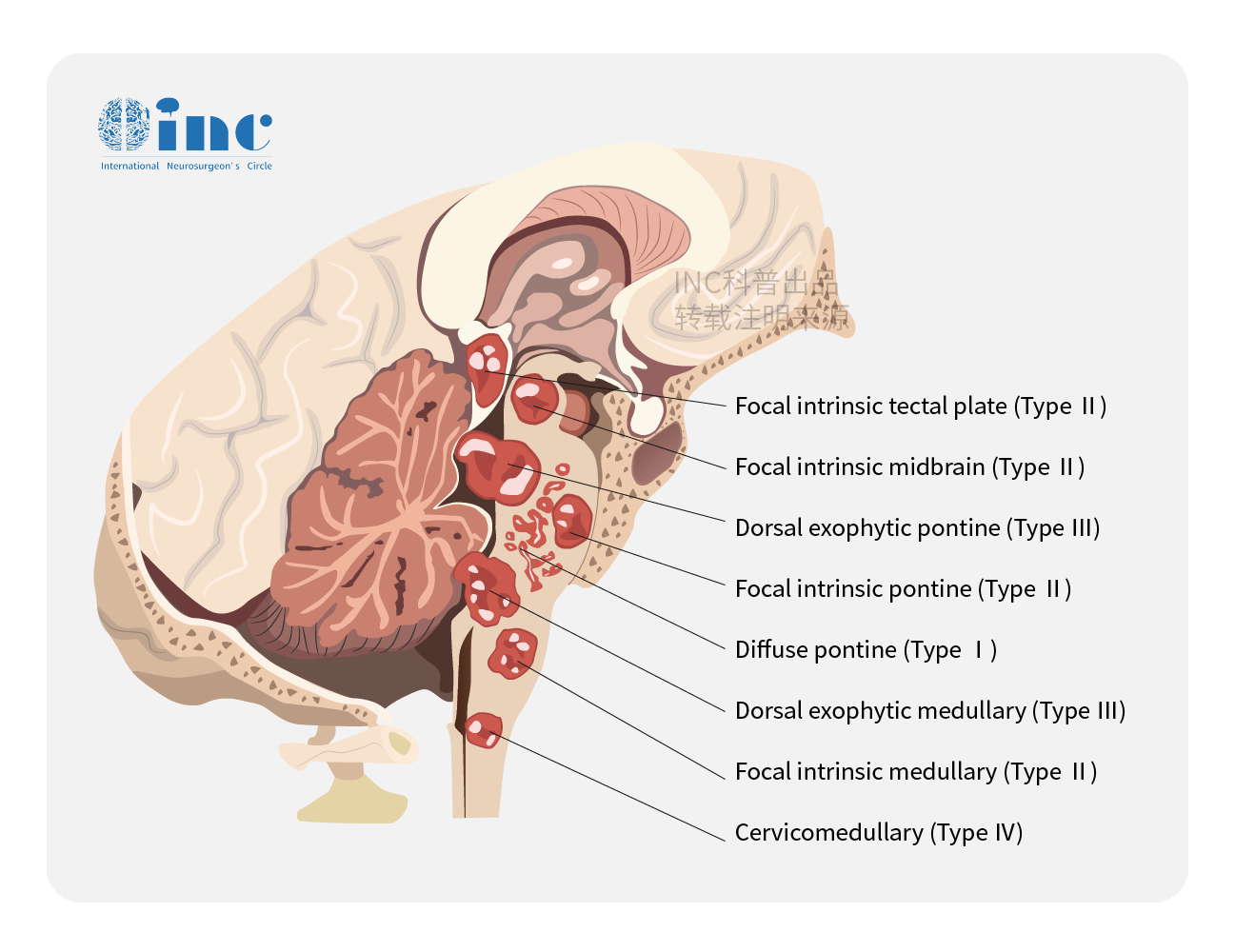
恶性病变总是迅速进展。弥漫性脑干胶质瘤患儿常急性表现为多发颅神经体征、共济失调、长束体征和小脑体征。弥漫性胶质瘤是脑干较常见的病变,遗憾的是,该肿瘤预示着脑干胶质瘤中预后较差的肿瘤。大多数儿童在确诊后18个月内死亡,这与多形性胶质母细胞瘤的临床过程类似。根治性手术或活检没有作用,因为立体定向活检不会改变治疗策略。
对于MRI上不确定的病变并伴有不寻常的表现或研究方案要求时,应保留活检。弥漫性脑干肿瘤与神经纤维瘤病相关,其预后较好,需要进一步研究。这些NF-1脑干肿瘤具有典型的惰性过程,使人联想到下丘脑/视交叉区域的星形细胞。仔细的临床检查神经纤维瘤病的症状和家族史应有助于识别这些病变。磁共振波谱在鉴别NF-1患者的弥漫性病变方面也很有用。放疗和/或化疗是目前弥漫性脑干胶质瘤的主要治疗手段。
与之相反,局灶性肿瘤通常是低级别的胶质瘤,与弥漫性胶质瘤较短的诊断期(数周至数月)相比,前者有较长的前驱症状(数月至数年)。局灶性肿瘤沿脑干轴的位置影响临床表现。一般上脑干肿瘤多表现为脑积水、动眼肌功能障碍和/或小脑表现,而下脑干肿瘤多表现为下颅神经缺损和长束表现。
顶盖中脑胶质瘤表现为低度病变。当顶盖局灶性肿瘤(顶盖胶质瘤)扩大和压迫Sylvius导水管,从而产生梗阻性脑积水时,开始引起的神经系统症状。被盖性肿瘤可表现为脑积水和动眼肌麻痹,并伴有或不伴有长束表现。局灶性脑桥胶质瘤一般预后较差,而脑髓局灶性肿瘤为中间型。桥脑病变可引起面瘫、听力丧失或长道表现。当儿童出现局部局部非强化肿瘤且症状进展迅速时,应引起关注。在很小的年龄就表现出轻脑膜播散的非典型肿瘤可能是原始神经外胚层肿瘤(PNET)。由于PNETs的治疗方案不同于脑干胶质瘤的治疗方案,在这种情况下应考虑进行切除活检。
髓质肿瘤表现为下颅神经缺损,表现为声音改变、吞咽困难或因微吸气引起肺炎。虽然这些局灶性病变不是浸润性的,但它们可以携带很高的手术发病率。术前髓质功能障碍对术前频繁出现上呼吸道感染、术前肺炎或嗓音改变的患者具有术后并发症的警示作用。
结论
脑干神经胶质瘤是一组异质性肿瘤,可能为弥漫性、局灶性、背侧外生性或颈脊髓性。这些分类方案有助于评估生长模式和识别可手术治疗的病变。几乎全部的弥漫性肿瘤都是恶性的,不可切除。大多数其他肿瘤是局灶性低度恶性肿瘤,可接受手术治疗并长期存活。
背侧外生肿瘤可被认为是一种局灶性肿瘤。由于直接压迫下脑干或脑脊液通路阻塞导致颅内压升高,通常会有一个长期而进行性的临床过程。幼儿可能会出现顽固性呕吐导致发育不良。大一点的孩子可能会出现头痛和共济失调。视乳头水肿和斜颈是常见的症状,是由颅内压增高和慢性扁桃体突出引起的。大部分的背侧外植性肿瘤可以通过次全切除术成功治疗,必要时可以采用脑脊液引流。




