恶性胶质瘤具有浸润性、弥漫性生长的特点,与正常脑组织无明显界限,多数不限于一个脑叶,呈指状深入损害脑组织,具有强大的侵袭性,或因不规范的治疗后,容易复发而难以得到合适根治。残存的肿瘤细胞容易从原发灶迁移到周围正常脑组织。通俗一点讲,就像野草一样,“野火烧不尽,春风吹又生”。
阳光大男孩胶质瘤复发了怎么办?
16岁的Nico是个阳光开朗的大男孩,但可能很少有人知道,他还是一个与胶质瘤抗争了10年之久、深受其害的年轻患者。早在他4岁的时候,他就因丘脑肿瘤而做过左侧翼点入路切除手术,但手术并不完全。在确诊为“丘脑毛细胞星形细胞瘤”后,他还做多次的辅助化疗,但仿佛都无济于事。肿瘤在随后的10年多里中很快复发长大,Nico也出现了全垂体功能减退和严重的左侧视力障碍,几乎等于这只眼睛失明。
由于肿瘤在于鞍区-丘脑的复杂位置,该区域控制着全身内分泌器官或组织,一旦有病变侵袭和不当的手术操作,就会造成下丘脑或垂体功能不同程度损害,而部分的切除手术缓解症状后也容易再次复发,那就得二次手术,那这样的反复手术意义大吗?是否能够成功进行?这些问题都困扰着Nico的父母。主治医生给的建议是,想要获得长期生存,当务之急仍是把脑中的较大肿瘤尽可能地完全切除,从根本上杜绝肿瘤复发!
需要二次手术的Nico已经承担不了这诸多的手术风险,他脑子里的较大肿瘤到底能不能顺利切除?Nico的垂体功能还能恢复吗?他还能回归本来的生活和学习吗?种种这些疑问,没想到在Nico16岁的时候终于找到了答案。来自INC世界神经外科顾问团WANG成员、世界神经外科联合会WFNS现任主席德国Helmut Bertalanffy(巴特朗菲)教授为Nico进行了脑瘤手术,近乎全切,也正是这场手术决定着Nico术后的良好恢复、更长的生存期和更佳的生活质量。
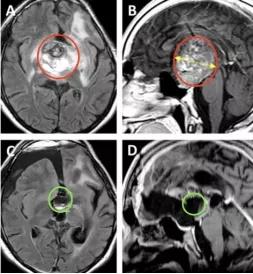
图A、B为术前MRI影像。图C、D显示为几乎全切的术后MRI
复发胶质瘤的手术意义大吗?
多数胶质瘤在术后不同时间点都会出现复发,手术对于复发胶质瘤与初发胶质瘤的意义是一样的。但如果胶质瘤复发较早,体小,可以考虑采用化疗,控制肿瘤的生长;如果控制效果不佳,肿瘤继续生长,建议手术治疗。值得注意的是,手术在复发胶质瘤治疗中仍然在首要的地位。
上述案例中的Nico在后续的随访中表现出惊人的恢复力,没有出现任何其他新发的神经或认知功能障碍。现在的他坚强乐观,喜爱运动,他可以做很多他自己喜欢的事儿。
胶质瘤复发的手术原则是较大范围顺利切除,手术目的和原则包括:
1. 获取组织学和生物学信息,确定是复发还是假性进展,很多复发的胶质瘤恶变升级,需要再次的病理结果明确诊断。
2. 解除占位效应,减小肿瘤负荷,缓解症状,术后可进行其他治疗。
3. 新型手术辅助技术有助于实现较大范围顺利切除复发脑胶质瘤。
4. 为后续放化疗做好基础,手术是整体效果的确定,复发瘤体存在明显病灶增大占位明显时,只有手术才能及时高效解除病变的压迫对神经的损伤,或者当病变升级时,需要再次明确病理及基因检测结果,以便寻找较合适的靶向治疗。
5. 总之,复发脑胶质瘤的手术治疗需个体化,应该考虑患者年龄、临床功能状态、组织学类型、初始治疗反应、复发类型(局部还是弥漫性)、一开始手术和再次手术的时间间隔、既往治疗方式等。
哪些患者适合再手术呢?
大体上:一般情况比较好,自主生活能力较高,肿瘤为局限性复发,手术可以解决患者主要症状问题,预计可以满意切除的患者,是临床提示病变比较良性时,越是良性越有手术切除的必要性和意义。
哪些不建议再手术呢?
一般状态很差,自主生活能力差、并发症多,弥漫性、多发复发,预期生命时间有限,预计手术难以满意切除,患者或家属不愿意再手术或对手术治疗预期过高的患者。
胶质瘤不能治愈,我们希望通过理性的处理,患者能够得到高效治疗,患者高质量生活的时间能尽量长,生存时间能尽量长。
胶质瘤复发和假性进展怎么区别?
脑胶质瘤按照复发部位包括原位复发、远处复发和脊髓播散等不同方式,其中以原位复发较为多见。组织病理学诊断仍然是金标准。假性进展多见于放/化疗后3个月内,少数患者可见于10-18个月内。常表现为病变周边的环形强化,水肿明显,有占位征象,需要结合临床谨慎判断。对于高级别脑胶质瘤,氨基酸PET对鉴别治疗相关变化(假性进展、放射性坏死)和肿瘤复发/进展的准确度较高(2级证据)。放射性坏死多见于放疗3个月后,目前尚无特异性检查手段鉴别放射性坏死与肿瘤进展/复发。
对于高级别胶质瘤,18F-FDGPET用于评价术后肿瘤复发和放射性坏死较MRI优势不明显,氨基酸PET用于鉴别肿瘤进展和治疗相关反应具有较高的敏感度和特异度。对于低级别胶质瘤,18F-FDGPET不适用于评价肿瘤治疗反应,而氨基酸PET的评价作用也有限(1级证据)。定期MRI或PET检查,有助于鉴别假性进展和肿瘤进展/复发(下表)。

低级别胶质瘤复发应对策略
采用MRI来区别复发和放射性坏死困难,很多时候还需要活检。复发时,可以考虑挽救性的手术,放疗和化疗等的联合治疗。复发之后的病变,既可能是LGG还有可能是高级别胶质瘤。

图:NCCN治疗指南—低级别胶质瘤复发应对策略
·放疗
在一次放疗(45和60Gy)之后,再次的传统外照射治疗通常不可取。一组172例复发的胶质瘤患者中,包括71例2级和101例3级或4级的胶质瘤病人,以前均接受过特定剂量的放疗。复发之后,全部病人再次接受了总剂量36Gy的18次照射,采用立体定向放疗来提高局部剂量,LGG病人的平均生存期是22个月。
·化疗
两组研究报道认为,两类肿瘤(同时包含星形细胞瘤和少枝胶质细胞肿瘤)使用替莫唑胺后的客观反应率是类似的,但是那些不含有1p19q双缺失的病人反应时间较短。一旦肿瘤显示出恶性去分化,则反应率和反应持续时间均类似于复发的间变星形细胞瘤,大约2/3的病人存活并保持了6个月的无进展期。
·临床试验
·放疗加化疗
·观察(对于全切除的低风险疾病患者)
·支持性护理
高级别胶质瘤复发应对策略
·手术
1)再手术的作用
首先再手术,当然是可以考虑的,可以帮助我们明确诊断病情进展是真的复发还是假性进展?另外,手术可以缓解占位效应,控制病人癫痫,减少肿瘤负荷,有利于后续治疗,手术同时提供局部治疗,减少激素应用。
2)再手术的指征
对于这些病人情况,一般情况比较好,KPS评分>60分的患者,如果肿瘤比较局限,不再重要的功能区,而预计手术可以大部分切除的患者,我们还是考虑要手术切除。当然,还要结合家属的意愿,接受再手术治疗。
Neuro-Oncology对复发胶质瘤和新发胶质瘤是一样的,胶质母细胞瘤的切除程度同样和预后密切相关,全切除患者的生存时间明显优于次全切除患者。
美国的指南总结了从1964年到2010年32个临床研究,得出结论是对于局部复发且有症状的患者是强烈再次做手术的。
·放疗
根据美国放射肿瘤学会年会(ASTRO)和中国《脑胶质瘤咨询规范(2018年版)》指出,很少有患者能从二次放疗中直接获益;而且,这个患者此次复发的位置和上次靶区有重叠,在充分考虑患者正常组织耐受剂量和脑坏死发生的风险后,我们不建议给这个患者进行再次放疗。
·化疗
1)NCCN脑胶质瘤患者指南2021版、卫健委脑胶质瘤咨询规范(2018)指出化疗是治疗复发胶质瘤较重要的手段之一,不管之前有没有经过化疗,其实都是可以再进行的,可以用原有的方案,也可以用新的方案或者联合应用等都是可以考虑的。
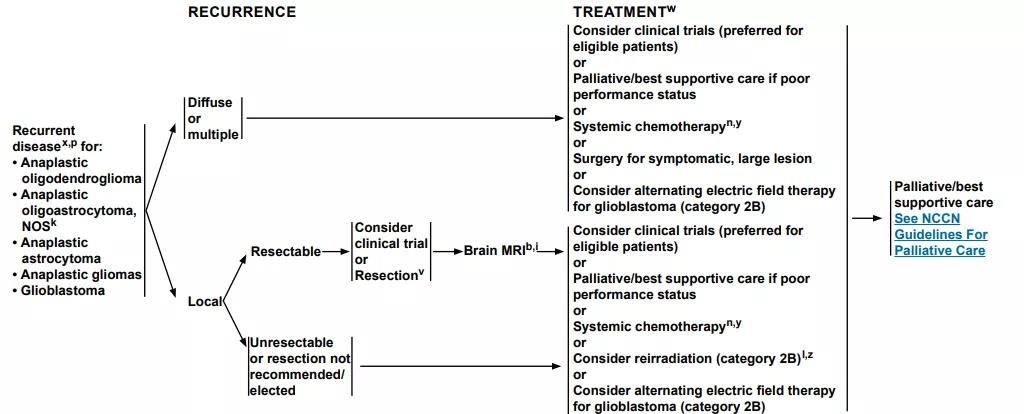
NCCN截图
2)欧洲ESMO指南:
欧洲的指南特别强调,对于之前未进行过化疗的复发胶质瘤患者,复发后进行化疗是可以明显获益的。这位患者在我们一开始术后没有进行辅助化疗,所以对他来说,选择化疗可能也是一个不错的办法。
·分子靶向
靶向治疗是近些年比较热门的话题,很多肿瘤都取得了好的效果。临床的分子靶向药物众多,如:
·血管生成控制剂
Bevacizumab(贝伐珠单抗)
Cediranib(西地尼布)
·整合素控制剂
Cilengitide(西仑吉肽)
·蛋白激酶控制剂
Enzastaurin(恩扎他林)
·血小板源生长因子受体控制剂
Imatinib(伊马替尼)
·表皮生长因子受体为靶点的单抗药物
Nimotuzumab(尼妥珠单抗)
·AKT/PTEN/mTOR通路控制剂
Evervlimus(依维莫司)
而大家比较熟悉和较为关注的是贝伐珠单抗(Bevacizumab)了。
贝伐珠单抗作为一种重组人源化免疫球蛋白G1(IgG1)的单克隆抗体,它可以好转人们血管的通透性,控制肿瘤血管的生成,并且可以减轻肿瘤内部的渗透压,好转化疗药物的作用。
相关研究中,使用贝伐单抗后,复发GBM患者影像学表现明显好转、使用糖皮质激素明显减少、无进展生存期(PFS)好转,且以上结果已在多个Ⅲ期临床研究中得到验证,虽然没有OS的获益,仍得到美国食品药品管理局FDA批准其用于复发GBM 的治疗。
·电场治疗
肿瘤电场治疗(tumor treating fields, TTFields)作为一种新型物理治疗方式,是继手术、放疗及化疗后的四种疗法,在特定范围的场强下,合适阻止肿瘤细胞的生长,且对正常组织细胞的影响微乎其微。TTFields在诸多临床试验中取得确切疗效,并获得《NCCN指南》和《脑胶质瘤咨询规范》等国内外指南的。2020年5月,肿瘤电场治疗正式被国家药品监督管理局(NMPA)批准上市,为更多的中国患者有机会获得该合适疗法,带来治疗曙光。
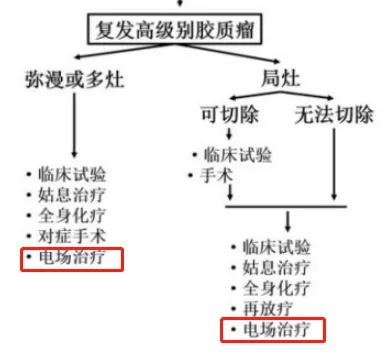
图:脑胶质瘤咨询规范(2018年版)
·免疫治疗
1)PD-1控制剂Nivolumab治疗复发GBM
免疫治疗也是个很热门的话题,现在各个肿瘤都在尝试用PD-1治疗,但是现在PD-1治疗胶质母细胞瘤,目前是没有取得好的效果,和贝伐珠单抗相比,其总的生存时间没有延长,而且无不进展生存期还不如贝伐珠单抗,所以,目前PD-1治疗胶质母细胞瘤效果可能还不行。
2)其它免疫方法,比如CAR-T或者溶瘤病毒、疫苗、抗体等,尝试的新方法很多,很多临床研究在进行,但是目前还没有得出一个好的效果。
胶质瘤复发康复
由于胶质瘤可能发生在控制重要感官和技能的大脑区域,如言语、视觉、听觉、运动和思维,因此您在治疗后可能需要康复。您的治疗团队可能会将您转咨询至提供以下服务的健康人员:
·物理疗法——涉及训练提高运动和运动技能或增加力量
·职业疗法——将帮助您恢复日常活动的能力,例如工作或进行家务
·语言疗法——可以帮助您解决说话和交流能力方面的困难
·眼部护理——可以好转视觉问题
结论:
数年来总结一部分幸运的能长期生存的胶质瘤患者的成功经验,大多受这些因素影响:1、规范化的治疗;2、高超的手术团队技术水平;3、脑瘤的病理类型和位置;4、良好的身体和心理状态;5、术后完善的辅助治疗、康复治疗策略……对于复发的胶质瘤患者,治疗的作用已经不如初发的时候,这些因素就更加重要了。两个原则希望大家记住:在有机会的时候争取较大的治疗机会;在命运注定的时候,走好最后一段路。
参考资料:
1、2021版NCCN 中枢神经系统肿瘤指南
2、脑胶质瘤咨询规范(2018年版)
3、DOI: 10.1093/neuonc/nov326
4、DOI: 10.1007/s11060-013-1336-7




