视神经胶质瘤发病率低,多见于儿童。库欣报道该类肿瘤仅占颅内肿瘤的1%,且多见于儿童。视神经胶质瘤可见于球后视神经、视交叉、下丘脑、视束至外侧膝状体通路上的任何部位,可从视神经上长出,也可从三脑室的侧壁从前、后或侧方侵入视路。从发生学上看,约有10%的肿瘤发生于视神经,1/3的肿瘤发生于视神经和视交叉,1/3的肿瘤主要位于视交叉,另有1/4的肿瘤位于下丘脑。
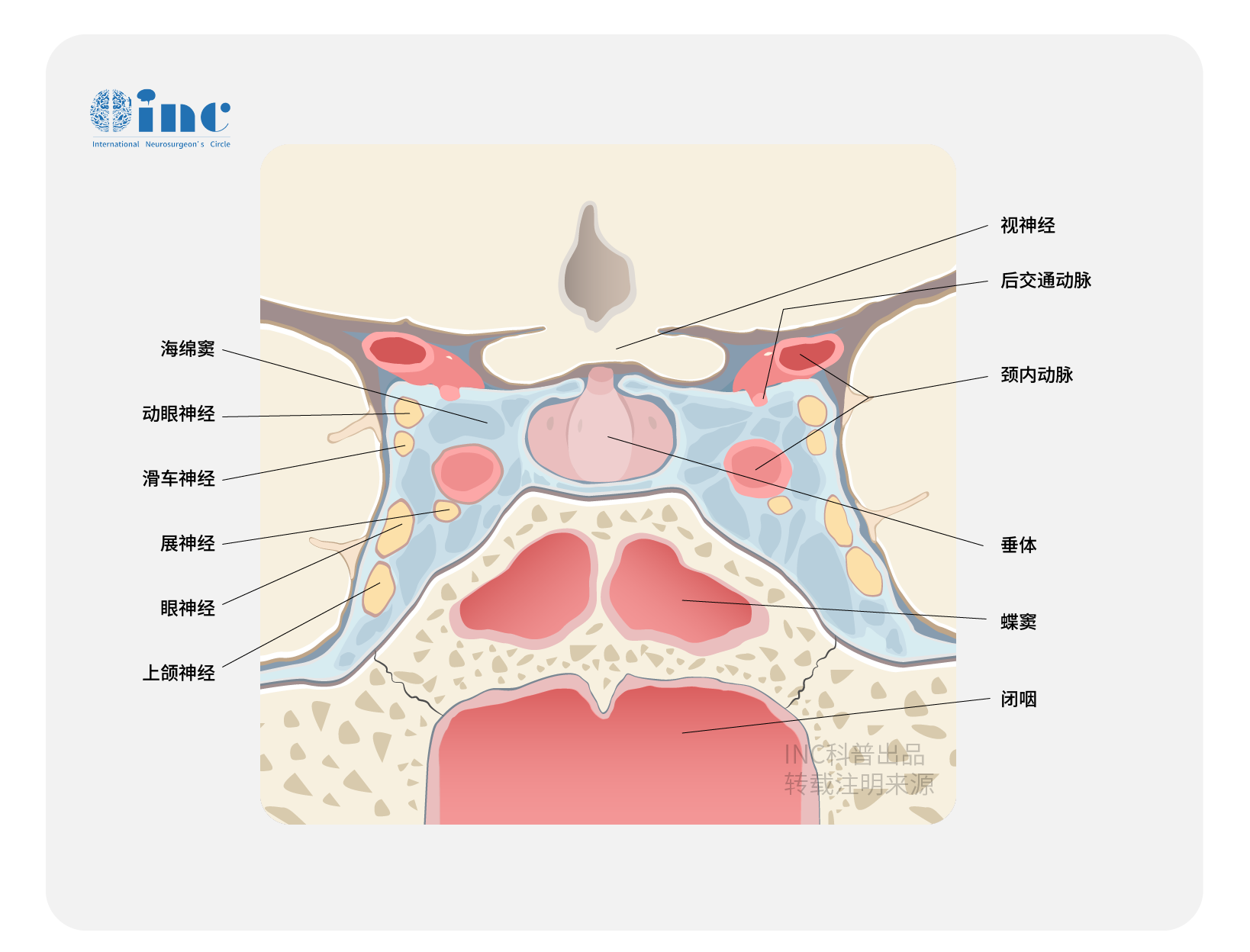
在手术治疗的病例中,我们发现眶上翼点入路有如下优点:(1)可明显缩短到达病变组织的距离,当眶上缘和眶外侧壁被切除后,磨除蝶骨嵴外侧部更为方便,这样无论是从额底还是外侧裂入路,均无骨性组织的障碍,明显缩短了到达病变的距离。(2)手术可从不同方向处理累及不同范围的肿瘤;以上两点均较额下入路优越。(3)由于取下的骨瓣为一整体,因而不需要进行颅骨重建,也不会产生外观上的缺陷。而翼点入路对肿瘤已侵犯至视交叉后显露最佳。手术切除过程中,若肿瘤已侵犯视交叉并超过一半时,而对侧视力尚保留的,则对病灶侧尽量切除,而对侧切除时倾向保守,以较大限度保留残存视力。若肿瘤侵犯视束后部及下丘脑,则该部肿瘤尽量保留,因该部肿瘤绝大部分系毛细胞型,肿瘤偏良性者多,而下丘脑本身的手术有可能导致较严重的后果。
儿童视路的低级别星形细胞瘤的病程难以确定,有的病儿数年内呈现稳定和静止状态,甚至有人认为是错构瘤,而有少数儿童则是呈现急性的病程,肿瘤生长迅速,可在短期内死亡。
目前对视神经胶质瘤的处理上有三种观点,有一种观点认为,单纯用手术治疗,不用任何其它辅助方法;另一种意见则认为行放疗或化疗;三种意见认为根本不用治疗,在儿童,患有视神经胶质瘤的病人可生存很多年。我们认为视神经肿瘤位于鞍区的不同部位,有的肿瘤甚至生长至下丘脑,术中处理时,这一部位若有肿瘤残留,若术后加以放疗以杀死残存细胞比较好,是前置型肿瘤,局限于眶内,采用手术后附加放疗,对内分泌、视力影响较少,若剂量太大则对对侧视神经有较大影响。对于后置型,视神经肿瘤同时合并有多发性神经纤维瘤病!型的病人,采用对症治疗,如分流术,对内分泌紊乱采取药物治疗等;对后置型的视神经肿瘤若出现视力进行性下降,神经功能障碍,则采取手术治疗,术后经神经影像监测或临床评估病情继续恶化的,辅以全身化疗,如果化疗不敏感,则改用放疗。若临床情况稳定,视力尚无继续恶化则不需再做治疗。如果视神经胶质瘤的患者同时合并有多发性神经纤维瘤病!型,则预后较好,约有一半的视神经胶质瘤合并有多发性神经纤维瘤病!型,在儿童中心采取保守治疗,多年以后肿瘤仍处于静止状态。
INC旗下世界神经外科顾问团是由国际各发达国家神经外科宗师联合组成的教授集团,顾问团成员教授之一、国际颅底肿瘤手术教授、世界神经外科联合会WFNS教育委员会主席德国Helmut Bertalanffy(巴特朗菲,国内患者称“巴教授”)对于视神经胶质瘤这类的疑难脑瘤全切手术较为擅长,他曾为众多疑难病患详细答疑解惑,提供顺利的手术切除和术后治疗建议,为他们指明了后续的治疗方向。
巴特朗菲教授表示手术区域危险,有些神经外科医生可能会选择活检性手术切除或者减压性的部分切除。当然技术高一些会尽量达到大部分切除,甚至全切。全切损害视神经-下丘脑神经功能的可能性就会增大。巴教授表示因为他技术比较好,他会尽量强调肉眼全切和次全切除。
INC旗下世界神经外科顾问团是由国际各发达国家神经外科宗师联合组成的教授集团,顾问团成员教授之一、国际颅底肿瘤手术教授、世界神经外科联合会WFNS教育委员会主席德国Helmut Bertalanffy(巴特朗菲,国内患者称“巴教授”)对于视神经胶质瘤这类的疑难脑瘤全切手术较为擅长,他曾为众多疑难病患详细答疑解惑,提供顺利的手术切除和术后治疗建议,为他们指明了后续的治疗方向。
巴特朗菲教授表示手术区域危险,有些神经外科医生可能会选择活检性手术切除或者减压性的部分切除。当然技术高一些会尽量达到大部分切除,甚至全切。全切损害视神经-下丘脑神经功能的可能性就会增大。巴教授表示因为他技术比较好,他会尽量强调肉眼全切和次全切除。
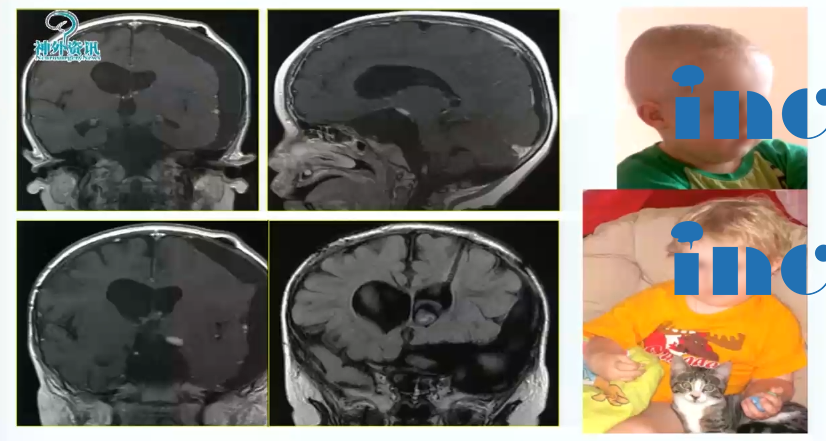
2岁男孩,毛状黏液样星形细胞瘤2级,严重的左侧视觉障碍,肿瘤较大

术中情况:采取眶颧入路,肿瘤大,累及向上向下,需要宽广的视野。
术后情况:肿瘤全切,术后一年,孩子状态良好。小儿肿瘤放化疗专家为其进行后续治疗。
大多数儿童视神经-下丘脑胶质瘤是一良性的和有自限性的肿瘤,这种类型的肿瘤往往可生长许多年,虽然病程发展多种多样,但总体预后良好。




