在各种各样的脑肿瘤中,治疗方案取决于其组织学上确定的类型、精确的位置和一些附加因素。对于小儿脑肿瘤,需要合适选择和组合“手术”、“放疗”、“化疗”。视神经-下丘脑胶质瘤(OP/HGs)占全部胶质瘤的2%,其主要病理类型为毛细胞性星形细胞瘤(PA)和毛髓样星形细胞瘤(PXA)。为了获得最佳的长期功能预后,需有一个多方位的治疗策略,特别是对于儿童脑肿瘤患者。放疗和化疗通常对髓母细胞瘤和生殖细胞瘤合适。然而,化疗对PA和PXA也很重要,这些肿瘤已经在不能完全切除肿瘤的地区发展起来。
下丘脑累及为主的胶质瘤,主要位于视路后部下丘脑,会采取什么样的手术入路能达到大部分全切呢?
翼点入路
翼点入路(Pterional Craniotomy)经过改良已经成为了一种颅底入路。新增的蝶骨翼及眶顶骨质的磨除,是对颅底中线区域经额下通路的扩展,减少了对额叶的牵拉。眶顶部的打磨可部分起到眶颧开颅的效果,且相比之下,其更具备高效和低容貌损伤的优势。然而翼点入路获得视野有时候有限,因为从前外侧去进入偏中线下丘脑部肿瘤往往困难,去看到上部和对侧的肿瘤困难。因此视野包括工作角度的自由度会受限。
视路胶质瘤全切手术病例
24岁女性、出现闭经症状,本以为只是内分泌失调,检查竟是视神经-下丘脑胶质瘤,肿瘤主要累及下丘脑。

术前MRI
主刀医生:INC德国Helmut Bertalanffy教授(巴教授)


术中情况:患者视路、视交叉肿胀明显。通过翼点入路视角处理丘脑胶质瘤的情况。直接切开视交叉部位,然后打开中板,松解嗅神经,否则会因牵拉额叶造成嗅神经嗅丝断裂。三室完全被肿瘤充满,好消息是肿瘤和脑室壁有很好的界限。瘤脑界面清楚,肿瘤大部分清除,先做活检。做完活检,然后kusa进行肿瘤大部分减容,要分离的时候牵拉轻柔,不要把肿瘤夹得过碎,以方便大块切除。1.4mm检查周围穿支保留及是否有肿瘤残留,仔细检查瘤仓的各个角落,以确保没有残留。
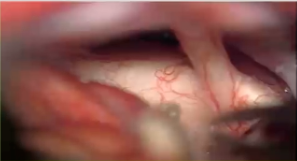
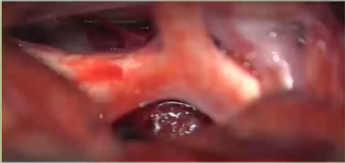
术后情况:肿瘤全切,患者情况良好。
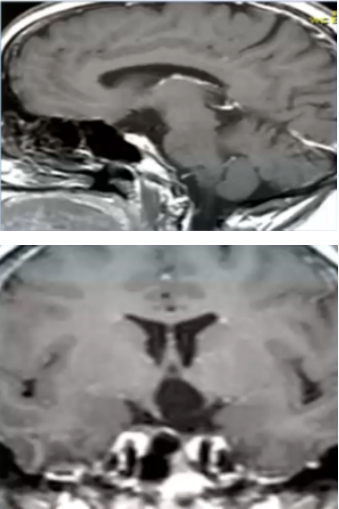
术后MRI

术后:状态良好,和母亲幸福合影
INC巴教授指出,视神经-下丘脑胶质瘤的手术目标包括组织诊断(活检)、部分切除(对长期结果的影响尚不清楚)、根治性切除术(GTR)(有损害下丘脑和视神经结构的危险)、挽救性切除(化疗后进行性肿瘤的选择)。为什么手术很少应用?主要是视神经-下丘脑肿瘤生长边界不是很清晰。有时候发现的比较晚,往往患儿出现单眼的轻度的视力障碍,视觉会被对侧的视觉总代偿。因此发现的时候会比较晚,往往发现的时候双侧视路都受累及。手术全切或手术治疗都困难。术后可能会出现一些下丘脑的并发症,包括持续性中枢性尿崩症、耗盐综合征(甚至脑桥外髓鞘溶解伴短暂的神经系统疾病)、原发性高钠血症、间歇性癫痫发作等,因此要注意围手术期护理,内科的治疗。教授还表示一般对于此类病例,他会和内分泌学专家进行充分合作,对激素的替代和补充,包括水电解质平衡调节做了一个详细的研究和处理,这可以大大提高病人围手术期的顺利。




