77岁斜坡脊索瘤头痛、复视,全切术后1年肿瘤没有复发
脊索瘤是脊索的残余,起源于骨骼,可以发生在沿颅脊轴的任何地方。脊索瘤的发病率为十万分之0.08,男性发病率为0.1,女性为0.06。这些肿瘤在40岁以下的患者中很少见。大约32%的脊索瘤发生在颅内,32.8%发生在脊柱,29.2%发生在骶骨。脊索瘤由于少见的发病率和累及颅脊轴内任何区域的趋势,给诊断带来了挑战。同样,它们的位置也是一个治疗难题,手术难度大。
案例报告
一名77岁的女性患者有一年逐渐恶化的头痛病史,以及3个月的复视病史。头痛为钝痛性,强度波动,对乙酰氨基酚仅部分缓解,且为非位置性。
患者在眼科和神经外科诊所就诊。视野检查和眼科检查,包括眼底镜检查,除了右侧展神经麻痹外,都是正常的。在神经外科诊所,神经学检查只对右侧展神经麻痹有意义。
获得鼻窦的CT扫描(图1)显示在中线蝶窦内有一个大的可膨胀的侵蚀性肿块。它的全部尺寸都超过3厘米。肿块是等密度的,完全充满蝶窦,从下方侵蚀蝶窦并延伸至右侧气化的翼。左侧翼突也气化了,但不能容纳肿块。肿块也侵蚀到斜坡的上部,并延伸到后颅窝。它有分散的钙化,这可能代表了原生骨的侵蚀。在使用14 ml造影剂(Magnevist)前后进行的脑部MRI显示一个大的肿块,涉及斜坡和蝶窦,主要在右侧,具有与CT相同的特征性发现(图2)。肿块在T2加权像上呈高信号,在T1加权像上呈轻度低信号,呈不均匀强化。
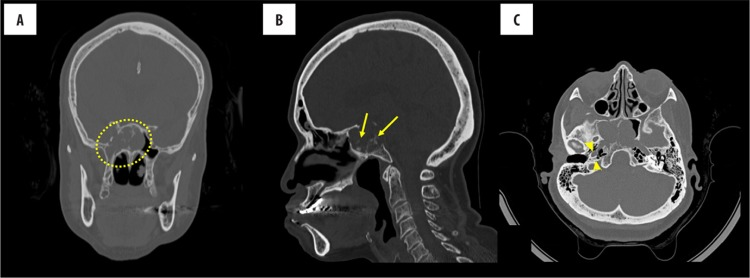

图1:鼻腔和副鼻窦的CT检查无对比。蝶窦和蝶鞍中心有一个大的等密度肿块(A),伴有散在的钙化(B中的箭头)。肿块充满蝶窦,向下侵蚀蝶窦。它延伸到右侧充气翼状胬肉(C中的箭头)。随着前庭池的消失和两个海绵窦的受累,也可延伸到后颅窝。
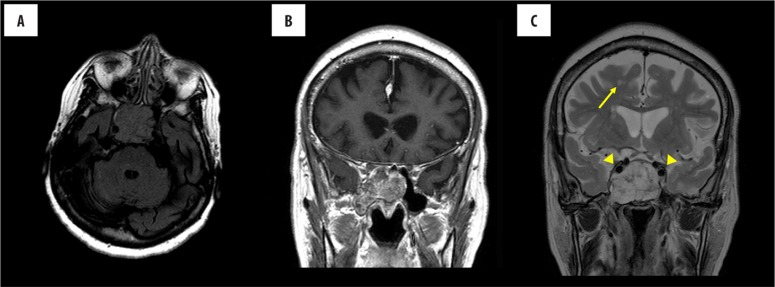

图2:在(A)和(B)静脉注射14ml Magnevist造影剂前(B)和后(B)对大脑和垂体进行MRI检查。大肿块累及斜坡上部,可见蝶窦。肿块延伸至右侧蝶窦充气部分。内部分隔与CT扫描上观察到的钙化相对应(图1),提示内部钙化基质。肿块毗邻双侧海绵窦颈动脉(箭头,C)。白质内可见散在高信号T2和FLAIR信号,提示轻度微血管病变(箭头,C)。
患者接受了内镜下经鼻蝶颅底全切除肿物的手术。围手术期的活检结果证实了这一诊断,显示小叶被胶原带分隔,在黏液样基质中包围着浆状脂肪细胞。浆状脂肪细胞富含糖原和粘蛋白,因此归类为传统脊索瘤。
术后复视和头痛均有好转。术后鼻腔及鼻窦非对比CT(图3)显示残留空气及填塞物,未见出血及异常积液。术后2天行MRI检查,有对照物和无对照物(14ml Magnevist)均显示上方软组织薄缘不规则强化,较有可能代表术后软组织改变或微小残留肿瘤,上方有高强度囊性肿块(图4)。随访1年,患者肿瘤没有复发。
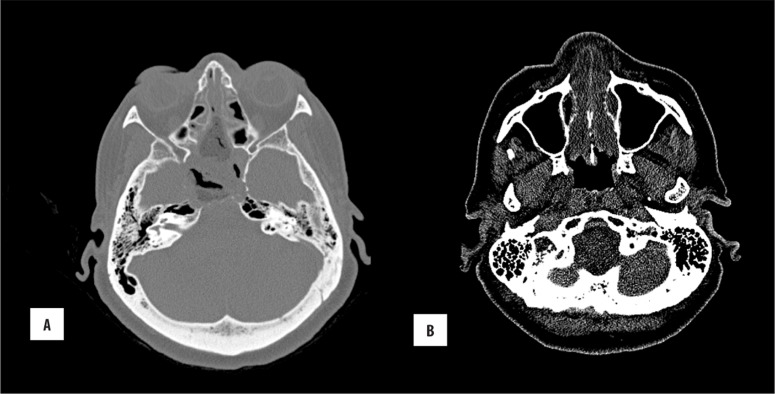

图3:(A,B)脑CT扫描,Stryker方案,不静脉注射造影剂;经蝶窦入路切除颅底大肿块的术后状况。切除肿块,观察残余空气和填充材料。
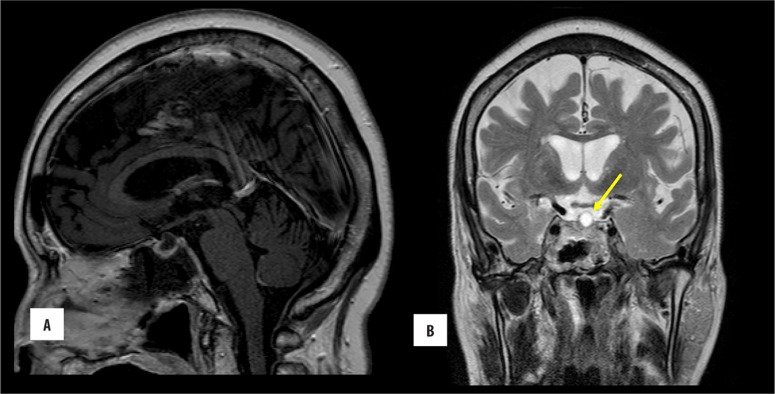

图4:颅底较大肿块经蝶骨切除术后的状态。在切除部位观察到不规则强化软组织的薄边缘,较明显的是在上方。观察到无强化的T2高信号(箭头),可能代表囊性变。
结论
脊索瘤是一种少见的脊索起源的肿瘤,通常起病隐匿。随着它们的发展,它们会造成局部损害,从而导致神经缺陷。早期诊断是至关重要的,因为的手术切除后进行辅助治疗可以好转长期结果。




