
国际研究对跨越11年的1050名手术患者进行的荟萃分析发现,脊索瘤全切率GTR为39.9%,全切队列的5年PFS为50.8%\5年OS为78.4%。与Labidi等人的研究一样,肿瘤完全切除患者的5年PFS比次全切除患者高20.5%,死亡率降低5.85倍。
当脊索瘤降临,当复发成为魔咒,请你我相信,这国际上还有人与你一起!治愈之路或许道阻且长,但医生、病人都正在团结一心,为战胜病魔而努力着!以下截图是一则法国脊索瘤治疗联合会(Association Vaincre le Chordome)官方Twitter交流的活动信息,50位不同国籍的脊索瘤病友们在此交流自己的求医经验,交流患病后的生活,多位的脊索瘤治疗专家以及心理治疗师参与,给予了他们治疗恶疾的希望和与恶魔斗争的信心。而这些治疗专家里就包含了国际颅底手术教授、脊索瘤治疗专家INC福洛里希教授。

(图左1为Sebastien Froelich教授)
INC国际神经外科医生集团旗下世界神经外科顾问团成员、国际神经外科专家、世界神经外科联合会(WFNS)颅底手术委员会前主席、国际神外内镜高手、神经内镜“筷子技术”提出者INC法国Sebastien Froelich福洛里希教授是该联合会重要的发起人之一。
不仅如此,福洛里希教授团队还拥有这国际上较大的脊索瘤患者群,福教授在接受INC采访时曾提及"我们主要做脊索瘤、脑膜瘤等颅底脑瘤的临床研究,因为我们有国际上较大的脊索瘤患者群,我们确实在做一些临床研究和基础研究,试验新的疗法、新的药物,目前我们正在与分子学、生物学、遗传学的实验室进行合作"。

关于脊索瘤的治疗,也是神经外科领域一个研究的热点。
美国国家癌症数据库(National Cancer Database,NCDB)于1988年作为美国外科医生学院和美国癌症协会之间的一项联合质量改进项目而启动。截至2016年,NCDB已积累了超过3400万例癌症患者记录,使NCDB成为国际上较大的临床癌症注册机构。
NCDB数据库比SEER大3倍!!
数据来源于1500多家癌症委员会认可的医院注册数据,这些数据用于分析和跟踪恶性肿瘤疾病患者及其治疗和结局。
NCDB关于脊索瘤的一项研究《Original Article Impact of Treatment Modalities upon Survival Outcomes in Skull Base and Clival Chordoma:An NCDB Analysis Muhonen et al.》,内容阐述了脊索瘤治疗方式对颅底和斜坡脊索瘤生存结局的影响。

NCDB脊索瘤研究:手术仍然是主要手段
脊索瘤是起源于胚胎残留脊索组织的局部损害性肿瘤。尽管病理性质呈良性,但在生物学行为上表现出“恶性”行为,具有局部侵袭性,复发可能性高。斜坡脊索瘤的治疗方法包括手术、放疗和化疗。脊索瘤的浸润性和侵袭性生长特点,使得手术完全切除肿瘤仍然具有挑战性。此外,在某些情况下,大面积硬膜内切除的相关并发症(如脑干损伤、基底动脉损伤、脑脊液漏)可能会影响肿瘤完全切除。
尽管近期的数据库分析评估了放疗、化疗和手术的作用,但在现代辅助治疗手段的背景下,还没有对肿瘤切除程度的临床结果进行分析的研究。考虑到这些结果,此研究在大样本数据库中进行了一项分析,以评估斜坡脊索瘤的生存相关因素。
手术治疗是斜坡和颅底脊索瘤的主要治疗手段。研究人员对NCDB数据库的分析表明,86%的患者进行了手术切除,包括经口入路。经鼻内镜技术可实现更高比例的GTR,高达50-90%。内镜经蝶入路的出现和广泛采用大大扩大了开颅入路的解剖学限制。内镜入路对中线病变可以实现GTR,内镜和开颅入路的联合可能适用于横向或下部延伸的肿瘤。
鉴于策略的多样性和手术干预的频率,发展证据支持的手术切除方法至关重要。既往评估轴向骨骼脊索瘤手术治疗的研究发现,骶骨和脊柱脊索瘤完全切除有助于降低局部复发率,因此建议尽可能在斜坡和颅底内进行整体切除。
Labidi等人对1050名患者进行的META分析发现,脊索瘤GTR为39.9%,此结果与Di Maio等人先前的一项研究相似,他们描述了GTR队列的5年PFS为50.8%,5年OS为78.4%。与Labidi等人的研究一样,肿瘤完全切除患者的5年PFS比次全切除患者高20.5%,死亡率降低5.85倍。
虽然基于全转录组分析的靶向治疗正在研究中,潜在靶点包括表皮生长因子受体、c-Met和HER2/neu通路,但斜坡和颅底脊索瘤不常规进行化疗。
与既往研究结果一致,肿瘤体大(≥5 cm)且年龄较大(≥65岁)的患者OS更差。由于邻近关键结构,较大体积肿瘤对手术切除和放射治疗都具有更大的挑战性。邻近视神经和脑干与局部高复发率相关。先前的NCDB分析表明,年龄大于60岁是颅底脊索瘤生存率降低的独自风险因素,这与此研究结果一致。
结论
手术仍然是颅底和斜坡脊索瘤治疗的主要手段。高龄、肿瘤体积都是OS恶化的评估因素。颅底脊索瘤的普遍共识是寻求较大限度的顺利切除,而辅助放疗通常取决于手术切缘状态。对这些具有挑战性的肿瘤采取多学科方法对优化治疗结果至关重要。

福教授为一名脊索瘤患者使用内镜+开颅双镜联合入路手术
福教授:高剂量质子治疗和断层放疗治疗脊索瘤相关研究
研究目的:
脊索瘤联合手术或单纯放疗,评估骶骨脊索瘤质子治疗(PT)和/或调强放射治疗(IMRT)的疗效和毒性,以好转对肿瘤局部控制和总生存期(OS)。
研究方法:2005年11月至2018年6月期间,41名患者在居里研究所接受了骶骨脊索瘤放射治疗,其中13例患者接受了单纯放疗,28例患者接受了质子及调强放射联合治疗。11例患者仅局部放疗,30例患者为手术联合放疗。
研究结果:中位随访46个月(范围0-125月),8例局部复发,7例发生远处转移(是骨和肺)。2年和5年局部复发率分别为11.4%C(0.65~22.2%)和29%C(10.5~47.4%)。随访期间死亡10例(24.4%)。估计的2年和5年生存率分别为91.4%CI(82.5-全切)和74.5%(59.4-93.5%)。纤维化、马尾综合征和疼痛是较常见的晚期毒性。单独放疗组与质子联合调强放疗组比较显示,Tomo放疗组中急性和晚期膀胱炎、晚期直肠炎的发生率明显更高SHR=0.12 IC95%(0.01-0.90[p=.04])。比较证实了质子可以保护直肠和膀胱、避免放疗损伤。
结论:
放疗对于好转骶骨脊索瘤局部肿瘤控制仍然至关重要,质子联合放疗可以实现对危险中的器官的保护,从而降低放疗所致晚期毒性的发生率。

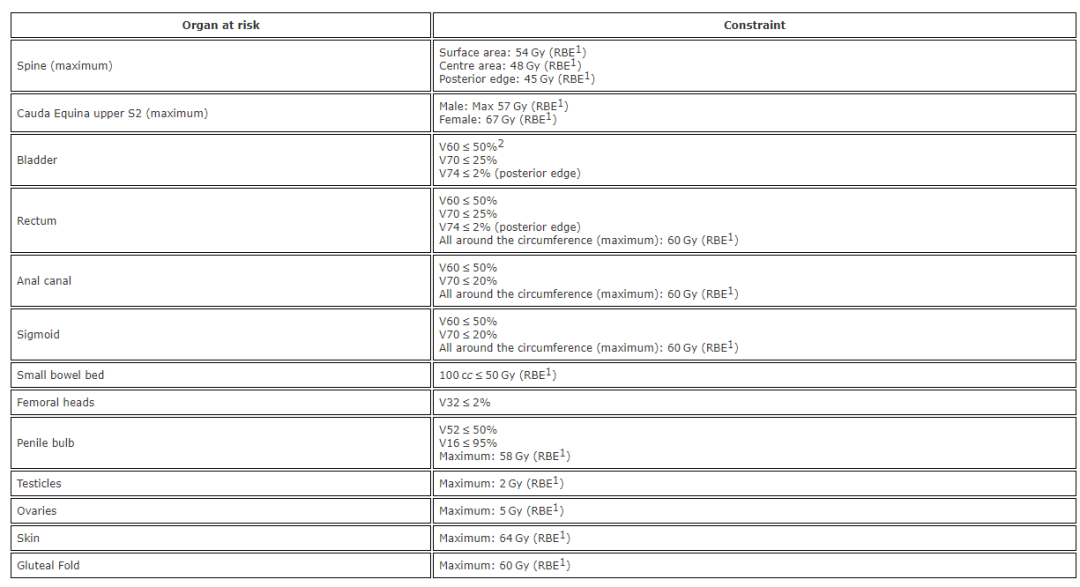
RBE:相对生物合适性。
V60<50%:接收60gy的体积不能超过50%。
本研究表明手术联合质子治疗或放疗是治疗脊索瘤的一个很好的选择,晚期毒性风险降低,同时伤需要在更多患者的前瞻性研究去验证。
神经外科显微镜+内镜“双镜联合”手术教授,复杂颅底手术的国际高手





