脊髓髓内肿瘤手术风险大吗?以往术中可能因神经、血管的损伤导致术后脊髓缺血、水肿而发生严重甚至致命的并发症,故认为手术切除髓内肿瘤是危险的。近年来随着显微手术及神经电生理技术的发展,脊髓髓内肿瘤的治疗理念及手术技巧也在不断地更新进步。脊髓髓内肿瘤的手术目的为解除脊髓压迫和好转神经功能,故在不损伤脊髓功能的前提下应尽量全切除肿瘤。
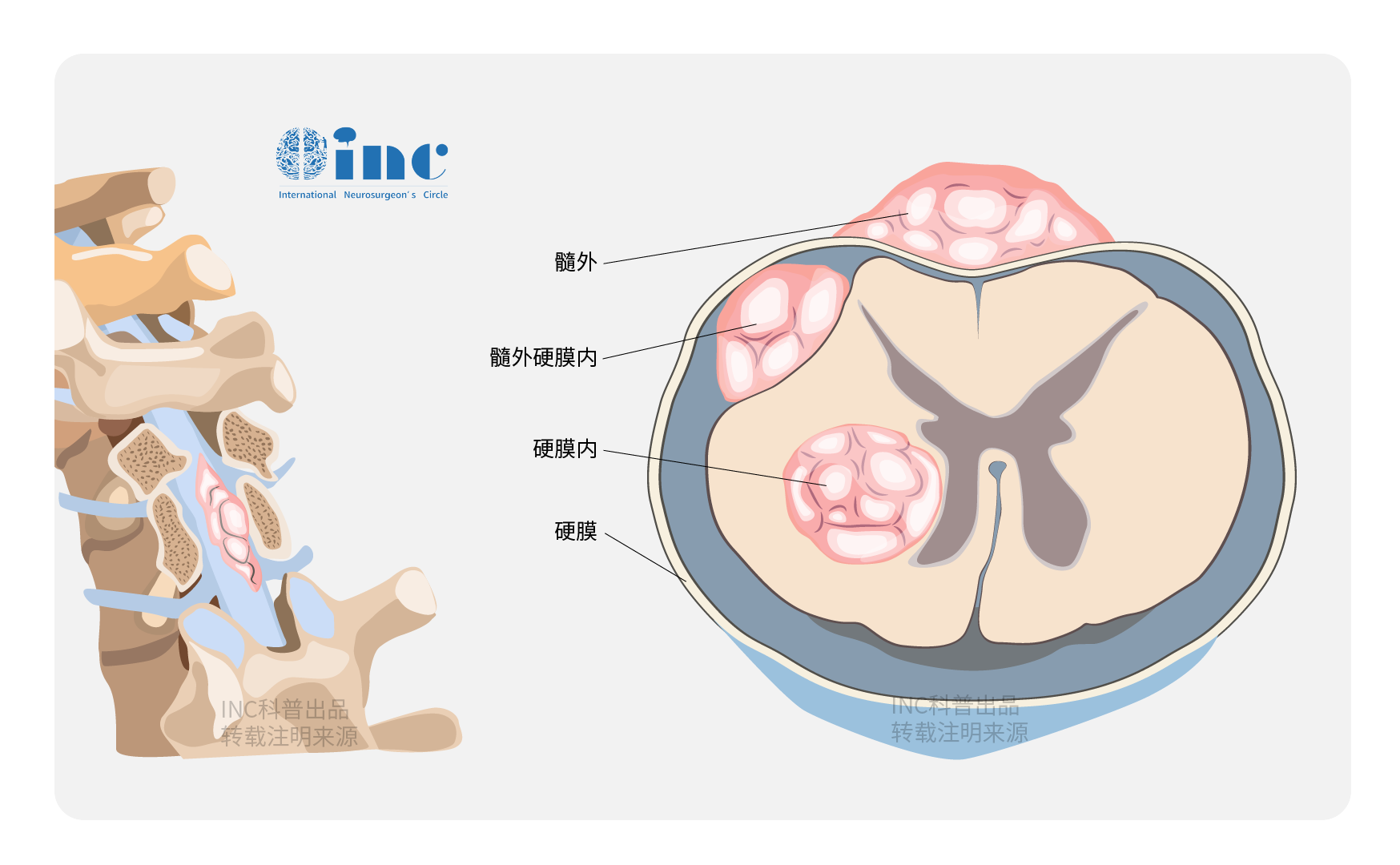
脊髓髓内肿瘤手术可能有哪些手术并发症?
术后出血
由于脊柱具有丰富的血供系统,术中大量出血往往会影响术者操作视野,不易辨认组织结构,导致脊髓神经损伤,且影响肿瘤的切除。同时,术后血肿的形成常会对脊髓神经产生压迫,加重脊髓功能的恶化。因此,出血的防治管理显得尤为重要。常见的出血防治措施有:(1)术前凝血功能的检查和纠正。(2)术中控制性降压。可以减少术中出血量,确定清晰的手术视野,有利于缩短手术时间,降低对输血的需求;但需要注意的是控制性降压可能导致脊髓等重要器官低灌注损伤,故麻醉团队与神经电生理检测团队应该密切监测患者的器官功能状态,随时调整麻醉参数,维持必要的器官血流灌注,以避免不必要的脊髓损伤。(3)术中止血。除了传统的压迫、结扎、电凝止血外,骨蜡、明胶海绵、止血凝胶等止血材料必要时亦可应用于术中止血,且可获得良好的止血效果。(4)异体或自体血液输注。如果术中恶性出血,自体与异体血液输注在所难免,但术中自体血液回输技术,有使椎管内肿瘤转移的风险,因此应避免自体血液回输。目前对于部分脊柱椎体的肿瘤手术,术前常可采取介入栓塞的方式以减少术中出血,但对于其在椎管内肿瘤手术中的应用却鲜有报道,值得进一步研究。
神经脊髓损伤
脊髓及神经根在术中被附加损伤可导致原有病理性损害程度加重,常见原因是:(1)直接撞击,压迫脊髓。脊髓一旦被损伤,当即可发生患者原瘫痪加重或四肢全瘫;(2)硬膜粘连,脊髓遭受牵拉损伤。(3)脊髓内高压,脊髓完全减压后血液迅速再灌注导致脊髓内高压,脊髓功能进一步下降。神经根的损伤多源于器械刺激,直接挫伤引起,也可是切除肿瘤过程中对神经根牵拉导致。避免术中脊髓及神经根损伤,应以预防为主。手术操作要规范,手术野显露要清晰,任何操作都须在直视下进行。术毕麻醉清醒后立即进行症状体征检查,发现问题及时纠正,以减少后遗症。脊髓损伤作为椎管内肿瘤手术并发症之一,其主要原因:(1)术中复杂的操作对脊髓的直接损伤:硬膜下和髓内病变时,脊髓的损伤难以避免;(2)缺血再灌注损伤:脊髓在椎管内肿瘤的长期压迫下,处于缺血状态;当手术解除压力后,脊髓再灌注,导致神经元毒性损害、细胞凋亡等。两种因素最终都可能引起脊髓神经功能损害。常见的处理方法:大剂量激素冲击。甲泼尼龙琥珀酸钠(甲强龙)起效迅速,作用强,具有减低脊髓脂质过氧化、减轻组织退变、增加脊髓血流的作用。有临床研究表明,如果术后出现缺血再灌注损伤,在0.5~1 h内大剂量的甲泼尼龙琥珀酸钠(甲强龙)冲击疗法可好转脊髓功能状态,促进脊髓功能损伤后的恢复。需要注意的是大剂量激素治疗有导致一过性高血糖、高血压、电解质紊乱及伤口感染等并发症的风险。
脑脊液漏
据统计,椎管术后脑脊液漏的发生率为2.31%~9.37%。若治疗不及时或处理不当,可能出现以下情况:(1)伤口感染、愈合延迟、严重者出现颅内感染,甚至危及患者生命;(2)椎管内肿瘤的转移;(3)长期脑脊液的泄露导致低颅压性头痛和迟发型颅内出血。因此,椎管内肿瘤手术并发脑脊液漏应引起高度重视,并采取防治措施。在椎管内肿瘤治疗过程中,若肿瘤侵犯硬脊膜时,应做好手术修补硬脊膜的准备;当术中疏忽而导致硬脊膜损伤,则要及时发现并处理,以免脑脊液漏发生。目前常用的方法是采用自体筋膜结合明胶海绵予以修补。在颈前路术中发现有硬膜破裂时,由于操作空间限制,往往无法对其进行直接修补,可于硬膜外放置明胶海绵并结合生物蛋白胶覆盖。后路手术中可采用背部筋膜、肌肉组织予以修补,并结合明胶海绵覆盖。其中自体组织纤维蛋白胶应用于硬脊膜缝合后的密封可以合适地减少脑脊液漏。
迟发型颅内出血
值得注意的是,脑脊液的大量排放可能导致迟发型颅内出血。有研究认为脑脊液漏在术后脑出血发生机制中扮演重要的角色,但其具体机制有待进一步研究。迟发型颅内出血作为一种少见的脊柱手术术后并发症,若不及时发现并且处理,很可能引起患者死亡。当脊柱手术后患者出现颅内症状或意外的神经精神症状时,需首先排除迟发型颅内出血发生的可能。如果有过量的淡血性脑脊液自引流管引出,则应该暂停或停止引流。而通过早期的头颅CT或MRI检查,往往可以很好地发现是否有颅内出血,从而采取相应的措施(如停止脑脊液引流、降压、减轻脑水肿等),以避免患者病情恶化。
术后切口感染
手术切口感染患者症状表现不一,部分患者表现为全身中毒症状,如发热、畏寒、头痛等。此类患者一旦出现体温升高,应寻找原因,特别要观察切口情况,行厌氧菌、需氧菌血培养检查。切口出现分泌物后应立即进行细菌培养加药敏试验,较好在应用抗生素之前完成。手术部位出现切口感染行细菌学检查同时应用广谱抗生素,以能透过血脑屏障的为佳,待细菌培养和药敏试验结果回报后,根据结果选择敏感抗生素,抗生素的使用应足够疗程。同时应重视切口的局部处理,如形成脓肿应当尽快行脓肿切开引流,完全切除坏死组织,清创加碘伏冲洗。感染较深者可行切口置管冲洗引流。
脊柱稳定性
在保障肿瘤全切的同时,脊柱稳定性问题是近年全部神经外科医师较为关注的话题,采用不同的手术方式,术后脊柱失稳0~46%。针对不同部位和类型的椎管内肿瘤,应结合各种手术方式的优劣予以个性化选择,以最大水平地维持脊柱稳定性。椎管内肿瘤术后脊柱畸形与生长中的脊柱关系密切,是儿童,而且颈椎畸形比胸椎和腰椎畸形更常见,脊柱畸形伴随时间的增加而加重,术后约1/3的脊柱畸形患者最终需要外科干预。因此,对于椎管内肿瘤手术患者,是儿童颈椎管内肿瘤,更应注意稳定性的维持,而对脊柱失稳的预防比治疗更为关键。
INC脊髓髓内肿瘤案例一则
30岁白领林先生,颈痛、手臂麻木持续了半年之久,检查竟是髓内星形细胞瘤。由于脊髓内肿瘤生长在脊髓内,所在区域部位深、被脊骨包围、暴露困难,而脊髓是很娇嫩的组织,稍受挤压或碰撞,即可造成长期性的障碍,如果两侧的神经根如果出现破损,病人也可能出现瘫痪。求诊各大医院得到的回复均是建议保守治疗。多方打听后,远程咨询INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育委员会主席德国巴特朗菲教授,最终远赴德国进行手术。
手术过程
术者:INC德国巴特朗菲教授及其治疗团队。
诊断:脊髓髓内星形细胞瘤术中:髓内占位全切术,颈5-6椎体成行术,手术全程顺利。
术后情况
术后一天,医院给予颈部外固定护理,动不了但意识是清醒的,术后4天,已经可以下地行走。术后10天,林先生就出院回国进行康复护理和后续治疗了。现在,林先生的颈痛症状大有减轻,手臂麻木感也有所缓解,后续的复查也没有发现肿瘤增长和复发的情况。
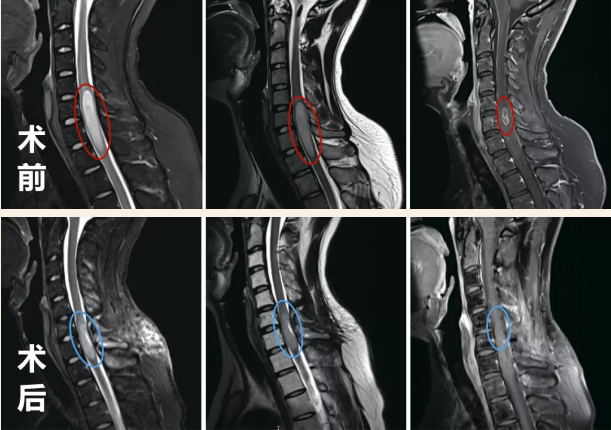
术前术后影像对比显示:脊髓内星形细胞瘤的瘤体强化部分被完整切除,肿胀效应减轻。




