脊椎脑膜瘤,占脊椎肿瘤的25%到46%,一般来说,是一种良性、边界清楚、生长缓慢的肿瘤。它较常见于胸椎区域和中年女性。关于脊柱脑膜瘤的治疗,治疗的优选不用说是“根治性”手术切除。然而,辛普森ⅰ级切除有时是困难的,特别是在腹侧硬膜附着的情况下,因为在硬膜修复过程中有术后脑脊液泄漏或脊髓损伤的风险。另一方面,Solero等人报告说,与辛普森二级切除的病例相比,辛普森二级切除的脊柱脑膜瘤病例显示出几乎相同的长期没有复发生存率。正如他们所描述的,对于激进主义的外科手术策略没有共识;是否全部脊柱脑膜瘤病例都应尝试辛普森ⅰ级切除。根据我们的印象和对文献的调查,脊膜瘤完全切除后的复发率似乎很低,即使在辛普森ⅱ级切除后也是如此。我们在切除硬脑膜附件方面对脊膜瘤进行了相当保守的治疗;如果硬脑膜修补很复杂,特别是腹侧硬脑膜附着的病例,我们没有切除以辛普森ⅱ级切除为目标的硬脑膜附着。因为在这些情况下,如果硬脑膜闭合不完全,术后可能发生脑脊液漏,此外,如果在修复过程中操作脊髓,可能会出现神经系统恶化。
在一项分析了1984年至2011年间接受手术切除的14例脊柱脑膜瘤患者的临床资料中,以评估辛普森分级对长期随访(中位8.2年,1.3-27.9年)中肿瘤复发的影响。
一、肿瘤定位和外科手术
如前所述,如果硬脑膜修复很复杂,特别是在腹侧或外侧硬脑膜附着的情况下,我们没有切除旨在辛普森ⅱ级切除的硬脑膜附着。总的来说,辛普森一级,二级,三级和四级去除率分别为2,8,0和3例。肿瘤硬膜附着于腹侧7例,背侧3例,外侧3例,无硬膜附着1例;最后是与神经根相连的肿瘤,即所谓的非硬脑膜脑膜瘤。硬膜附着于背侧的3例患者中,分别有2例和1例患者接受了辛普森ⅰ级和ⅱ级切除。在这种情况下,1例辛普森二级切除(病例10),切除硬脑膜附件被放弃,以避免形成一个大的硬脑膜缺损。辛普森ⅰ级切除后硬脑膜缺损修复1例,一期硬脑膜闭合1例,自体移植1例。7例硬膜附着于腹侧的患者中,分别有5例和2例接受了辛普森ⅱ级和ⅳ级切除。在2例辛普森ⅳ级切除患者中,由于严重的肿瘤粘连到脊髓,完全切除被放弃。在这2名患者中,1名(病例3)患有上颈椎脑膜瘤,在入院前7年曾在另一家医院接受过手术治疗。由于之前的手术,肿瘤严重附着在脊髓上,无法完全切除。另一个病例(1号病例)是一名因严重粘连脊髓而接受辛普森四级切除的患者。该患者的病史包括过去因无意中反复发生交通事故而导致的频繁脊柱损伤,这可能导致了严重的粘连。在3例侧硬脑膜附着的患者中,1例(11号病例)因肿瘤与脊髓紧密粘连而接受辛普森ⅳ级切除。该患者患有类风湿性关节炎和腺癌的共病,但粘连的原因不明显。
二、症状、并发症和放射治疗
在我们目前的系列中,全部14名患者的术前神经学检查结果在手术后均有所好转,其中3名患者的术前症状完全缓解。仅1例患者出现术后并发症,由于双侧大腿严重的神经根疼痛,需要再次硬整形。术中发现表明,最初的硬膜闭合对脊髓来说太紧了,这种紧可能导致了神经根疼痛。硬整形修复后症状立即消失。没有一名患者出现长期性神经功能缺损。无围手术期或肿瘤相关死亡。
三、辛普森分级与肿瘤复发
在8.2年的中位随访期内,14名患者中有3名(21.4%)出现肿瘤复发。这些复发病例中有2例进行了辛普森ⅱ级切除,另1例为非硬脑膜脑膜瘤,虽然完全切除,但不适用辛普森分级。换句话说,辛普森一级切除后2例中有0例,辛普森二级切除后8例中有2例,1例非硬脑膜脑膜瘤复发。在附着于神经根的非硬脑膜脑膜瘤的情况下,组织病理学为微囊型脑膜瘤(国际卫生组织一级)。核磁共振显示在胸部和腰部有三个复发的肿块,二次手术在一开始手术后14年进行。术中发现显示全部肿瘤都附着在神经根上。这些肿瘤几乎被完全切除。组织病理学诊断为非典型脑膜瘤(国际卫生组织二级)。该病例的详细情况此前已有报道。8)
对于Simpson级切除后的两个复发病例,一个与2型神经纤维瘤病(NF2)相关。该患者在初次手术后9年复发(图1)。另一个辛普森二级切除后复发的病例在初次手术后20年复发。接受不完全切除(辛普森ⅳ级)的3名患者均无肿瘤复发。
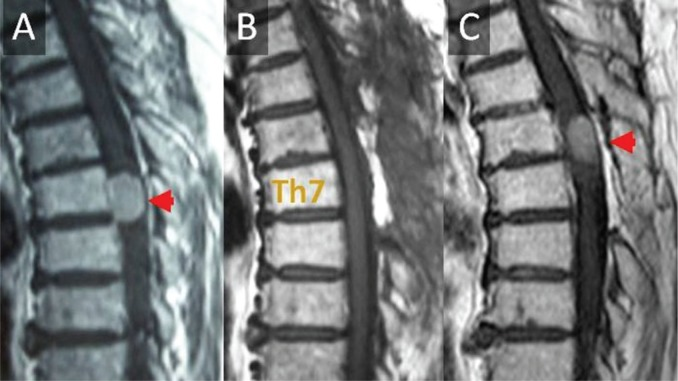
图1。患者为一名76岁女性,其Th7级脑膜瘤经辛普森ⅱ级切除术治疗,病理诊断为砂粒脑膜瘤。她在初次手术后9年肿瘤复发。核磁共振显示(A)术前,(B)术后即刻,(C)初次手术后9年。
关于术后放射治疗,只有1名接受国际卫生组织四级切除的患者接受了分次放射治疗(总剂量为50 Gy),因为肿瘤的MIB-1标记指数为8%。
研究讨论
据报道,脊柱脑膜瘤手术切除后的复发率在1.3-14.7%之间。Nakamura等人的较新研究报告称,接受辛普森ⅰ-ⅱ级切除的患者复发率为9.7%,接受辛普森ⅰ-ⅳ级切除的患者复发率为17.6%(平均术后随访12.1年)。本研究显示辛普森ⅰ-ⅳ级切除后复发率为21.4%,平均术后随访时间为10.4年。在我们的研究中,这种相对较高的复发率似乎是由于NF2病和非硬脑膜脑膜瘤共病的存在,这两种疾病都是复发的危险因素。此外,在另一个病例中,在初次手术后20年检测到复发;这一长的随访期可能是我们研究中复发率增加的原因。另一方面,就神经系统结果而言,全部患者的神经系统检查结果均有所好转,没有患者出现术后脑脊液漏或长期性神经系统恶化,相比之下,几个报告的系列显示暂时性和长期性神经系统恶化率为2.6-8.0%。考虑到这些因素,我们相当保守的手术策略切除硬脑膜附件的结果是可以接受的,即使我们的研究中病例数量少且随访期不均匀。
关于辅助放射治疗,1例辛普森ⅳ级切除后由于MIB-1标记指数高而接受放射治疗,尽管放射治疗在脊柱脑膜瘤治疗中的作用仍有争议。Roux等人报告说,他们的54名复发患者中有2人接受了放射治疗,此后没有再生长。因此,他们建议在某些情况下,放射治疗可以作为辅助治疗或再次手术的替代方法。11)Gezen等人建议,当患者在手术切除后出现早期复发,且由于肿瘤的位置和特征而无法完全切除时,以及当医学上的并存,使得手术程序不合适时,应进行放射治疗。2)根据他们的说法,在不能切除的复发性肿瘤的情况下,放射治疗应被视为一种治疗选择。
结论
对于脊柱脑膜瘤患者,基本上建议全切除肿瘤和切除硬膜附件(辛普森一级)。然而,考虑到我们14个病例的结果,我们建议如果完全切除包括硬脑膜附件是有风险的,辛普森ⅱ级切除是可以接受的。在某些情况下,保留或好转神经功能和预防并发症优先于根治性切除硬脑膜附件。此外,对于复发风险高的病例,如非硬脑膜脑膜瘤、NF2脑膜瘤等,即使在肿瘤全切后,也需要特别注意复发。需要进行更多病例和更长时间随访的前瞻性研究。




