脑膜瘤伽马刀治疗无效,一台手术顺利全切、保听力、不面瘫
CPA脑膜瘤顺利全切术后九个月,52的严女士收到了巴教授回复的随访邮件,没有复发、无残留。回想起曾被脑子里这颗肿瘤折磨的那些日子,严女士无比庆幸自己做出了对的选择。
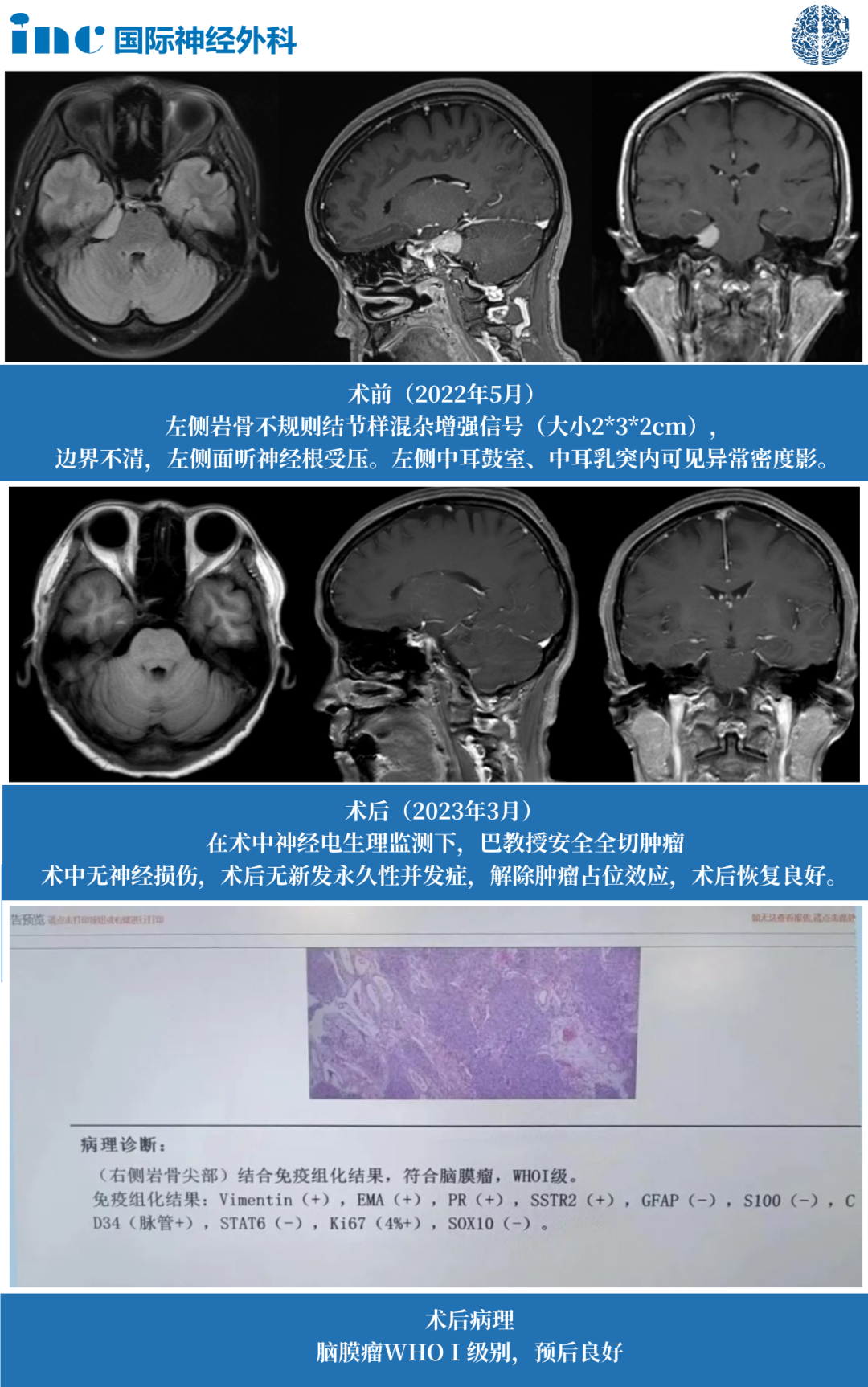
52岁的钟女士2021年体检时偶然不幸查出桥小脑角区脑膜瘤。因害怕手术神经损伤致斜视、眼皮下垂、闭合不全,选择伽马刀治疗,仍然没有控制肿瘤生长……
想到往后余生都将与病魔为伴,身体将逐渐出现各种各样的症状,钟女士就感觉惶恐。尽管她自己也清楚手术切除是治疗脑膜瘤的合适方法,但是如果切除不干净,肿瘤残留较多,病情就会频繁复发,需要反复手术或者放化疗,这对于患者来说太受折磨了,如果术中伤及神经,术后眼睛睁不开、耳朵听不见、肢体无力……这些都是她不想承受的结果。焦虑、惶恐,对未来不确定性的过分担心而深陷烦躁、抑郁,寝食难安。
多方寻求能够顺利手术的医生,在2022年巴教授中国行期间找到INC巴特朗菲教授。巴教授给出了明确的治疗意见、手术风险评估后,钟女士一家终于安心、放心。
巴教授远程评估:显微外科手术可以很好地完成肿瘤切除,不会出现并发症。谨慎的评估肿瘤切除率在97到99%之间,巴教授评估患者术后面瘫发生率为3%,而实际很多患者手术后没有并发症出现。巴教授还提到如果是初治时,根据肿瘤的位置,大小和患者的年龄等因素,他会建议患者手术,而不是伽马刀治疗。

巴教授远程评估邮件
2022年11月22日:在苏州独墅湖医院,INC德国巴特朗菲教授使用乙状窦后入路,主刀成功手术,肿瘤全切,无新发神经功能损伤,术前担心的听力损失和面瘫等后遗症都没有发生。病理结果脑膜瘤WHO I级,良性预后很好,术后将不再需要反复放化疗,她可以像正常人一样生活,这个结果对他们来说是皆大欢喜。
一家人对INC巴教授感谢道:“术前由于害怕出现各种并发症,一直纠结是否做手术。但是现在做完手术之后回过头来想想,感谢INC,让她想清楚之后下定决心做这个手术。”他们庆幸选择了INC,选择了巴教授。也是这一次手术后,钟女士对生活重拾信心,心情也越来越好,更加乐观开朗。现在的她,她把每日遇到的事情都当成生命中的馈赠,用心珍惜着这些瞬间。
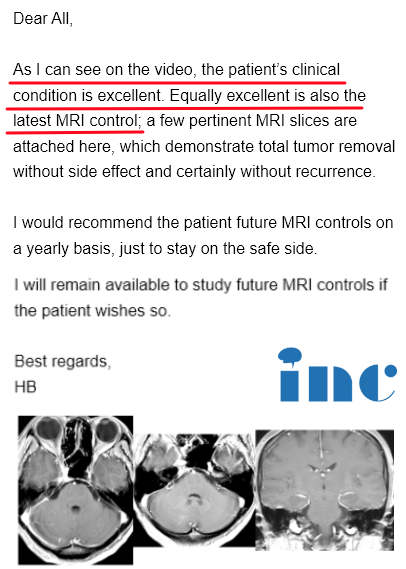
术后情况
术后影像片子显示,巴教授顺利全切钟女士CPA区肿瘤,无新发症状,术前担心的听力损失和面瘫等后遗症都没有发生。
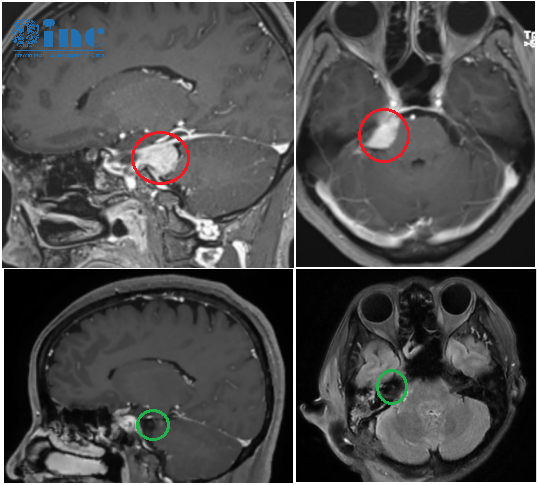
这个病灶(CPA桥小脑角区脑膜瘤)出来以后,我们也找了很多地方。但是很多医院,一个就是认为风险很大,有些医院根本就没办法做。有些好的医院,他就认为我们较大的问题在于什么地方:有后遗症(斜视、眼皮下垂、闭合不全等)。我们也知道,可能有个一两年没问题。但是你说她这种一旦有症状出来,就不可能逆转。我们实际上也纠结了很长时间。之前呢我们也做过两次评估,我的感觉巴教授的评估比较实在,水平相当高,很直接。反正就是说是患者是什么情况,手术我能做到什么情况。巴教授评估报告表示:手术切除率可达97-99%,有5-6%的概率出现术后复视。这也是我们选择教授的一个原因。我对教授还是很敬佩的,他有这个技术,对人很平易待人的。我爱人手术室出来以后,眼睛睁着,还要讲话那种……不像一个从这么重症手术出来的这么一个人。你们INC做了一个好平台,做了一件好事。这个我也感谢你们给我们这么一个平,我们也是受益者。
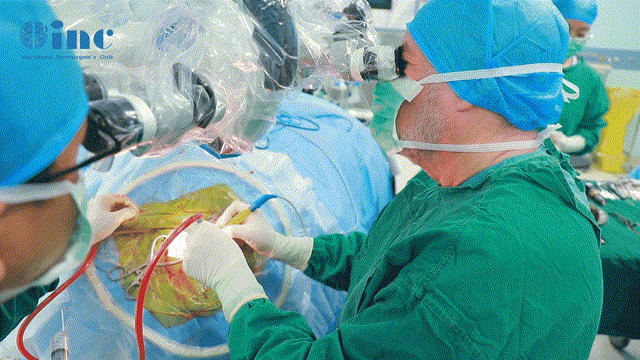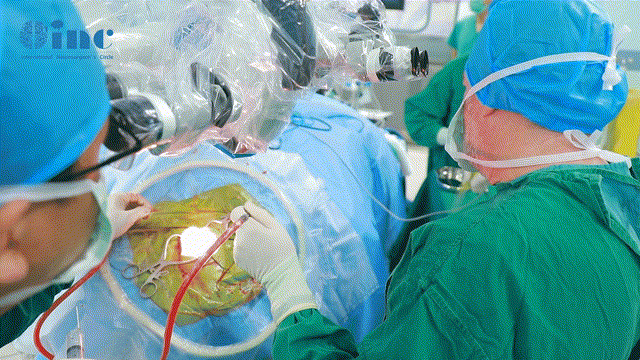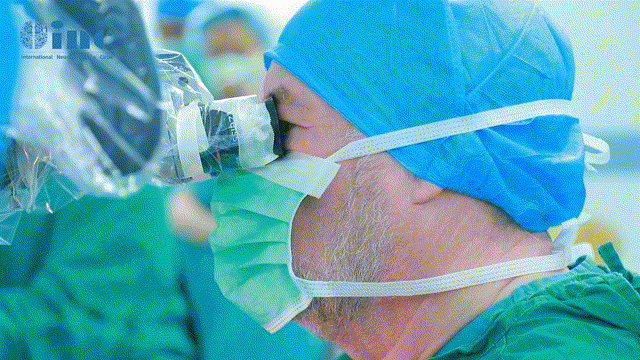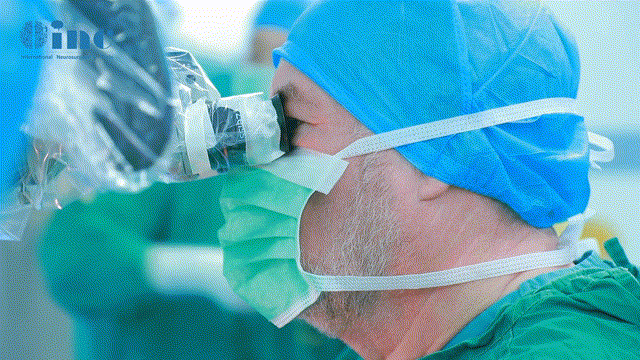
INC巴教授术中镜下操作详解
▼乙状窦后入路开颅(针对CPA肿瘤较常用手术入路)
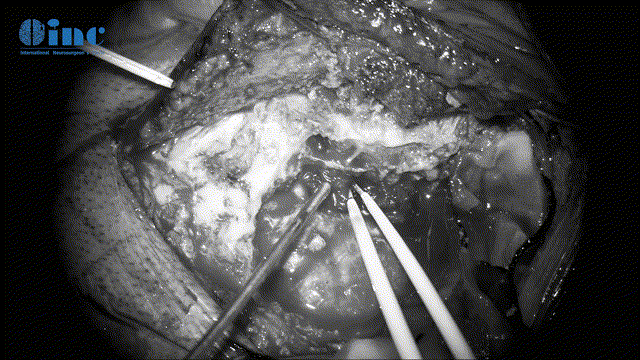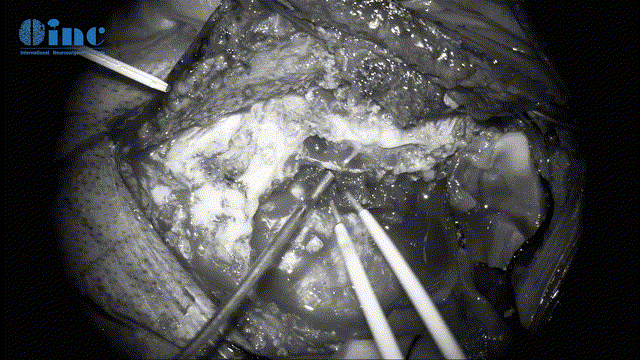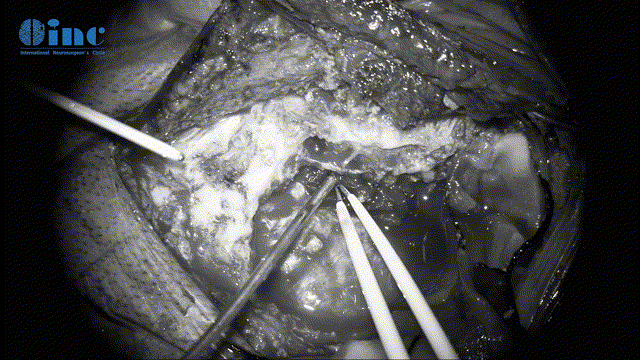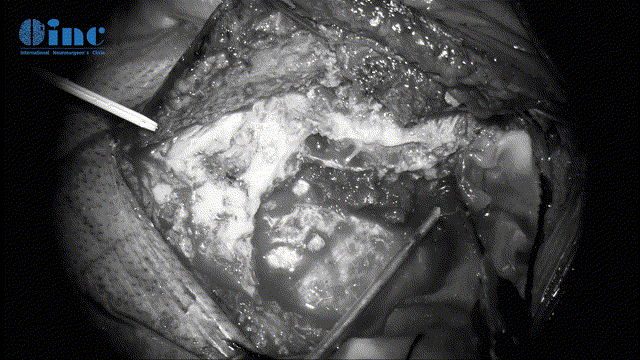
▼切开及悬吊脑膜膜(暴露手术入路、保护脑组织)
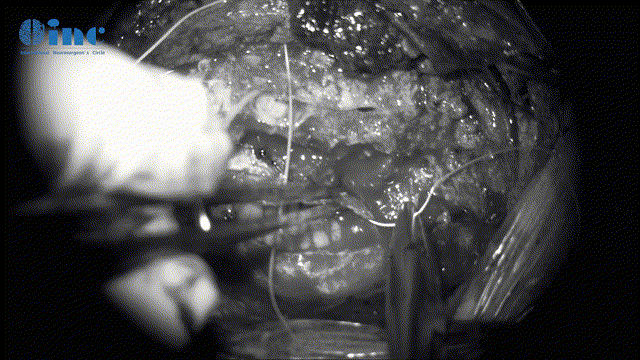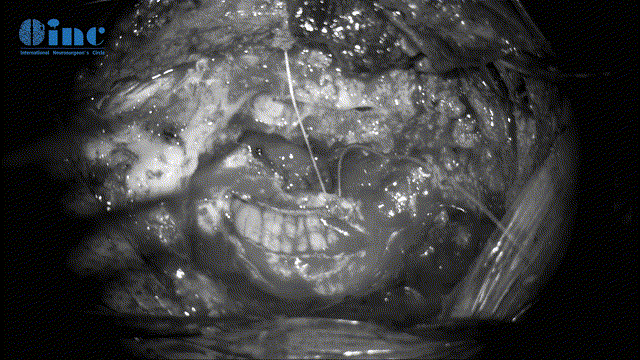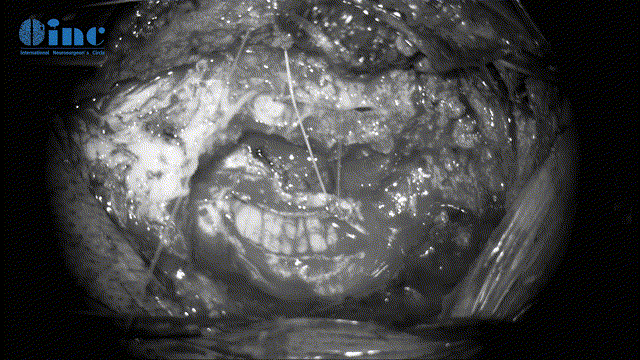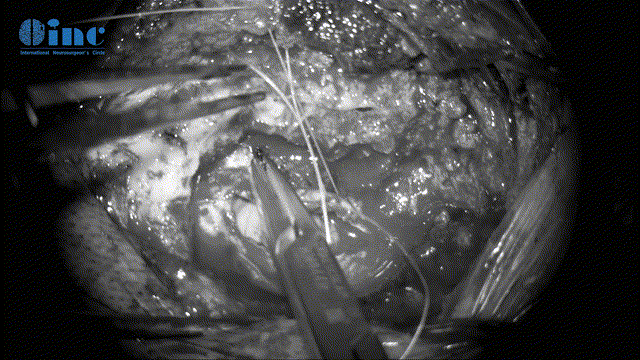
▼分离生理间隙、释放脑脊液(获得较大化手术入路空间、避免压迫损伤入路周边脑组织)
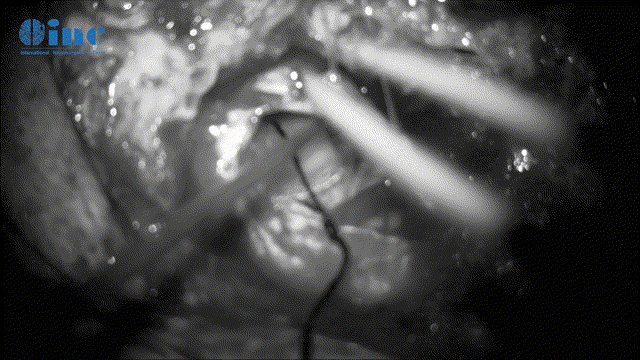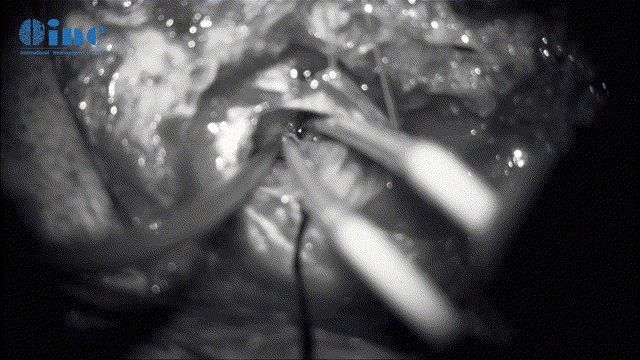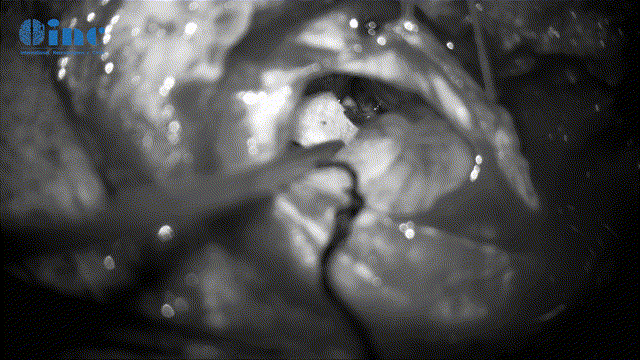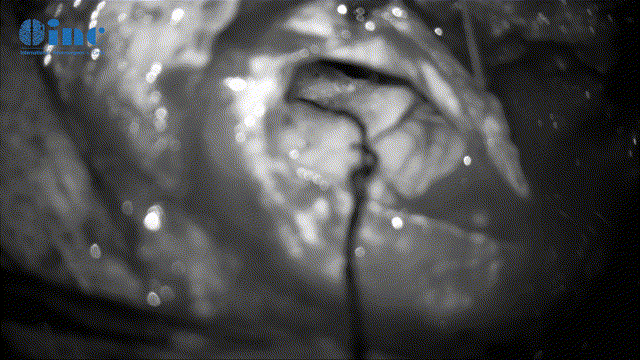
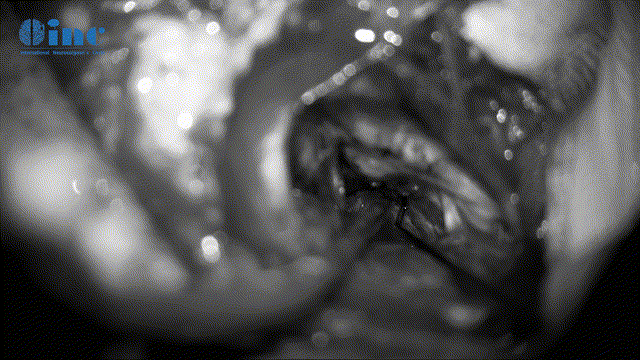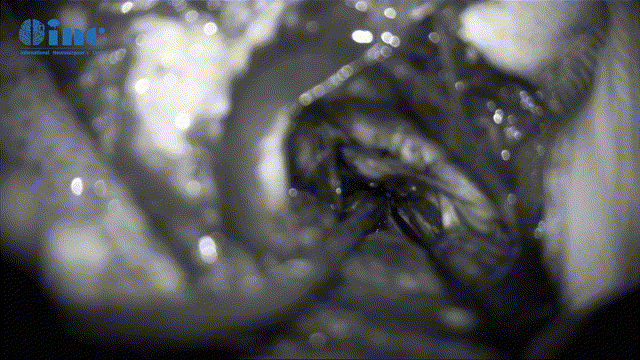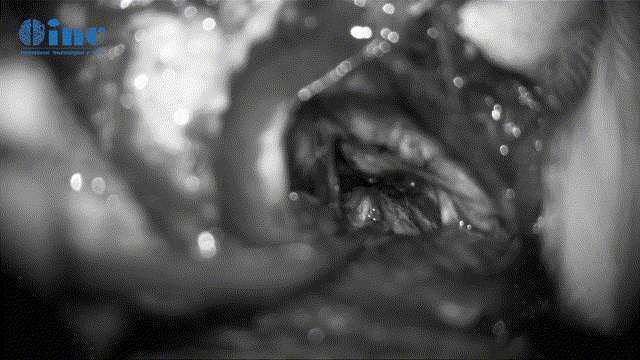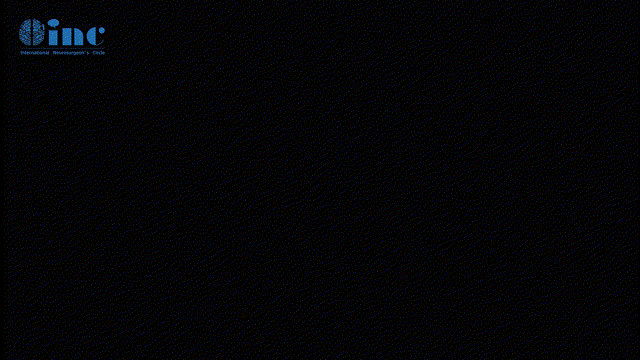
▼暴露肿瘤、分离保护瘤周神经(面听、滑车神经等)
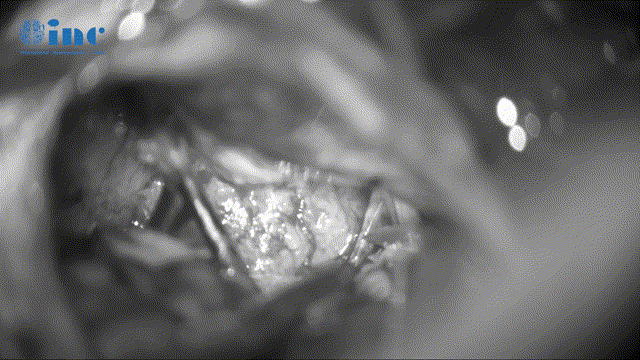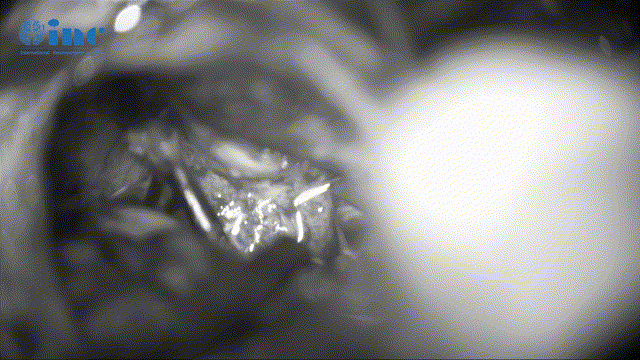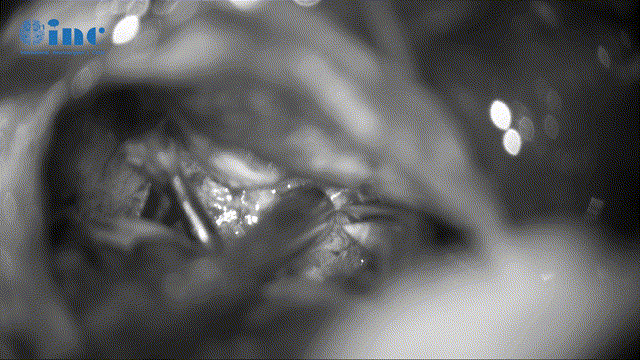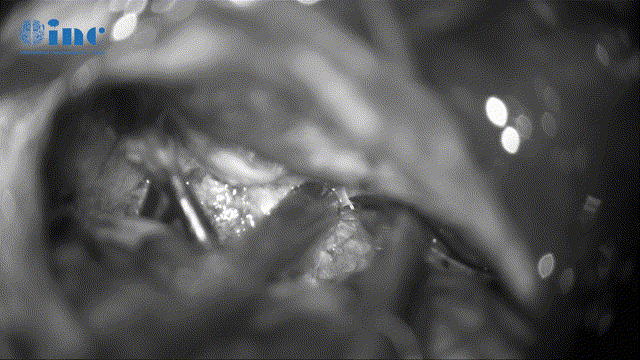
▼瘤内减压术(为更好无损切瘤)
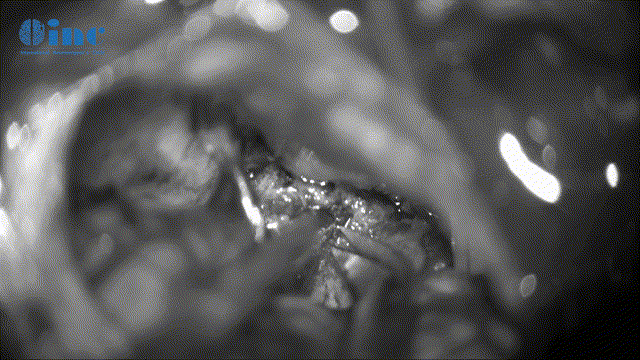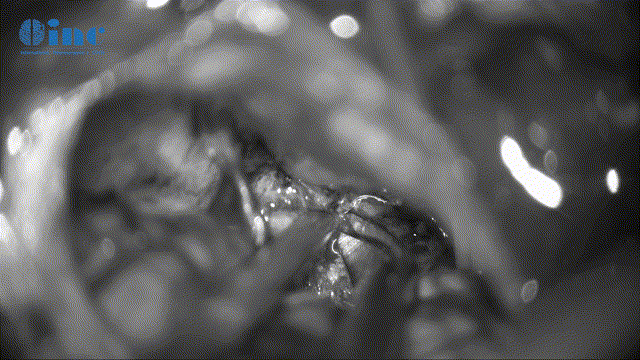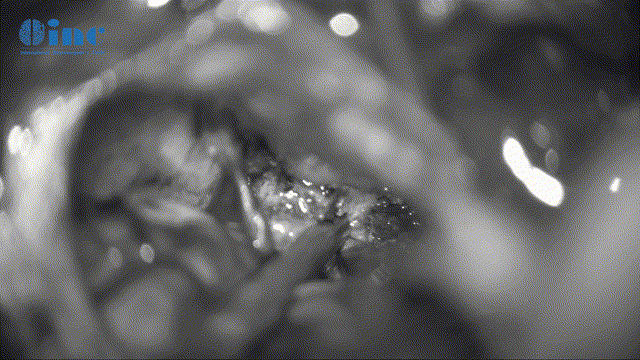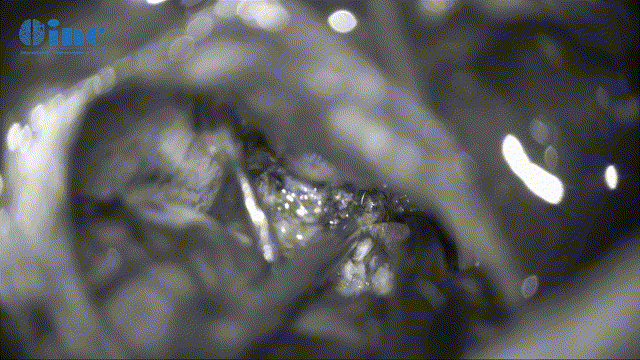
▼分离肿瘤基底和周边滑车神经保护(此次如伤及神经,可造成复视、斜视)
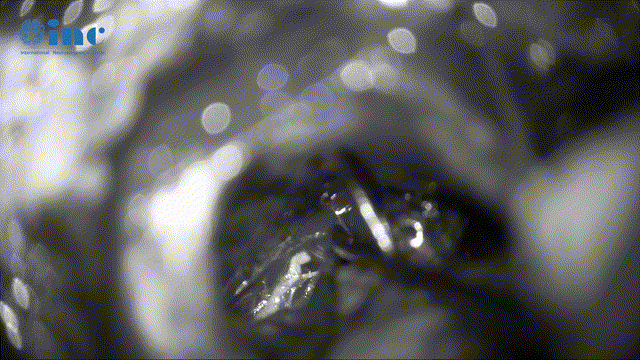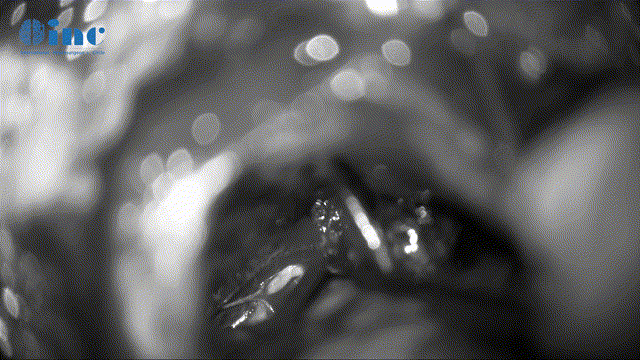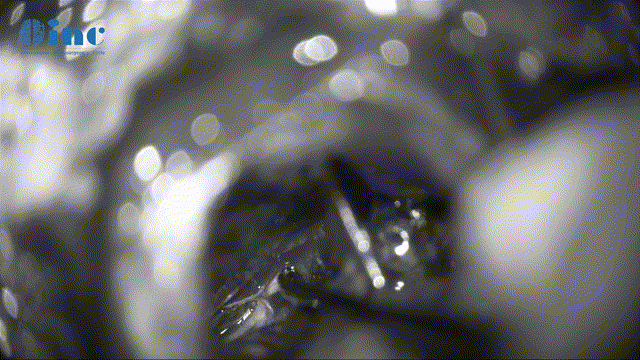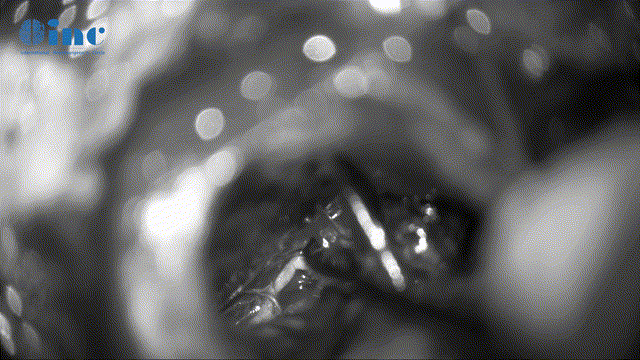
▼保神经下全切肿瘤(根据肿瘤质地、神经黏连程度及神经功能重要性,平衡保神经及肿瘤切除程度)
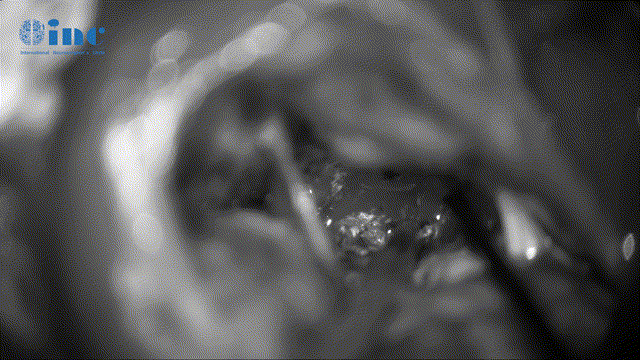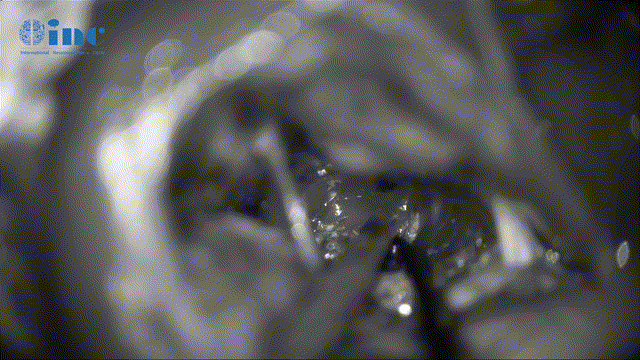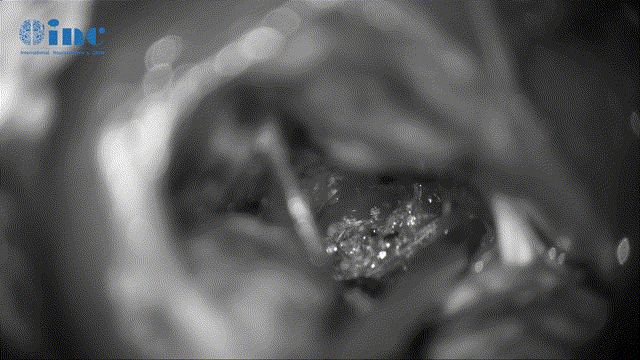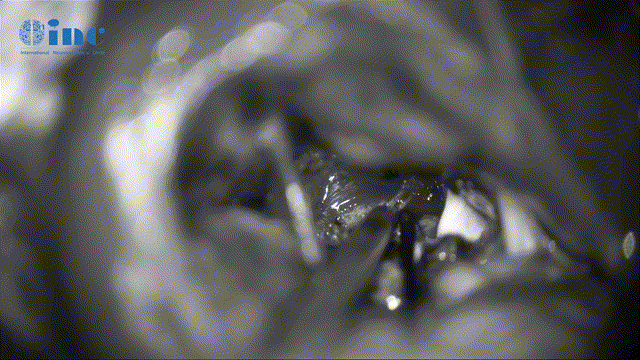
▼动眼神经表面肿瘤剥离、保护神经表面微小血管(如伤及动眼神经,可导致复视、眼睛闭合不紧、眼皮下垂)
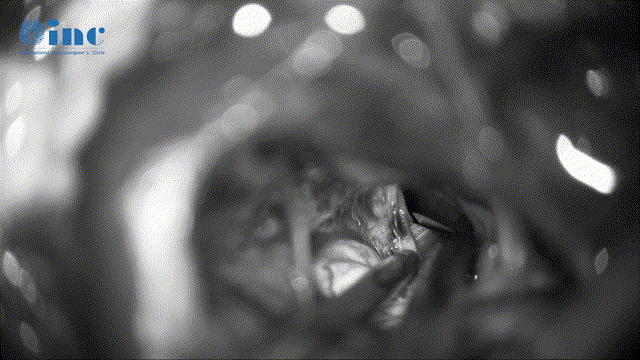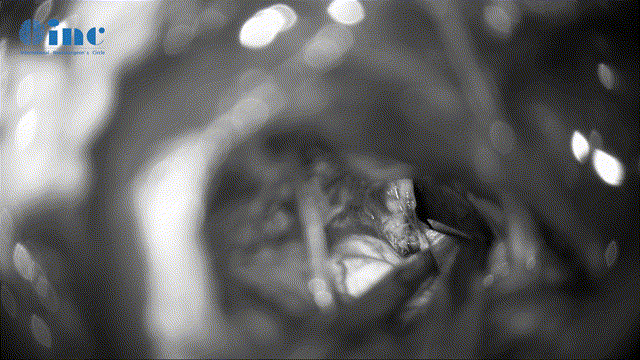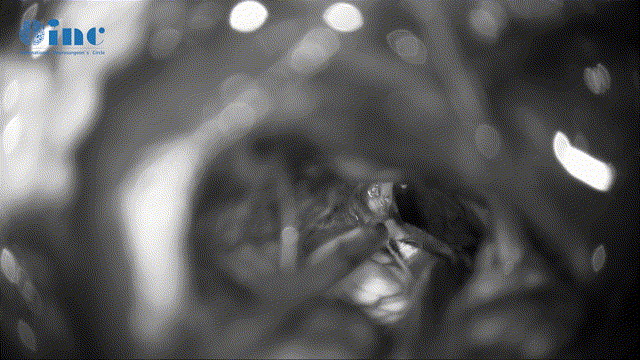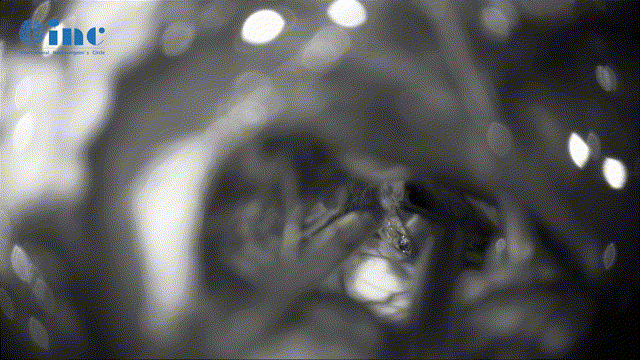
▼Mekel腔肿瘤的切除清理(该神经管腔容易残留肿瘤、切除难度大、易伤神经)
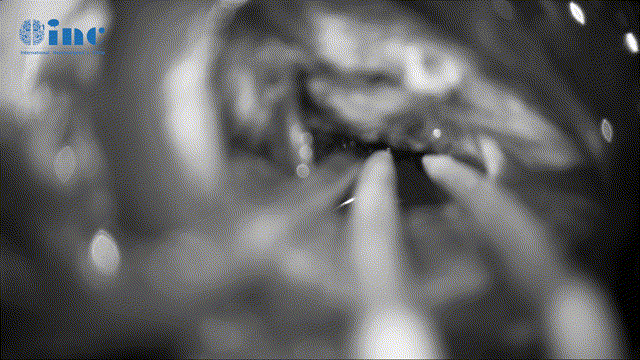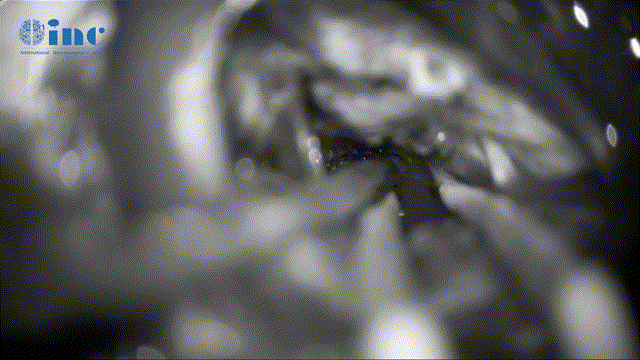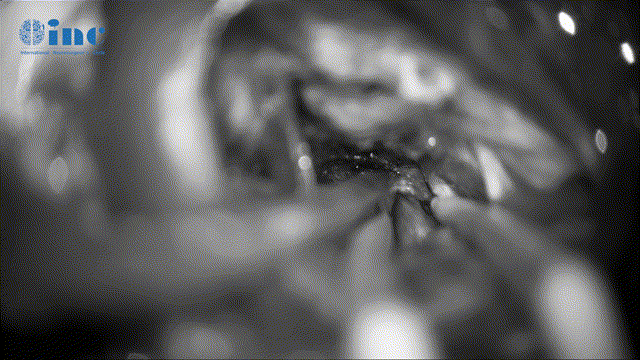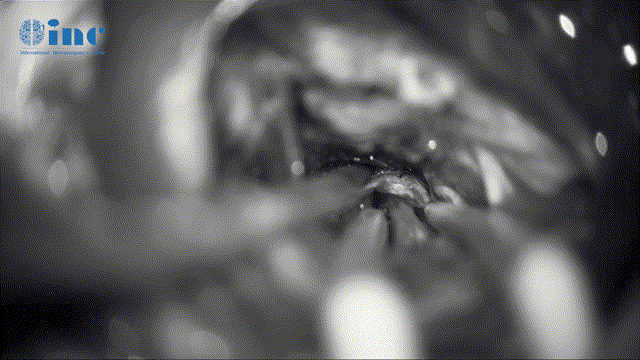
▼全切肿瘤后瘤腔止血及清理
▼脑硬膜缝合、关颅

CPA桥小脑角区手术还是伽马刀?
对于生长或有症状的脑膜瘤,无论肿瘤级别是高是低,都应以手术治疗为优选,理论上手术切得更多,更能合适避免肿瘤复发。伽马刀可以作为手术后的辅助疗法,有时甚至是手术的替代方案,一般医院仅用于海绵窦区等疑难位置。因为伽马刀不能直接解除肿块的占位效应、缓解神经症状、明确组织病理。建议患者尽力争取手术机会,切勿轻易选择伽马刀或其他辅助治疗方案。
CPA桥小脑角区,是由脑干脑桥外缘、岩骨内缘和小脑半球前外侧缘构成的锥形三角空间,空间虽小但富藏着前庭蜗神经、面神经、三叉神经、岩静脉、小脑前上动脉等重要解剖结构。脑膜瘤是CPA区除去听神经瘤外二高发肿瘤,当脑膜瘤压迫听神经、前庭蜗神经,会出现耳鸣、听力下降,甚至听力丧失,当面神经损伤就会有面肌抽搐或面瘫等,如果放任肿瘤继续生长,压迫到小脑、脑干,患者的生命顺利可能就会受到威胁出现肢体瘫痪甚至昏迷。
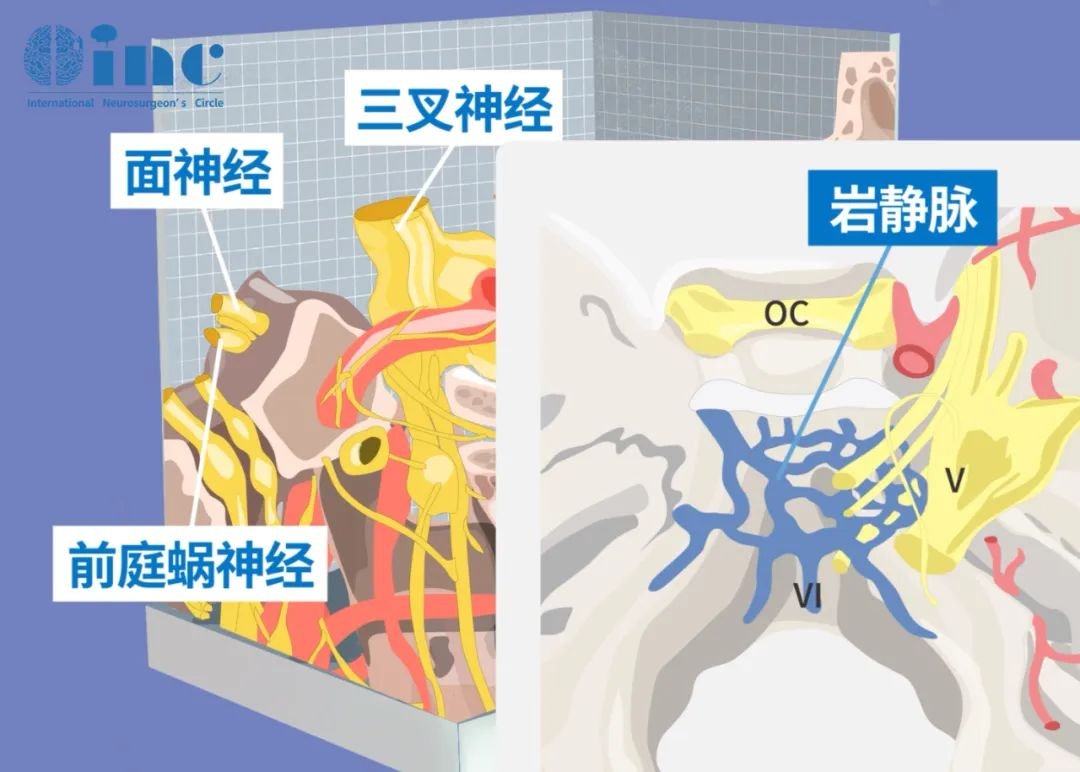
CPA桥小脑角区
桥小脑角区脑膜瘤一旦长大,手术难度会更高,手术不慎易残留肢体瘫痪、面瘫、听力损伤等。完整切除桥小脑角区脑膜瘤且不伤及周边脑干、神经和血管,手术的每个细节都至关重要。是对一些高龄脑膜瘤患者而言,因为病程长,手术有较高的并发症,很多医生往往选择保守治疗,这时候手术更应把治疗效果和术后生存质量放在一位,挑战较大。若肿瘤占位效应明显并引起神经功能缺损,则应尽快手术且尽可能全切;但是,手术全切不应当以牺牲神经功能为代价。
总结
CPA区脑肿瘤切除程度和病理特征是影响复发的两个重要因素。肿瘤全切的患者大多预后良好,复发率不高。对于术前有脑积水的病人,通过切除肿瘤,解除了肿瘤对四脑室的压迫,术后脑积水可得到缓解。总体而言,因桥小脑角区的不同解剖结构致此区的脑膜瘤全切有的困难,患者如对术后生活质量有较高要求,希望更大水平避免后遗症和复发,建议找有成功手术经验的医生、成熟的医疗团队、高复杂医疗设备的医院做肿瘤全切手术。




