手术切除是有症状的前颅底中线脑膜瘤的主要治疗方法,肿瘤大小和瘤周水肿对患者临床结局有影响吗?INC国际教授在研究《Impact of tumor size and peritumoral edema on outcomes and complications in anterior midline skull base meningiomas》中发现巨大肿瘤与广泛瘤周水肿的组合,与术后早期功能结局较差以及更高的并发症发生率相关。这些发现强调了术前仔细选择患者并制定个体化手术策略,以优化患者预后的重要性。
研究亮点
高危患者群:肿瘤巨大(直径>50 mm)且伴有广泛瘤周水肿的患者,其临床结局显著更差,并发症发生率也更高。
短期影响而非长期:肿瘤大小和水肿对术后早期功能恢复具有负面影响,但这种影响在长期随访中减弱。
并发症发生率增加:较大的脑膜瘤以及伴有瘤周水肿的脑膜瘤,其并发症发生率(35-37%)高于较小且无水肿的肿瘤(14%)。
手术相关性:虽然肿瘤大小和水肿本身并非围手术期并发症的独立危险因素,但两者的结合有助于识别高危患者。
临床意义:在前颅底脑膜瘤的治疗中,仔细的术前患者选择和手术策略调整,对于减少并发症、优化患者预后至关重要。
前颅底脑膜瘤手术结局的影响因素
前颅底中线脑膜瘤的手术治疗临床结局差异很大。尽管由于潜在的血管冲突、与神经结构毗邻紧密以及存在瘤周水肿,经颅入路显微手术切除面临各种挑战,但手术切除仍是有占位效应的肿瘤和有症状患者的一线治疗方法。可能的并发症包括脑脊液漏、癫痫发作、脑卒中、感染、出血,以及因进行性术后脑水肿导致颅内压增高失控的脑积水等。例如,在巨大的嗅沟脑膜瘤中,围手术期并发症发生率可高达39%,术后死亡率为4.9%。
由于这些临床挑战,已描述了指导手术的治疗策略,重点关注手术入路和手术策略。然而,目前的治疗策略缺乏对影响临床结局的肿瘤相关危险因素的识别。在这方面,肿瘤大小和瘤周水肿被认为会影响手术结局和术后死亡率,这归因于脑水肿的失代偿。假设切除一个占位性的额底肿瘤会产生潜在的开放空间,可能允许大脑肿胀,临床观察表明,即使在移除占位性病变后,脑水肿仍可能发生恶性的失代偿。
因此,对于术后脑水肿的失代偿,已有通过预防性方式进行去骨瓣减压术的外科处理。这些手术观察结果强调了肿瘤大小和瘤周水肿在术后治疗过程中的临床意义。然而,目前仍缺乏循证数据来全面描述这些肿瘤特征对患者结局的影响。因此,本研究的目的是探讨肿瘤大小和瘤周水肿对接受前颅底脑膜瘤手术患者临床结局的影响。
1、研究方法
研究对2012年至2022年间接受手术切除的109例患者进行了回顾性分析。根据最大直径将肿瘤分为:1组(<30 mm)、2组(30-50 mm)和3组(>50 mm)。根据T2加权序列上的最大直径,将瘤周水肿分为:1型(无水肿)、2型(最大水肿直径<最大肿瘤直径;中度水肿)和3型(最大水肿直径>最大肿瘤直径;广泛水肿)。临床结局采用卡氏功能状态评分在出院时、术后三个月及末次随访时进行评估。同时分析了并发症发生率。

根据肿瘤位置划分大小组:脑膜瘤按来源排列的饼图,按轴向钆增强T1加权MRI上最大直径分为三组:1组:0–30毫米;2组:30–50毫米,3组>50毫米。
2、研究结果
3组肿瘤患者在出院时的KPS评分(50%)显著低于2组(70%)和1组(80%)。术后三个月,KPS评分的差异仍具有显著性。对于3组肿瘤,出院时的KPS与水肿显著相关:无水肿者为90%,2型水肿为70%,3型水肿为50%。2组和3组肿瘤的并发症发生率(35-37%)高于1组(14%)。存在瘤周水肿的肿瘤并发症发生率(35%)高于无水肿者(23%)。
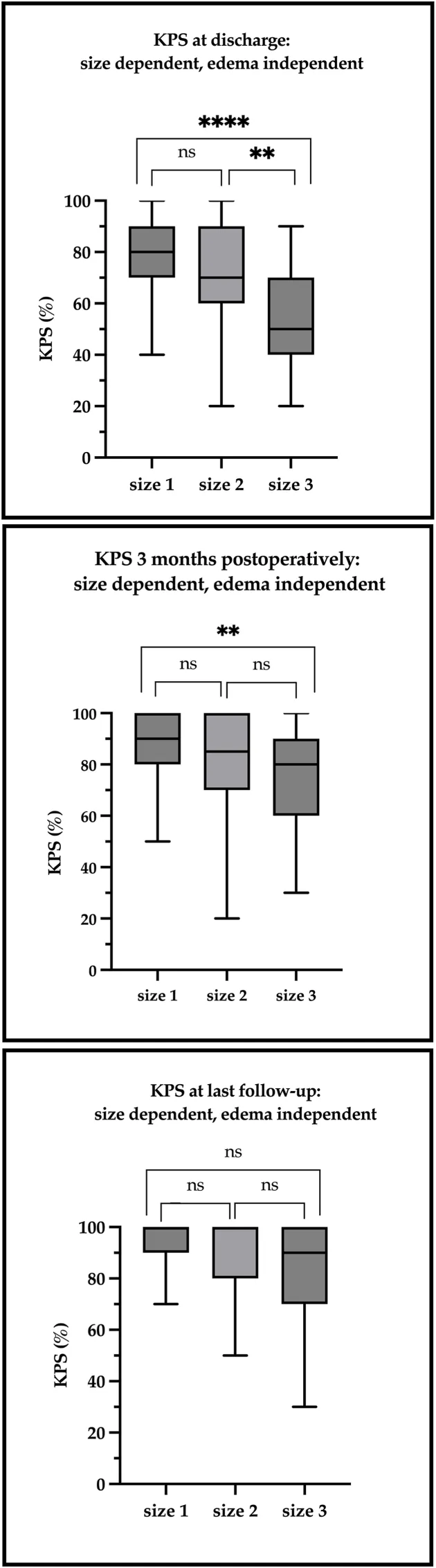
基于肿瘤大小的临床结局:箱线图展示了三种不同大小脑膜瘤组(无视水肿形成情况)在三个不同时间点的卡氏功能状态评分中位数:大小1组、大小2组和大小3组。A图展示了出院时的KPS评分,B图描绘了术后三个月的KPS评分,C图标明了末次随访时的KPS评分。箱体代表四分位距,加粗线标示KPS中位数值,须线则展示评分的最小值与最大值。
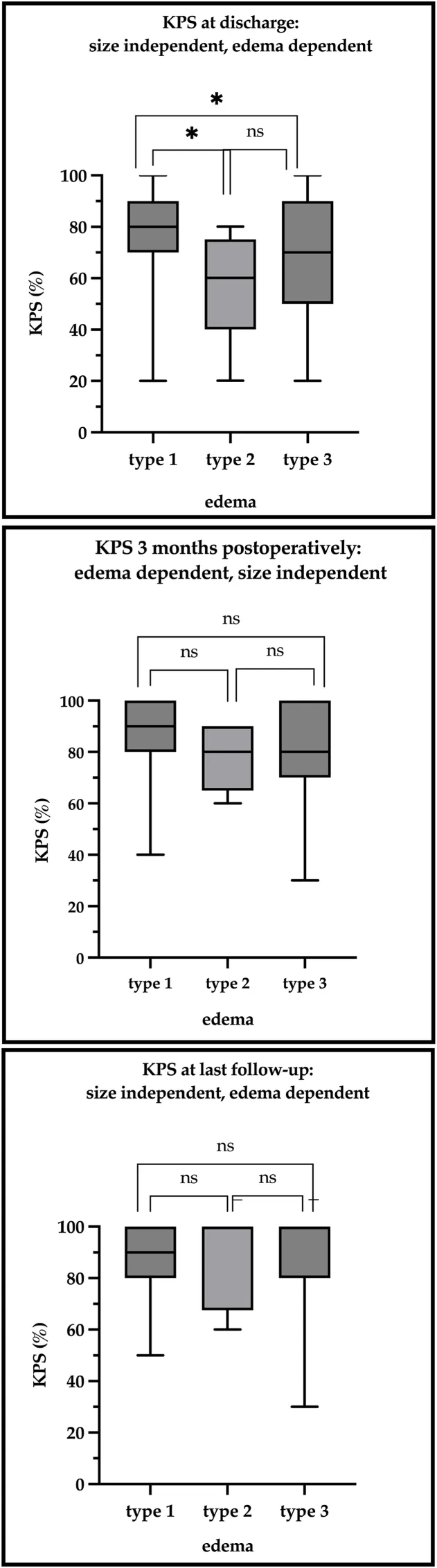
基于水肿形成的临床结局:箱线图展示了三种不同水肿类型的脑膜瘤组(无视肿瘤大小)在三个不同时间点的卡氏功能状态评分中位数:1型、2型(最大水肿直径<最大肿瘤直径)和3型(最大水肿直径>最大肿瘤直径)。A图展示了出院时的KPS评分,B图描绘了术后三个月的KPS评分,C图标明了末次随访时的KPS评分。箱体代表四分位距,加粗线标示KPS中位数值,须线则展示评分的最小值与最大值。
3、研究讨论
本研究识别出一个前颅底中线脑膜瘤的高危患者亚组,其临床结局较差且并发症发生率较高,特别是那些同时具有巨大肿瘤尺寸和瘤周水肿范围超过肿瘤尺寸的患者。肿瘤大小和瘤周水肿均独立影响围手术期早期结局。然而,它们各自对患者结局的长期影响减弱,表明每个参数的影响是暂时性的。无论是水肿还是肿瘤大小,均未被证实为手术并发症的独立危险因素。巨大肿瘤与广泛水肿的组合,使得能够识别出具有更高并发症风险和临床结局持续较差的高危患者。
前颅底中线脑膜瘤的肿瘤大小与水肿:
研究一致表明,较大的肿瘤更可能出现明显的瘤周水肿,这归因于占位效应增加和局部炎症反应。这种关联不仅通过改变解剖标志给手术切除带来挑战,还与较差的功能结局和较高的术后并发症发生率相关。在患者队列中,特别是巨大肿瘤与广泛瘤周水肿的组合显示出较差的临床结局。
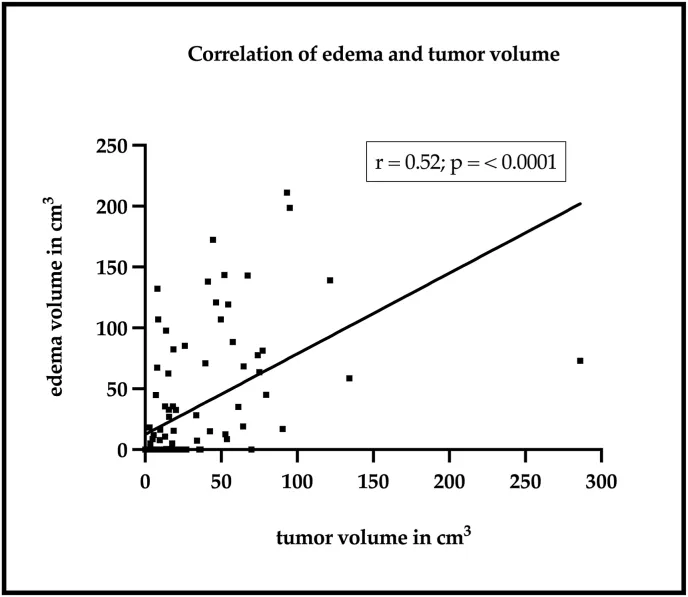
水肿与肿瘤体积的相关性:该散点图展示了瘤周水肿体积与肿瘤体积之间的相关性。纵轴代表水肿体积,单位为立方厘米,横轴代表肿瘤体积,同样以立方厘米为单位。每个数据点代表一个肿瘤,其位置由其对应的瘤周水肿体积决定。图中的直线为简单线性回归线。皮尔逊相关性分析表明,肿瘤体积与水肿体积之间存在强相关性。
因此,伴有广泛瘤周水肿的巨大肿瘤患者可被视为高危患者,可能受益于调整后的手术策略。预防性去骨瓣减压术已被提出作为一种潜在有益的手术策略,可减少该特定患者亚组的围手术期并发症并改善患者安全和手术结局。
较大脑膜瘤和伴有瘤周水肿的脑膜瘤并发症发生率升高。据报道,在大于40毫米的嗅沟脑膜瘤中观察到更高的并发症发生率。Mukherjee等人也报告了伴有瘤周水肿的嗅沟脑膜瘤并发症发生率增加。报告率的差异可能源于Mukherjee等人专注于嗅沟脑膜瘤,后者通常体积更大且伴有更严重的水肿,导致纳入了更多伴有广泛水肿的巨大肿瘤。研究数据一致显示,直径大于30毫米的脑膜瘤并发症发生率高于小于30毫米者,伴有瘤周水肿的脑膜瘤并发症发生率高于无水肿者。
术后KPS与长期结局:
KPS评分在临床实践和肿瘤学试验中被广泛用作评估患者功能能力和生活质量的主要结局指标。然而,其主观性依赖于观察者判断,可能引入评估变异并导致结果不准确。尽管存在这些局限性,KPS评分仍是脑膜瘤研究中最常用的结局参数,这也是在本研究中选择它作为主要结局参数的原因。虽然KPS代表了临床护理标准并因此被一致记录,但其他结局参数(如生活质量问卷和神经心理学评估)并未常规纳入日常临床实践,因此无法在回顾性研究设计中系统分析。
此外,先前的研究报告了前颅底中线脑膜瘤患者的术后KPS评分,但未考虑肿瘤大小或瘤周水肿。我们的研究与先前研究的不同之处在于,根据肿瘤大小和瘤周水肿分析基于KPS的患者结局,从而能够识别前颅底中线脑膜瘤患者中的高危亚组。
结论
研究结果表明,在前颅底中线脑膜瘤的手术治疗中,巨大肿瘤与广泛瘤周水肿的组合会导致临床结局持续较差且并发症发生率增加。与肿瘤较小、水肿较轻的患者相比,肿瘤大于50毫米且瘤周水肿范围超过肿瘤尺寸的患者结局明显更差。虽然肿瘤大小和瘤周水肿各自影响围手术期早期结局,但这种影响在长期随访中减弱。因此,无论是肿瘤大小还是瘤周水肿,均未被确定为具有统计学显著意义的围手术期并发症独立危险因素。这些发现识别出了前颅底中线脑膜瘤患者中的高危亚组。它们强调了仔细选择患者并调整手术策略,以优化这一具有挑战性的患者群体的结局并最大限度减少并发症的重要性。
这也引发了一个思考:脑膜瘤真的可以一直等待吗?
以上研究来自INC国际神经外科医生集团旗下组织世界神经外科顾问团(WANG)成员Volker Seifert教授。






