每年,拿美国而言,美国约有30,000人患有脑动脉瘤破裂。脑动脉瘤每18分钟破裂一次。女性比男性更容易患有脑动脉瘤(比例为3:2)。女性,是55岁以上的女性,脑动脉瘤破裂的风险比男性高(约为男性的1.5倍)。全世界每年约有500,000人死于脑动脉瘤,一半的受害者不到50岁。
破裂的脑动脉瘤在大约50%的病例中是致命的。在存活的人中,约66%患有某些长期性神经功能缺损。约15%的动脉瘤破裂患者在到达医院之前死亡。大多数死亡是由于最初出血造成的快速而大量的脑损伤所致。
脑动脉瘤在35至60岁的人群中较为普遍,但也可能发生在儿童中。大多数动脉瘤在40岁以后发展。大于一英寸(2.54cm)的动脉瘤称为“较大”动脉瘤。这些可能带来特别高的风险,也可能难以治疗。
脑动脉瘤治疗方法包括两种,一种是开颅手术夹闭,外科医生通过开颅手术使动脉瘤暴露,并在动脉瘤的底部放置一个金属夹,以使血液无法进入动脉瘤。另一种是血管内栓塞治疗,是指在血管内放置一个或多个微小的铂金线圈,导致其中的血液凝结并损害了动脉瘤。
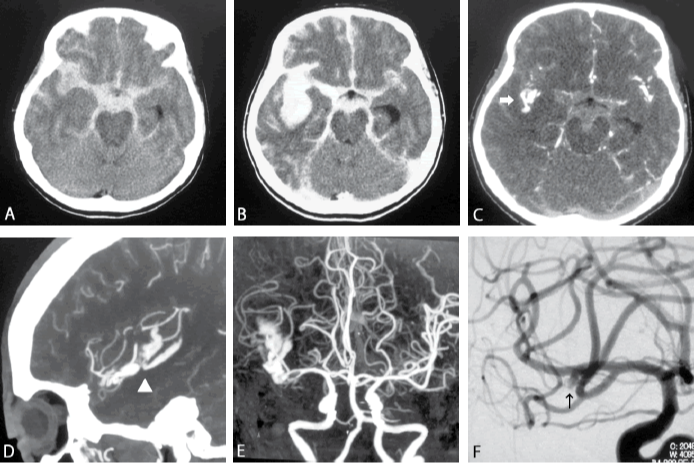
脑动脉瘤手术治疗的预后如何?脑动脉瘤的预后与病人年龄、术前有无其他疾患动脉瘤大小部位性质、手术前临床分级状况、手术时间的选择、有无血管痉挛及其严重程度有关,是脑动脉瘤伴有蛛网膜下腔出血后伴有血管痉挛和颅内血肿者均是影响预后的重要因素。手术者的经验和技术熟练程度、手术是否应用显微手术、术后是否有颅内压增高(减压充分与否)等等,都与预后有密切的关系。病人年龄大,伴有心、肾肝肺等重要脏器疾患以及高血压者预后较差。
Iwa及Klluri分别对比了65岁以上的颅内动脉瘤有蛛网膜下腔出血的患者及64岁以下的患者和大于30岁小于60岁的患者,结果认为老年患者临床症状II级( Hunt and Hess )的多;两组血管痉挛的发生率相似,但老年术前及术后出现脑梗死增多;老年术后死亡多,术后恢复好的多数小于50岁;建议对老年组1-2级的应尽早手术,2级以上的应延期手术;手术操作很重要,操作不当时老年组容易出现脑损害及脑梗死。结论是年龄越大,手术致残率及死亡率越高;但手术效果依然比令其自然发展为好,只需根据病人的生理状态选择手术而不是根据年龄选择。
有的病人临床症状很轻,但CT、MRI及血管造影(用对比剂)可能显示血脑屏障或血脑脊液屏障有障碍及血管痉挛,这些是潜在脑损伤的重要现象。动物试验在蛛网膜下腔出血后2~4h,即可查出广泛血脑屏障受损,表现为血流及代谢障碍,尽管其临床症状很轻。
施行脑动脉瘤根治手术后,80%以上病人能恢复正常,或有轻微的神经功能缺失。显微手术的应用大大降低了死亡率和致病率。一般脑动脉瘤1-2级患者术后90%效果良好,5级的手术死亡率高达80%以上。Bailes( 1989 )等报告了51例(占1986-1988年颅内动脉瘤208例的26.0% ),Hunt及Hess分级为4到5级的动脉瘤,其中4级23例,5级31例。4例位于后循环;15例为多发的;其余位于前循环。采取的治疗方案是:①立即行脑室引流。②于24小时内开颅夹闭动脉瘤及清除血块。③术后给予扩容治疗。在立即行脑室引流的47例中,31例( 66% )神经症状立即好转。54 例中,共存活27例(50% ),12例(22.2% )效果很好,无任何重要的神经障碍;27例死亡中,19例(70.4% )与颅内出血有关。
因脑动脉瘤部位不同,危险性亦不同,后半循环脑动脉瘤的手术死亡率较高。预后与动脉痉挛有关,同位素测定动脉痉挛后脑血流量变化发现,血流量减少40%以上的患者手术死亡率和致病率比40%以下或血流量正常者要高四倍。CT检查,脑动脉瘤直径大小2cm的病人,蛛网膜下腔持续有厚的凝血快,且恢复率仅为27%,死亡率则高至50%,远不如蛛网膜下腔没有凝血块或有薄血块的病人。脑动脉瘤病人行直接显微手术后,15%出现癫痫,多半在术后6~ 12个月开始发作。
INC国际神经外科医生集团提醒,目前的显微手术技术已达到相当高的程度,既然颅内动脉瘤的较大危害是一次乃至多次出血造成的,并非由于外科手术,所以建议应着重发现未出血的动脉瘤,及时给予处理。影像学的进一步发展,将能帮助解决这个问题。目前的MRA不需要造影剂,即能显示出全部脑血管影像。有些病种如多囊肾、主动脉缩窄和结缔组织病等容易伴发脑动脉瘤,及时检查将会有所发现。




