选择椎动脉(VA)-小脑后下动脉(PICA)动脉瘤的治疗方法是将病变排除在血液循环之外。这通常可以通过直接颈夹或血管内线圈闭塞来实现。然而,大的解剖或部分血栓形成的动脉瘤不适合直接夹闭或血管内手术。在解剖动脉瘤和部分栓塞动脉瘤中,PICA的起源可能涉及到病变,手术后PICA血流障碍的可能性增加。在这种情况下,只要有可能,阻断椎动脉,或阻断病变以排除血流是一个合理的手段。由于椎动脉(VA)和PICA的口径不同,常常需要插入供血管。因此,各种吻合技术被应用,包括枕动脉-PICA吻合,采用颞浅动脉或桡动脉移植物的VA-PICA吻合,双侧PICAs的侧侧吻合术,以及PICA端侧再植入VA不移植。PICA再植入椎动脉避免了费时的移植物准备。
在本报告中,PICA被转移到小脑皮质动脉,并切除动脉瘤。与Ikeda等人相反,我们详细描述了VA-PICA端端吻合术的手术技术,该技术应用于发生部分血栓的VA-PICA复杂动脉瘤患者。
案例展示
1例65岁女性,术前1个月因左侧面神经麻痹和头晕入院。后来,她出现了吞咽障碍和声带麻痹。影像显示一个3厘米大的大体积血栓形成的VA动脉瘤,包括PICA(图1)。动脉瘤通过远侧入路暴露出来。动脉瘤的血栓部分几乎被完全清除。术后,病人可以转移到康复医院,手术没有造成额外的神经缺陷。
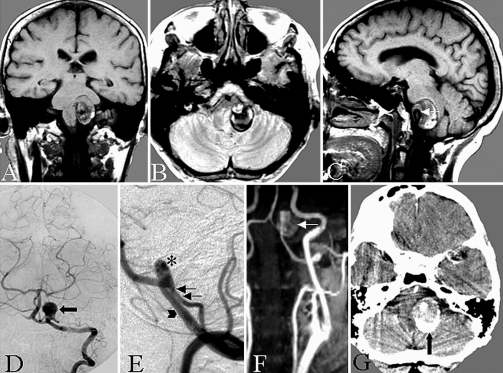
图1:患者65岁,有左侧面神经麻痹、头晕、吞咽障碍病史。术前磁共振扫描显示部分血栓形成的VA-PICA动脉瘤压迫脑干(A-C)。注动脉瘤灌注部分(C,白色箭头)。D,术前左VA前后位血管造影显示大量血栓形成的VA-PICA动脉瘤的灌注部分(箭头)。E,术前左VA血管造影,60度斜位显示很大栓塞的VA-PICA动脉瘤,显示动脉瘤灌注部分(星形)和不同直径的左侧VA(箭头)和PICA(双箭头)。磁共振血管造影显示VA-PICA动脉瘤部分血栓形成(箭头)。计算机断层扫描显示动脉瘤的血栓形成和部分钙化部分(箭头)。
术前评估
手术治疗这种部分血栓性动脉瘤的主要指征是对脑干的压迫作用,其次是降低出血风险。由于以下三个原因无法进行血管内治疗:
1.可控电解弹簧圈(GDC)术后动脉瘤进一步扩大的可能性;
2.起源于动脉瘤颈部的PICA,存在PICA闭塞或血流障碍的风险as;
3.可控电解弹簧圈(GDC)术后降低脑干质量效应的机会较低。
直接夹闭动脉瘤被认为是不合适的,因为动脉瘤内有大的钙化血栓,并且维持PICA通畅性不可行。因此,我们决定将PICA转位至椎动脉,同时截住动脉瘤,消除对脑干的压迫作用。
手术技术
病人定位和皮肤切口
将患者置于侧位,头部旋转到一侧,并用梅菲尔德头夹固定。纵向,轻微弯曲,左侧耳后皮肤切口进行。
枕下颅骨切除术
开颅手术的界限是:上段位于横窦下方约1.5 cm处;内侧和上部距中线约1~2 cm;内侧和下部位于大孔背外侧缘,完全开放。远侧暴露包括对枕髁和颈静脉结节进行部分钻孔,以获得足够的空间,以便顺利地在硬膜内VA PICA复合体周围进行显微外科手术。
端端吻合术具体操作
打开大池及下颅神经周围的蛛网膜。小脑轻度抬高,可进入脊髓副神经、一齿状韧带、C1根和VA-PICA复合体。分离颅神经IX~XI。在小根前,可以看到VA直接进入大而厚的动脉瘤囊(图2A)。远端,PICA起源于动脉瘤袋VA复合体。动脉瘤壁因严重钙化而硬化,排除了原发性动脉瘤夹闭。在这一阶段,决定进行VA-PICA吻合术。动脉瘤近端和远端PICA暂时夹闭以避免动脉瘤逆行出血。供体血管和受体血管在动脉瘤附近被切开(图2B)。VA切直,PICA与显微顺器成45度角,扩大血管端直径。缝合前用肝素化生理盐水冲洗血管末端。在切口顶端用10-0尼龙线固定缝合。一旦血管被锚定,就在吻合口的每侧进行间断缝合。缝线打了三个结。完成吻合术后(图2C),松开临时夹,并仔细控制吻合口是否有吻合口漏。多普勒超声证实血管通畅。下一步是打开动脉瘤袋,取出袋内的大部分血栓性物质。在动脉瘤袋减压完成后,大部分动脉瘤壁可以移除。在这个阶段,靠近椎动脉交界处的远端椎动脉变得可见,因此对远端椎动脉进行了额外的夹闭,使脊髓前动脉和小脑干穿支得以游离(图2D)。动脉瘤袋的一部分附着在延髓和近端桥上,以避免操作或损伤这些结构。在确认硬膜内止血后,不需要硬脑膜移植物就可以进行一次不透水的硬脑膜闭合术。
术后结果
病人在手术当天恢复了意识,没有出现额外的神经功能缺损。在术后一天的对照计算机断层扫描中,可以排除局部或远端梗死和吻合口再出血(图3,A和B)。核磁共振扫描显示脑干完全减压(图3,C和D),术后血管造影显示吻合的PICA填充良好(图3、E和F)。术后过程平安无事。经过7年的随访,声带轻瘫已痊愈,病人的主诉是轻微的吞咽障碍。
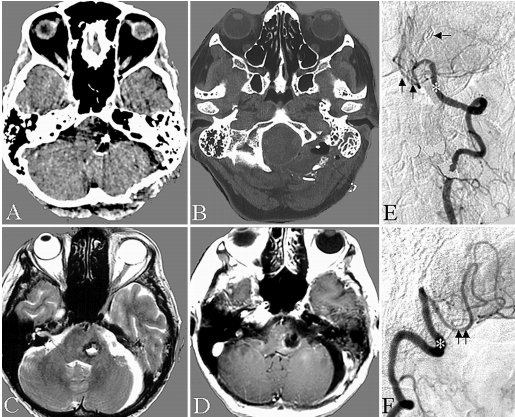
图3:A和B,动脉瘤袋切除和VA-PICA吻合术后计算机断层扫描显示经髁(远外侧)入路的骨切除量。C和D,术后磁共振成像显示切除腔。E、F,术后血管造影(斜位)显示VA-PICA吻合的合适功能。注意不同直径的VA(星号)和PICA(双箭头)以及远端VA上的长期夹(单箭头)。
案例讨论
动脉瘤部分血栓形成的理想治疗方案取决于许多方面,包括临床表现和患者情况、动脉瘤的位置和动脉瘤的形态。以前已经描述过大量的治疗方法来治疗此类动脉瘤。在本报告中所述的端端吻合术将PICA转位到VA是一种新的解决部分血栓性脑干压缩巨大动脉瘤问题的替代方法。
手术适应证
后循环巨大动脉瘤常伴有脑干压迫的进行性症状和体征。这些动脉瘤的渐进性肿块效应可能导致缺血性发作。即使是急性发作的症状后昏迷引起的血栓动脉瘤迅速扩大导致进行性延髓压迫也是已知的。这类病变的另一个特点是出血率高,导致患者迅速死亡,是保守治疗时。有内皮衬里的血栓内毛细血管通道的发展已经被描述来解释血栓化动脉瘤的生长机制。基于全部这些原因,我们提倡部分血栓形成的巨大VA动脉瘤的治疗。
射孔器
在进行吻合术时,外科医生可能会面临脑干缺血的问题,而脑干缺血常常伴有严重的神经功能缺损,如外侧髓质综合征。外科医生需考虑到VA-PICA交界处的动脉瘤总是与穿支有密切关系,从而增加缺血性并发症的风险;另一方面,一些作者认为穿支血管的问题被高估了。由于相关文献中关于如何处理穿支血管的资料不足,而且这些血管太小(1毫米)无法在术前血管造影上看到,我们的政策是尽可能保留穿支。外科医师在术中可以通过选择广泛的血管重建技术(包括VA-PICA吻合术)来改变他或她的策略。
不同血管直径的问题及VA-PICA端对端吻合技术
Chater研究了移植血管通畅与供体血管直径与受体血管直径之比的关系。他指出,当比例为1.6:1时,移植物通畅率较高。发现PICA的大外径左侧为1.8±0.1 mm,右侧为1.7±0.1 mm。各种各样的吻合方法被使用,包括枕骨动脉作为供体血管用于PICA血管重建。Hamada等人。在进行VA-PICA吻合术时使用颞浅动脉作为移植物,因为其外径与近端PICA成比例。解剖供体血管是一个耗时的过程,无论是因为它们的位置很深,还是因为它们的分支紧密相连。Durward报道了一例主动脉夹层动脉瘤破裂的病人,在动脉瘤被困后,通过动脉切开术,用端侧技术将PICA植入VA,允许术中闭塞,同时维持PICA和穿支的正常血流。在我们的病人中,枕动脉的口径很小,所以旁路移植的充分性被认为是危险的。此外,使用颞浅动脉或枕动脉作为供体血管有延迟闭塞的风险。因此,我们没有在我们的病人中选择这种类型的吻合术。PICA搭桥的问题也出现在很多场合,特别是随着人们对血管瘤的认识和诊断的提高。虽然这些动脉瘤可以通过动脉近端血管内闭塞治疗,但当对侧VA为共同优势时,有时有必要对PICA血管进行血运重建。在这些患者中,我们提出的技术也可以应用于这些病变。多伦克采用端到端技术治疗远端PICA梭形动脉瘤。Chang等人。首先描述了大脑后动脉端对端吻合。简单的PICA牺牲,可能是我们目前病例中常见的方法,具有缺血性中风和神经系统疾病的风险,因此,我们的小组不。现代旁路技术,如Tulleken等人描述的准分子激光辅助非闭塞性吻合术。尚未用于占位性、部分血栓形成的VA-PICA复合体动脉瘤。
为了克服耗时的移植物血管制备和移植物长期通畅的问题,在选定的病例中,PICA与VA的直接吻合可以通过PICA的45度斜切来扩大血管末端直径,并在我们的病人中进行这种类型的吻合术,从而促进PICA的血管重建。这种旁路技术消除了获取供体血管的需要,为神经外科医生节省了时间,并且在使用移植物的情况下为病人节省了额外的切口。管理这种旁路的先决条件是一个健康的供体和受体血管,可以充分调动而不损害任何主要的髓穿通器。系统性肝素化对这个过程是不必要的。只有血管末端需用肝素盐水冲洗,以防止血管阻塞。为了获得足够的空间进行显微外科手术,经髁(远外侧)入路是一种有益的深部手术通道暴露,以调动PICA和VA,简化了端到端吻合的过程。
结论
在各种各样的椎动脉瘤治疗选择中,VA-PICA端端吻合是除其他吻合和搭桥技术外的一种有用的选择。尽管两支血管的口径不匹配,但当供血管和受体血管合适,且髓穿支不需要中断时,该技术可以准确地解决血管复杂问题。




