脑动脉瘤是动脉壁的气球状突起。随着动脉瘤的生长,它会对附近的结构产生压力,最终可能会破裂。破裂的动脉瘤将血液释放到大脑周围的蛛网膜下腔。蛛网膜下腔出血(SAH)是一种危及生命的中风类型。治疗的重点是止血和修补动脉瘤夹闭,盘绕,或搭桥。
脑动脉瘤分类
动脉瘤是一种气球状的隆起或动脉壁的弱化。(类似于花园软管侧面的气球。)随着肿块的增大,它变得越来越薄,越来越弱。它会变得很薄,内部的血压会导致它泄漏或爆裂。动脉瘤通常发生在分叉处较大的血管上,分叉处是动脉的分支。动脉瘤的类型包括(图1):
囊状-(较常见的,也称为“浆果状”)动脉瘤从动脉的一侧突出,在其基部有一个明显的颈部。
梭状-动脉瘤向各个方向突出,没有明显的颈部。
解剖-动脉内壁的撕裂使得血液可以分裂血管层和血管池;通常由外伤引起。

图1.破裂的动脉瘤释放血液进入脑周围的蛛网膜下腔,导致中风(左)。不同类型的动脉瘤(右)。
动脉瘤破裂出血具有很大的死亡风险
当动脉瘤破裂时,它会将血液释放到大脑和头骨之间的空间。这个空间充满了脑脊液(CSF),它沐浴和缓冲大脑。随着血液的扩散和凝结,它会刺激大脑内层,损害脑细胞。与此同时,以前从受影响的动脉获得富氧血液的大脑区域现在被剥夺了血液,导致中风。蛛网膜下腔出血(SAH)有40%的死亡危险。
在坚硬的头骨内,凝结的血液和液体的积聚会增加压力,使大脑挤压骨骼,或使其移位和突出。正常脑脊液循环的阻塞会扩大脑室(脑积水),引起意识混乱、嗜睡和丧失知觉。
动脉瘤破裂后5 - 10天出现的并发症是血管痉挛(图2)。刺激性血液副产品会导致动脉壁痉挛和变窄,减少该区域的血流量,导致继发性中风。
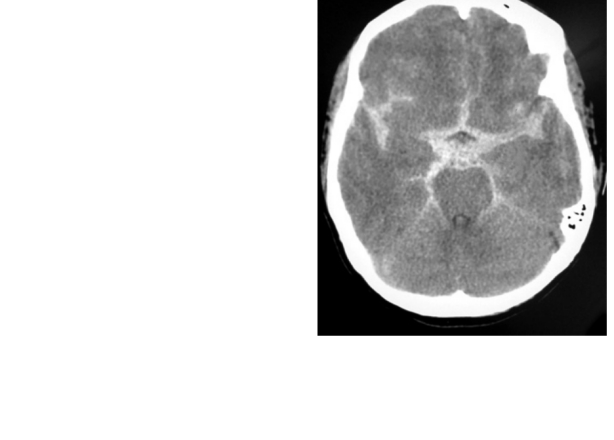
图2.(左)当红细胞破裂时,毒素会导致附近动脉壁痉挛和狭窄。SAH越大,血管痉挛的风险越高。图3.(右)CT扫描显示动脉瘤破裂后蛛网膜下腔内的血(白色星形)。
脑动脉瘤破裂出血怎么办?
脑动脉瘤破裂出血是很危险的,特别是反复出血,更加大了患者的死亡风险,脑动脉瘤破裂出血时应该及时的治疗。脑动脉瘤的治疗有两种方法,即外科开颅手术和微创介入手术。二者各有优劣,具体做哪种治疗,应向大夫咨询。
●开颅手术
大夫首先打开患者的颅骨,然后把动脉瘤从相邻的脑组织上剥离开,用一把细致的金属夹,把动脉瘤的根部夹住。被夹住的动脉瘤,血液的供应通道被切断了,也就成了一个死瘤,再不用担心它破裂出血了。
●微创介入手术
除了开颅手术外,还有一种不需要开颅的治疗方法,叫做微创介入手术。
微创介入手术不需要开颅,大夫首先在患者的大腿根部切一个几毫米长的小口,把一个很细的导管,通过动脉血管通道一直送达脑动脉瘤的位置。导管很细,不会对血管产生任何损伤。大夫通过导管,把可塑性较强的铂金弹簧圈放到血管瘤里,直至把血管瘤填满。专家用这种把血管瘤栓塞的方法,让血管瘤成为死瘤,这样,血液就不可能进到动脉瘤的瘤腔内,血管瘤自然不会再破裂。
与传统手术相比,微创介入手术不仅不用开颅,且创伤小,疗效肯定,而且能治疗部分无法进行开颅手术的复杂动脉瘤。介入治疗对脑动脉瘤患者而言较大限度地减少痛苦和创伤,对医生而言减少了开颅的血腥场面,是一场成功的手术革命。
脑动脉瘤手术对医生的临床经验和技术操作水平要求都高,不同医生的脑动脉瘤手术,其手术后的预后都不一样。国际上擅长脑动脉瘤手术的要数INC国际神经外科医生集团Michael T. Lawton 教授了。Michael T. Lawton 教授拥有4400余例脑动脉瘤、800余例动静脉畸形和1000余例海绵状畸形患者的成功治疗经验,其脑血管病手术数量居国际。而且著作了多本著作,比如《七种动脉瘤:夹闭术的原理和技巧》、《七种脑动静脉畸形:切除原理和技巧》,是神经外科住院医师、研究员等临床咨询的必备指南。其在脑血管病高超的手术技术、排列的手术数量,和在学术方面的贡献,让他在全世界声名大噪。每年都有世界各地患者慕名找他治疗,比如中国、欧洲、南非等等。
11月9日,INC国际神经外科医生集团主办的世界神经外科顾问团(WANG)二届年度峰会将在上海外滩源开幕,届时,包括Michael T. Lawton 教授在内的INC 14位国际教授都将齐聚上海与国内神经外科专家展开学术交流,同时,针对国内有需要的脑动脉瘤、脑动静脉畸形、脑干海绵状血管瘤等国内患者,Michael T. Lawton 教授还将为其进行面对面的病情评估,提供国际前沿的咨询意见以及更佳治疗方案等。目前,年会召开在即,还余少量面对面咨询名额,有需要的朋友报名需抓紧。





