每日商报报道,41岁皮肤科女医生,因蛛网膜下腔出血陷入深昏迷,抢救无效,宣布脑死亡。其后家人捐献了她的全部器官,5位患者因此重获新生。可怕的是导致陈医生脑死亡的并非少见的疾病,而是常见的脑动脉瘤。颅内动脉瘤患病率高达7%,100个人里有七八个人有脑血管动脉瘤,但动脉瘤破裂发病的比例是万分之一。它也不难治,开颅或者介入手术,只要够及时够,恢复大多很理想。但陈医生从发病到脑死亡仅仅9天时间。
什么是脑动脉瘤,脑或颅内动脉瘤是由于血管壁的内部肌肉层(内膜)变弱而导致的大脑中动脉的异常局部扩张。血管形成一种“水泡样”的扩张,这种扩张会变得很薄,并在没有警告的情况下破裂。由此导致的大脑周围空间的出血被称为蛛网膜下腔出血(SAH)。这种出血会导致中风、昏迷和/或死亡。
凶险的脑动脉瘤出血可防可控吗?破裂出血的机率又是多大呢?
以下数据来自王忠诚,神经外科学
在北京天坛医院801例动脉瘤中,71%的病人有颅内动脉出血。其中,有的出血多次,最多的出血6次。出血病人中最多的是单纯蛛末网膜下腔出血。即突然头痛、呕吐、意识障碍、癲痫样发作、脑膜刺激征等。Wilis动脉环后半的动脉瘤出血时,头痛可仅位于枕部,还可有眩晕、复视、一次性黑朦、共济运动失调及脑干症状。
创伤性动脉瘤多位于颈内动脉的海绵窦段,由于该部颅底骨折引起。临床表现可为阵发性鼻腔大量出血,血经由鼻旁窦自鼻腔喷出。每次可出血几百到上千毫升,使病人陷人休克后,出血停止。以后可以反复如此发作性出血。耳鼻喉科及神经科医生遇此情况,如有头部外伤史,应考虑到创伤性动脉瘤的可能,早做脑血管造影,证实后迅速经皮插管栓塞动脉瘤或载瘤动脉。
1)出血的诱因:据2288例动脉瘤破裂患者的分析,约有32%的病人有运动、情绪激动;排便、咳嗽、头部创伤、性交或分娩等明显诱因;32%的人破裂发生在睡眠中;另有32%的人处于一般相对静止状态,无明显诱因可查。Yoschimoto统计有以上各种诱因者占41%。由各种活动及情绪激动所引起的血压波动是诱发动脉瘤破裂的重要原因,但仍有相当一部分病人无明显诱因。患脑动脉瘤出血病人虽经严密防止咳嗽、用力排便、过早离床,仍不能完全合适地防止再出血。
2)动脉瘤的出血倾向与其直径的大小、类型有关:我们分析了500例动脉瘤的出血倾向,发现瘤的大小与出血倾向有关(表1)。Suzuki及Crompon对动脉瘤标本及其临床进行了分析,发现动脉瘤直径小于4mm时不易出血。Wied报告例多发性动脉瘤出血病人,90%的出血发生于大于4m的动脉瘤,但巨型动脉瘤易在腔内形成血栓,瘤壁增厚,出血倾向反而下降。但也有人认为巨型动脉瘤容易出血。4mm直径以下的动脉瘤蒂及囊壁均较厚,不易破裂,出血的可能性仅为2%。联合调查1092例破裂的动脉瘤(1970-1977年)平均直径8.2mm,其中,72%直径<10mm,13%<5mm。
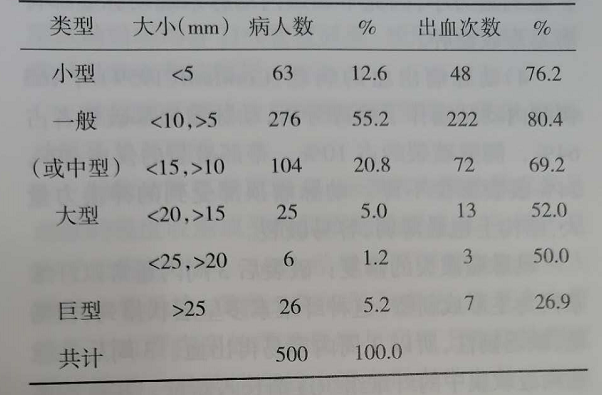
表1:脑动脉瘤大小与出血的关系
出血与动脉瘤形态也有关系。囊状动脉瘤容易出血,特别是其囊上再有隆起者。至于梭形动脉瘤出血则相对较少。
3)动脉瘤出血的表现方式:动脉瘤出血时轻者渗血,重者则由于囊壁破裂造成大出血,并常伴有脑挫裂伤、水肿、血肿及脑疝。出血的表现方式有二:①单纯蛛网膜下腔出血,占85%。②颅内血肿,占15%。颅内血肿也可合并有蛛网膜下腔出血或脑室内血肿。血肿形成时,除有定位症状外还会有颅内压增高,如不及时手术可能因脑疝而死亡。Robertson(1949)解剖了86例因动脉瘤破裂出血死亡的患者,其中60例有脑内血肿。脑内或硬脑膜下有血肿的病人中,90%于72h内死亡。我们统计一组动脉瘤出血伴有血肿的患者,发现前交通支动脉瘤的血肿发生率为26%,颈内动脉瘤为15%,大脑中动脉瘤则为36%。位于蛛网膜下腔的动脉瘤出血或脑内血肿破人蛛网膜下腔,均可造成硬膜下血肿。硬膜下血肿多发生于向前、下方突出的前交通支动脉瘤和颈内动脉瘤。大脑中动脉瘤因多位于侧裂内,所以很少发生硬脑膜下血肿。脑内血肿的好发部位是:大脑中动脉瘤的血肿常位于颞上、中回;瘤体突向上方时,血肿常位于岛叶或额叶内。颈内动脉末端动脉瘤引起的血肿多在额叶眶面外侧或颞叶内侧面。前交通动脉瘤的血肿多在额叶内侧。胼周动脉瘤血肿易出现在扣带回。幕下动脉瘤出血至脑干内的占6.7%~11.7%。脑室内血肿的好发部位是:颈内动脉一后交通支动脉瘤血肿可由颞较的内下部破入侧脑室颞角。大脑中动脉分叉部动脉瘤易破至颞上、中回而入颞角。前交通支动脉瘤血肿扩展后经直回嗅区及肼下回达侧脑室额角。脏周动脉瘤可破入扣带回、肿胝体进人脑侧室额角和体部。椎一基底动脉瘤位于蛛网膜下腔,破裂出血后扩散的阻力小,因此不如颈内动脉系统动脉瘤那样容易形成血肿。
4)动脉瘤出血的病理:Crawford(1959)对163例颅内动脉瘤作了病理分析,动脉瘤顶部破裂者占64%,侧壁破裂的古10%,蒂部破裂的仅占2%,24%破裂部位不详。动脉瘤顶部受到的冲击力量大,结构上也较薄弱,容易破裂。动脉瘤破裂的修复:破裂后3周内通常以纤维素网为主形成新壁。这种纤维素多量层状排列,最稀疏,缺乏韧性.所以3周内容易再出血。3周后动脉瘤附近软膜中的纤维组织逐渐长人新壁,并有较多的新生毛细血管,从而强化了动脉瘤的新壁,所以在一开始出血3周后,复发出血的机会也减少。可是新形成的动脉瘤壁内小血管也很容易出血,于是又再次形成以纤维素网为主的修复。这样出血→修复→再出血→再修复,使动脉瘤体逐渐扩大。
5)动脉瘤的再出血:颅内动脉瘤再出血占15%,最多的出血6次,再出血的40%~65%病人死亡。颅内动脉瘤破裂后早期易发生再出血,在我们的病例中,再出血发生在一开始出血后7天内的较多。Ando认为一开始出血6h内的再出血占再出血的67%;Hillman认为一开始出血后24h内,10%病人发生再出血。3周后减少。初次出血6个月后到10年内,每年至少有3%的病人再出血。再出血的诱因有神经放射检查(包括血管造影)、搬运、麻醉,但相当多的病人无任何诱因,甚至处于卧床休息时出血还有的在降低血压的情况下出血。当一开始出血形成血肿时,容易发生再出血。因而动脉相破裂的危险是长期的。Aoyagi比较了一次出血、两次出血(又分成一开始出血后4d以上再出血者及3d以内再出血者两组)。其预后是一次出血者手术率为93%,合适寿命(useful life)68%;二次出血在4d以上的手术率为59%,合适寿命22%;二次出血在3d以内的手术率为38%,合适寿命40%。Kassell等统计北美每年颅内动脉瘤破裂的患者有28000人,其中仅10000人有很好的功能恢复,另10000人于发病后死亡或致残,其余8000人因再出血、血管痉挛或手术并发症死亡或致残。
动脉瘤一旦形成,多数会长期存在,而且越长越大,如何应对?
1、颅内动脉瘤非手术治疗
主要目的在于防止再出血和控制动脉痉挛等,适用于下述情况。
1)病人病情不适合手术或全身情况不能耐受开颅。
2)诊断不明确需进一步检查。
3)病人拒绝手术或手术失败。
4)作为手术前后的辅助治疗手段。
防止再出血包括卧床休息、镇痛、抗癫痫、安定剂、导泻药物使患者保持安静,避免情绪激动。抗纤维蛋白溶解剂(氨基己酸、抗凝血酸、抑酞酶等);控制血压。预防及治疗脑动脉痉挛,使用钙拮抗药如尼莫地平,脑脊液引流,使用皮质类固醇药物等。用经颅超声监测颅内动脉,维持正常的脑灌注压。根据病情退热、抗感染、加强营养,维持水电解质平衡、监测心血管功能。要严密观察生命体征及神经系统体征变化。对昏迷病人需加强不同护理。
2、颅内动脉瘤的手术治疗
颅内动脉瘤病人发生了蛛网膜下腔出血应早期手术夹闭瘤蒂或栓塞动脉瘤,术中采取保护脑的措施甘露醇,巴比妥类药,异氟烷,术后扩容治疗,目前对于脑前半循环动脉瘤及后半循环的动脉瘤,椎基底动脉连接部动脉瘤,小脑前下动脉及小脑后下动脉动脉瘤在蛛网膜下腔出血后早期手术,而对基底动脉及大脑后动脉一部分的动脉瘤多等待其神经症状好转及稳定后再手术。
经过长期,大量的临床实践,目前多数学者认为颅内动脉瘤除个别情况外,均应地给予外科治疗,脑动脉瘤病人1次出血而未行手术者,1个月内存活率为50%~78%,再出血的死亡率分别为43%和64%,而动脉瘤直接手术的死亡率,目前已降至1%~5.4%,因此,出血后及时手术就显得必要。
过去许多人认为动脉瘤出血后立即开颅手术会进一步损伤肿胀的脑组织,造成更多的神经功能障碍和后遗症,故主张除伴有颅内血肿需立即手术外,在出血后2周左右病人情况平稳时行开颅手术为好,晚近通过对动脉瘤早期及晚期手术预后大宗病例的分析,对动脉痉挛的研究以及对再出血的时间,预后和血肿的影响反复进行对比研究,有些学者提倡动脉瘤出血后早期手术,并有关于出血后数小时内手术成功的报道,有蛛网膜下腔出血的Ⅰ,Ⅱ级病人越早手术越好,以防再出血;有意识障碍及神经系统体征,严重脑膜刺激症者一旦临床情况稳定并有好转的,应即刻手术;对Ⅴ级病人除非有危及生命的血肿需要清除,否则,无论手术与否效果都不好,出血后48h内红细胞尚未溶解,氧合血红蛋白很少,不至于引起血管痉挛,如果等待数天血块与血管或动脉瘤粘连紧密,血块溶解及血红蛋白释出,动脉发生痉挛,此时不仅增加了手术困难,而且即使清除了积血也不能防止动脉痉挛,Takahashi统计了颅内动脉瘤出血早期(3天内)和晚期手术的效果:Ⅰ~Ⅱ级病人早期手术的死亡率为5.8%,晚期为10.0%;Ⅲ~Ⅳ级早期手术的死亡率及致残率(Morbidity)为32.9%,晚期为49.2%,预后不好的主要原因是血管痉挛及再出血,因此主张对颅内动脉瘤有蛛网膜下腔出血的Ⅰ~Ⅳ级病人应早期手术,Ludwig(1984)认为脑动脉瘤病人在蛛网膜下腔出血后48~72h行手术修复,同时局部及静脉用尼莫地平防血管痉挛,能使症状性血管痉挛减少到最低限度,好转预后,总之,早期手术可避免再出血,并可清除蛛网膜下腔出血以缓解致命性的动脉痉挛,早期手术除了夹闭动脉瘤外,还可行基底池引流,这样处理比单纯夹闭动脉瘤的效果好,可用经颅超声监测动脉瘤出血后动脉痉挛的程度,早期手术的缺点是因为有脑水肿使动脉瘤的暴露困难,容易损伤脑组织及术中引起动脉瘤破裂,然而因血压不正常,颅内压过高,急性心,肺疾患等,需要时间进行术前准备而推迟手术也是合理的。
Kassel总结了联合研究3521例颅内动脉瘤病人,随访6个月,比较蛛网膜下腔出血后早期手术(0~3天)及延期手术(7~14天)的结果,发现除了延期手术再出血为9%,明显多于早期手术的4%,其他早期和延期两组的结果皆相似,如死亡率20%,比24%,结果良好率为62%比56%,两组的血管痉挛,手术并发症,脑积水及一开始出血造成的损害也相似,说明延期手术并非像原来想象的那样不好;早期手术能减少再出血,但不能减少缺血性神经功能缺失或其他并发症。
脑动脉瘤一旦发现需要干预,虽然并非全部的脑动脉瘤都要手术治疗,但密切的随诊观察重要。以免突发破裂而造成无法挽回的后果。
更多动脉瘤治疗信息可关注后续更新。
资料来源:1、每日商报,41岁女医生脑动脉血管瘤破裂从发病到脑死亡仅9天时间
2、王忠诚,神经外科学




