动静脉畸形(AVM)可以称得上是“毁人生”的元凶之一。我们大脑内部的血管们原本井然有序、各司其职,却突然被AVM这个不守规矩的“隐藏大BOSS”打乱,动脉和静脉之间的正常流动通道被破坏,导致血液高速冲刷,形成了一个随时可能“炸裂”的脉管炸弹。
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育与技术委员会前主席巴特朗菲教授,与INC国际神经外科专家Lawton教授专注于脑血管领域,他们的技术手段就像血管里的“精准手术刀”,为更多被困在这个“人生炸弹”阴影下的患者带来治疗的希望。
在我们的大脑中,动脉和静脉之间依靠细密的毛细血管网进行正常的血液输送,毛细血管就像血液传输的“缓冲带”,能控制大脑血液缓慢流动,从而维持大脑功能。然而,当我们大脑中的“缓冲带”逐渐缺失,动静脉畸形(AVM)就会“不请自来”。
大脑的动脉负责将富氧血液从心脏输送到大脑和其他器官,静脉则将贫氧血液送回心肺。而AVM的“到来”却会使连接动脉和静脉的血管出现异常缠结,从而扰乱血液流动和氧循环,周围组织可能无法获得足够供氧。同时,由于AVM中的缠结血管并非正常形成,可能弱化和破裂,极有可能引起大脑出血、卒中或脑损伤。
INC国际神经外科教授Michael T.Lawton教授深耕于脑动静脉畸形的形成、遗传学特征和破裂的治疗,以及脑部血管瘤的血液动力学、破裂、数字建模等领域。他的临床研究包括血管瘤、动静脉畸形、颅内搭桥的微创治疗方法,以及微创治疗临床数据。

*曾出版动脉瘤手术治疗著作《七种脑动静脉畸形:切除原理和技巧》、《七种动脉瘤:夹闭术的原理和技巧》、《七种搭桥术:血运重建的原则和技术》
巴罗神经学研究所主席兼首席执行官
神经外科主任教授兼主席
血管神经外科主任
美国神经外科医师协会前主席
美国神经外科学会前主席
世界神经外科学会提名主席
动脉瘤和动静脉畸形基金会(TAAF):William L.Young成就奖
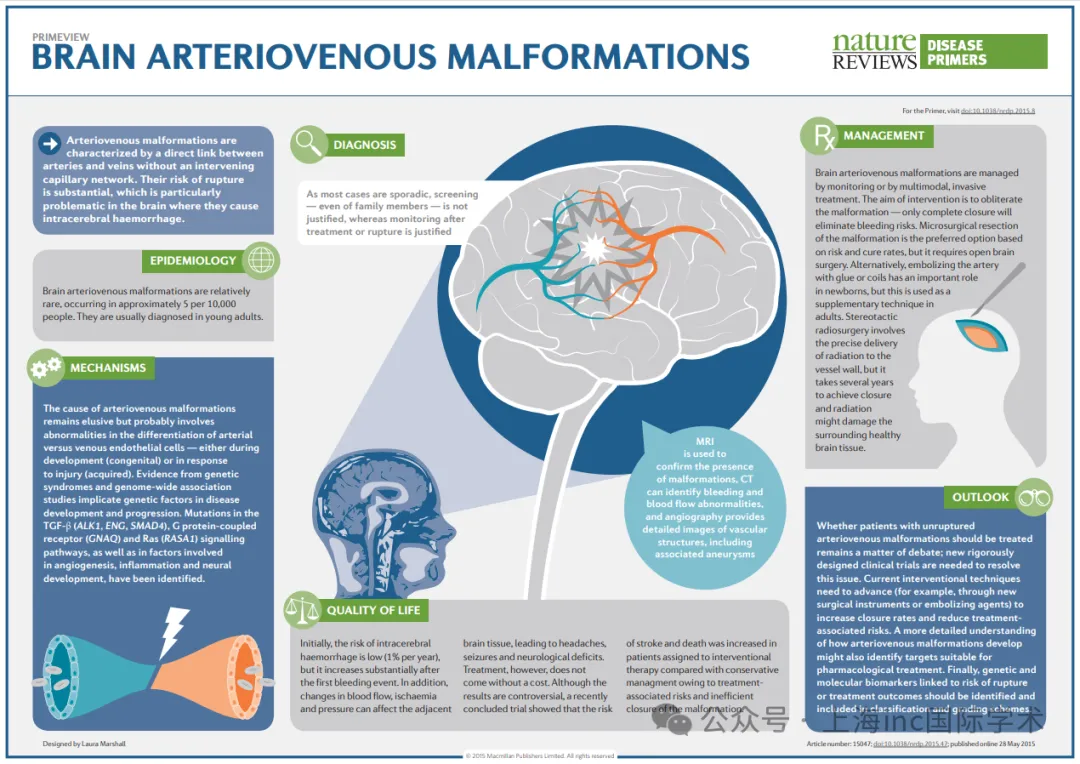
同时,作为美国“大脑血管畸形联盟”(Brain Vascular Malformation Consortium)的主要研究者,他曾在《Nature Reviews Disease Primers》杂志上对动静脉畸形进行详细的论述,在其最近研究中,还具体探讨了Spetzler-Martin I-III级AVM的治疗方法,为后续脑AVM的治疗及预后提供参考。

此外,INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育与技术委员会前主席巴特朗菲教授作为德国汉诺威国际神经外科研究院血管神经外科主任,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤等。
同时,巴特朗菲教授收到过来自欧洲、中东、北非以及日本、中国、韩国、新西兰、南非和智利的40个国家的学术邀请,应邀出席了400多场世界各地的学术会议或在神经外科大会作为特邀发言人,对世界神经外科学科做出重大贡献,特别是颅底外科和显微外科血管病变的脑和脊髓治疗。

在其发表于《Clinical Neurology and Neurosurgery》的一篇研究中,为了探索AVM发生和生长的潜在机制,巴教授通过免疫组织化学方法研究了30例AVM内皮的增殖和血管生成能力。研究表明,在部分闭塞(栓塞)的AVM中,VEGF的较高表达很可能是由介导新血管生成的AVM病灶内的短暂区域缺氧引起的。它指出了完全闭塞的临床相关性,以避免与随后的发病率和死亡率相关的新生血管形成。

此外,巴教授还针对儿童AVM进行研究,在其发表于《Childs Nerv Syst》的研究中发现,如果儿童出现缓慢进展或急性神经根或髓质症状,应通过MRI排除脊髓动静脉畸形。IV型(髓周围AVF)小儿脊髓AVM的血管内和手术联合治疗具有低发病风险且效果较好。

AVM-流传病学
AVM常发生在20-40岁之间的年轻人群中,一半的患者表现为颅内出血,其余患者表现为部分性或全面性癫痫发作、头痛、局灶性神经功能缺失或无症状。动静脉畸形未破裂之前,出血率非常低,一旦破裂,每年的出血率将会升高5倍。
破裂出血的危险因素包括:年龄增大、种族、深部静脉引流、畸形位置较深、既往出血史。而病灶的大小、幕下病灶、合并未破裂动脉瘤等,能增加未治疗患者出血的风险。
相比其他而言,AVM引起的颅内出血后果并不是很严重。但是,既往发生过出血的患者,长期的死亡率高于未破裂出血的患者,而未破裂患者如果不提前预防,短期内有可能发生卒中和神经功能缺失。
AVM-病理生理学
AVM发生的病理机制目前尚不清楚,可能与先天发育关系比较密切。胚胎时期,动脉和静脉直接沟通,如果出生后这种情况持续,AVM的发生率将会提高,这可能与基因变异引起信号传导有误有关。此外,AVM还可能与动静脉瘘相似,与创伤有关。
AVM是如何形成的?
AVM是一类复杂难治的脑血管结构异常疾病,其病灶由供血动脉、畸形血管团(nidus)以及引流静脉组成。正常的动脉和静脉在末梢通过毛细血管连接,这种毛细血管作为一种控制系统,对维持血管内的稳定性至关重要。
然而,由于毛细血管网缺失,大量血液由动脉经畸形血管直接进入静脉系统,使病变血管流量明显增大,并最终因破裂出血或盗血导致患者神经功能障碍,甚至死亡。
AVM的基因影响因素有哪些?
基于多种综合征中基因的影响,Lawton教授对参与AVM的多种基因进行了研究。非编码基因ALK1多态性可见于散发AVM,其他的基因还有ENG、ITGB8、IL1B、ANGPTL4、GPR124、VEGF、MMP3。但这些基因的突变与散发性AVM的发生是否相关仍不能确定。而染色体9q21改变与AVM密切相关,该部位决定了血管的表型,解释了AVM的发生与动脉瘤发生的联系。
基因修饰可以影响疾病的严重程度、临床病程、治疗效果。提前了解疾病的病程和对治疗的反应,具有实际的临床意义。
未来,AVM的临床治疗目标在于,制定能够特异的预测病程和治疗效果的量表。个人基因组测序时代的到来,将使AVM的基因型研究和风险因素评估更加深入。
AVM的病理生理特点有哪些?
根据美国一项脑AVM研究数据,AVM出血几率为每年1%-3%,与每次出血相关的死亡风险为10%至15%。永久性脑损伤的几率为20%至30%。每当血液渗入大脑,正常的脑组织就会受损,这导致正常功能丧失。超过50%的脑AVM患者有颅内出血。在脑AVM患者中,20%至25%患有局灶性或全身性癫痫发作。

畸形血管团小的直径不到1CM,大的可达10CM,周围全是脑组织,而这个畸形的血管团可随人体发育而增长,因此,早发现早治疗至关重要,以免爆发颅内出血这些“惊险时刻”。
脑动静脉畸形是目前较为复杂且治疗非常困难的脑血管病变之一,它有两大特点:
1、确诊不及时,患者多因颅内急性出血而送医,往往确诊为AVM后也意味着失去了黄金救援的机会。
2、治疗难,发病年龄轻,脑内血管星罗密布,手术风险高,致残率和死亡率较高,部分脑动静脉畸形的治疗仍相当棘手。
AVM-诊断&筛查
年龄相关性诊断
脑AVM在各年龄组人群中症状和诊断方法不同。对于新生儿和婴幼儿人群,AVM其罕见。影像学表现为动静脉瘘,正常脑组织体积相关缩小,是手术的明确指征。高流量的动静脉瘘能够引起临床症状,如心功能衰竭、盗血相关神经功能障碍、局部脑组织缺血、癫痫。
对于儿童和青年人群,动静脉畸形团之间缺乏毛细血管结构。CT、MRI、DSA均可见粗大的供血动脉和引流静脉。
在成人人群中,动静脉畸形的诊断需要仔细分析病灶和周围脑组织的关系。CTA,DSA常用于确定破裂出血源。MRI用于未出血症状性人群。DSA仍是确认供血动脉,引流静脉及畸形血管团的金标准,为准确的分级和治疗提供基础。
影像学技术
MRI及DSA常用于AVM的筛查。MRI能够清楚地显示动静脉分流和病灶周围脑实质的结构。MRA上可以看到不同程度扩张的供血动脉,有时可以在供血动脉上发现动脉瘤的存在。同时MRI也是发现既往出血的方法。
AVM很少产生占位效应,除非充盈的引流静脉压迫了邻近的脑实质和脑脊液循环通路。非出血性症状患者中,病灶周围水肿的形成常与静脉内血栓的形成有关,表现为进展性神经功能障碍、头痛、癫痫。
DSA为AVM血管形态的分析,可以明确供血动脉的数量和来源,以及发现血流相关性动脉瘤。AVM静脉部分的评估需要考虑到其解剖特点。引流部位(表浅,较深或混合存在),引流静脉是否有狭窄、扩张或相关静脉窦的狭窄和梗阻。深部静脉引流是出血的高危因素,也为手术治疗带来困难。
散发动静脉畸形保守治疗的患者,推荐每5年进行一次MRI监测,直到65岁。监测过程中如果出现新的症状,需要及时检查。CTA、DSA对临床状况稳定的患者没有很大的随访价值。散发动静脉畸形患者治疗后的影像学随访意义重大,尤其是栓塞和放射治疗后的患者。推荐儿童患者在完全切除后,间隔5年行一次血管造影,因为该人群复发的可能性较大。
AVM-治疗方法
动静脉畸形患者的治疗主要有保守治疗和侵袭性治疗。目前,尚无有效的药物可以预防出血,但是相关性癫痫可以用抗癫痫药物控制。
显微手术
犹如生长在脑内的一颗“不定时炸弹”,AVM患者一旦情绪激动或受到其他刺激,畸形血管均有可能破裂出血,一旦破裂出血,半数以上预后不良,死亡率高达25%,有的虽保住了性命,但也成为了植物人。随着显微外科技术的应用,该病的手术全切除率有很大提高。到目前为止,手术切除仍是治疗该病的较好方法。
脑部手术素来以高风险性和极大的手术难度让患者闻之色变,更何况,脑内神经血管分布错综复杂,一旦AVM破裂出血,原本就很困难的手术又会平添许多风险,轻则损伤大脑功能区导致失明、失语等,重则全身瘫痪甚至死亡。
手术成功的关键在于,在切除畸形前,保证引流静脉的完整性。术中血液流出受阻会发生破裂出血,导致血管团内压力升高。没有确切的办法能够应对这种出血,因多发出血点的存在,填塞或控制性降压效果不佳;供血动脉太多,以至于吸引也不能有效地控制。
另一个需要遵守的原则是,尽可能在靠近畸形团处断流动脉。近段断流动脉容易使其远端的分支受累,术后梗塞的发生增加。但是靠近病灶断流动脉,畸形血管团出血会增加。
血管栓塞&SRS
血管内介入治疗动静脉畸形对婴幼儿意义重大。这些人群因动静脉瘘,严重的循环障碍及进展性脑缺血发作,需要急诊干预。对于儿童和青年患者,血管内介入常作为显微手术的辅助治疗方法,因为这部分人群常发生出血,需要手术切除的同时清除血肿。术前栓塞的目的在于闭塞出血源,减少供血动脉的血流。只有很少的患者,可以通过血管介入治愈。
栓塞直接供血动脉是相对安全的,而间接供血动脉的栓塞并不采用。注射生物胶是常用的栓塞方法,但合并有动静脉瘘的患者,有发生静脉堵塞出血的风险,这种情况下,可以使用弹簧圈。对有多条供血动脉的小型或中等大小的畸形,Onyx栓塞能够明显的提高治愈率,但是相应的风险也升高。
同时,在Lawton教授最近的研究中发现,立体定向放射外科(SRS)是可行的替代方案。研究结果表明,与血管内栓塞相比,SRS在最后一次随访中的闭塞率明显更高。此外,SRS具有更少的出血率和更低的再治疗率,需要进一步的前瞻性研究。
17岁女孩瘫痪后全切AVM
17岁的花季少女Ivy Goldson在一次夏令营中突然发觉腿脚动不了,送到医院后,被告知四肢瘫痪,Ivy非常恐惧,痛苦不堪的她时常担心自己是不是今后就这样了……
最后,四肢瘫痪的病因查出,原来Ivy的脊髓处有动静脉血管畸形,由于剧烈运动而导致了破裂、出血,最终引发手脚的运动功能丧失。
经过治疗,Ivy的感觉功能有一些恢复,但要避免血管畸形再次出血引发生命危险,手术势在必行。由于手术非常复杂,辗转很多医院均无法进行这场高难度手术,最终Ivy被转诊到巴罗神经学研究所(BNI),Michael T.Lawton教授对这类复杂手术尤为擅长。
Lawton教授最终为她成功全切脊髓动静脉畸形,原本瘫痪、生活不能自理的Ivy又重新奇迹般地站了起来。她又像以前一样是个健康的正常人了,自由行走,自由生活。
参考资料:
[1]https://www.strokeassociation.org/en/about-stroke/types-of-stroke/hemorrhagic-strokes-bleeds/what-is-an-arteriovenous-malformation
[2]Lawton MT,Rutledge WC,Kim H,Stapf C,Whitehead KJ,Li DY,Krings T,terBrugge K,Kondziolka D,Morgan MK,Moon K,Spetzler RF.Brain arteriovenous malformations.Nat Rev Dis Primers.2015 May 28;1:15008.
[3]Michael T Lawton.Comparing stand-alone endovascular embolization versus stereotactic radiosurgery in the treatment of arteriovenous malformations with Spetzler-Martin grades I–III:a propensity score matched study.Journal of NeuroInterventional Surgery.2024.
[4]Sure U,Wakat JP,Gatscher S,Becker R,Bien S,Bertalanffy H.Spinal type IV arteriovenous malformations(perimedullary fistulas)in children.Childs Nerv Syst.2000 Aug;16(8):508-15.
[5]Sure,Ulrich&Butz,Nick&Siegel,Adrian&Mennel,Hans-Dieter&Bien,Siegfried&Bertalanffy,Helmut.(2001).Treatment-induced neoangiogenesis in cerebral arteriovenous malformations.Clinical neurology and neurosurgery.103.29-32.
注:以上案例供学术交流,不作为个别患者的医学诊疗意见。




