神经外科是一门艺术
外科医生,这是一群灵魂与艺术家灵魂相契的精英。对他们而言,每一台手术都是一次匠心独运的创作,他们怀揣着将每一部作品雕琢成无瑕艺术品的梦想。
为什么明明手术很顺利,但是病人恢复却不顺利,术后生活质量也不满意?
或许这就是“艺术Art”和“手艺Craft”的区别……
“大概20年前我曾经在苏黎世针对这个主题进行过讲座。其实要将‘艺术Art’和‘手艺Craft’进行区分,并不是件容易的事儿。神经外科绝大多数工作都是依靠双手来进行,这一点很像手艺人,比如制表工匠,他们同样需要精细的操作来完成他的工作,但我们不会把制表工匠称为艺术家。真正意义上的艺术家:如雕塑家、画家等,他们的艺术形式,很难第一眼就看透。第一眼只能看到外在的形状,但只有深入探索,才能体会在作品内部传递的信息。”


——INC德国巴特朗菲教授
INC巴教授的“艺术Art”,直击松果体”靶心“
37岁的Anne,被松果体区的一颗海绵状血管瘤纠缠了整整7年,这颗“不定时炸弹”像是一个沉默的侵略者,悄无声息地逐渐膨胀,让Anne的日子越来越不好过。这几年,她的左侧身体开始不对劲,脸麻、站不稳,连说话都有点儿含糊了。去医院一查,磁共振MR就如同透视眼一般,清晰地揭示了这颗直径达15毫米的“恶魔”藏身之处——中脑上部与右侧丘脑之间,一个极为复杂且危险的区域。
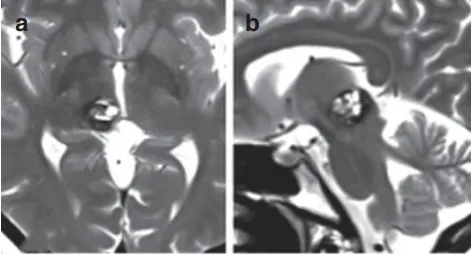
术前MRI影像
松果体区,要想找到这大脑的正中心位置,同时不损伤到周围的脑组织,这就要求找到脑组织之间的缝隙,以庖丁解牛的精神,精雕细琢来完成手术。手术需要手术者极大的耐心与精细操作,对手术者来说是极大考验。
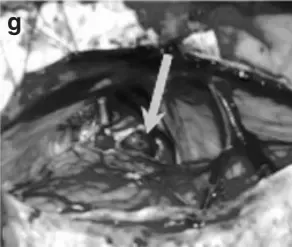
术中情况:通过幕下小脑上入路暴露病变。大脑中心部位血管错综复杂,无论哪根血管都不能伤及。事实上,在手术期间,有很多血管像“门帘”一样遮挡在肿瘤上面,而肿瘤就躲藏在血管门帘的后方。巴教授精湛的技艺巧妙避开重要的血管。
在术中照片(g)上可以看到手术的核心区域,那个让人头疼的海绵状血管瘤已经被术者取出,照片上用箭头指的地方,原本应该是血管瘤的地盘,现在空空如也,连一丝一毫的残留都找不到(箭头)。
就像术前拍的超清晰的“脑部写真”一样,术后的轴向(e)和矢状T2wMRI(f)的图片,清清楚楚地展示了医生的高超手艺。那颗血管瘤真的不见了,证实已被完整切除。
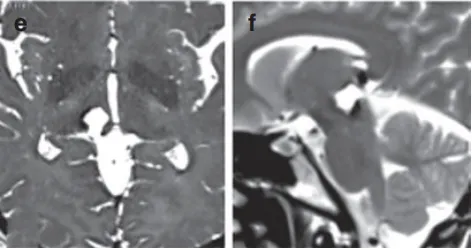
术后MRI影像
而患者呢?她不仅没有出现任何额外的神经功能缺损,反而在短短10天后便出院,恢复良好(h)!这台手术的主刀正是国际神外大咖巴特朗菲教授。

目前的研究表明,松果体区是一个复杂的肿瘤“集中地”,已知有超过17种不同类型的肿瘤可以在此处发生。(点击阅读:超过17种肿瘤可发生在松果体区?治疗难度为何那么大?)今天我们要分享的是一种这种的松果体区海绵状血管瘤,在文献中只有很少的病例。巴特朗菲教授表示:其管理策略,在过去的三十年不断完善,在松果体区脑海绵状血管瘤中已取得了出色的临床效果。手术全切病灶是防止再岀血的有效手段,也是患者获得良好预后的直接方法。
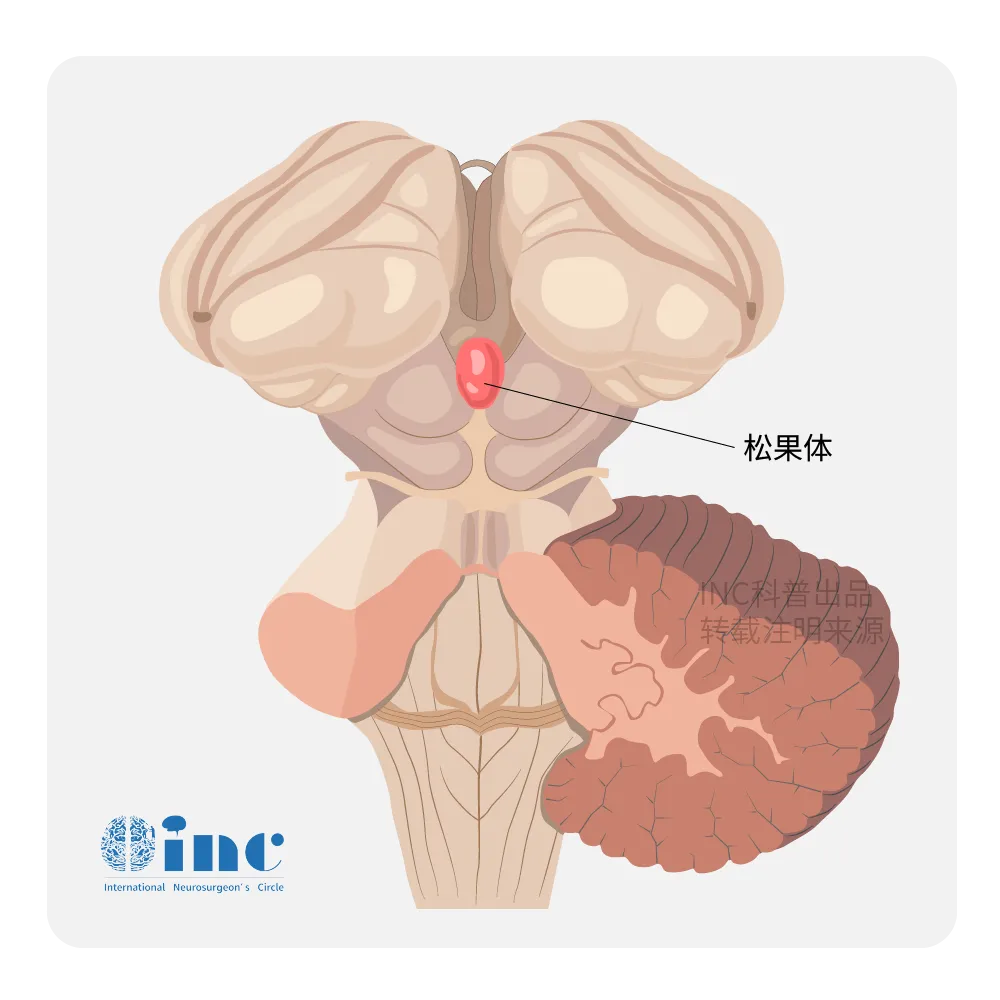
松果体究竟在哪里?
17世纪中叶,勒内·笛卡尔(RenéDescartes)提出他那不太“靠谱”的假说,即“灵魂的核心在大脑中心的一个小腺体中”,也就是松果体。笛卡尔认为,大脑接收感官输入并对其进行处理,然后通过松果体将信息发送给非物质性的心灵。即使在当时,这也是一种有点可疑的理论。
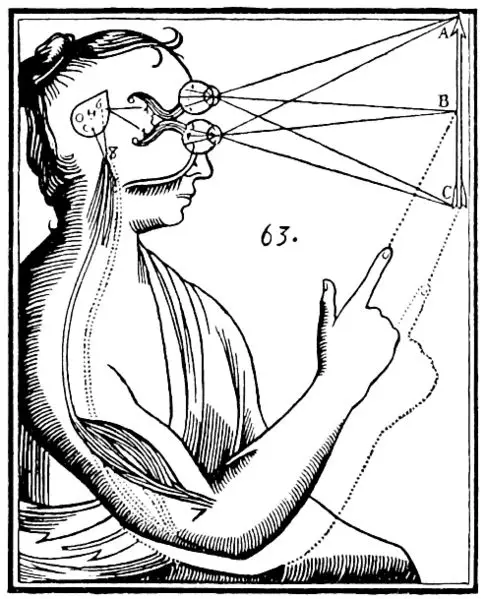
笛卡尔在《人论》中的松果体运作示意图(图1664年版)
但是我们现在知道,松果体是坐落在大脑中心的小腺体,腺体呈红灰色,大约相当于人类的一粒米(5-8毫米)大小。腺体的形状类似于松果,因此得名。松果体位于上丘脑,靠近大脑中心,在两个半球之间,隐藏在丘脑两半连接处的凹槽中。松果体负责维持我们基本的生理节律,也就是我们常说的生物钟。松果体会产生褪黑素,褪黑素会控制我们睡着与醒来的周期运转。它的功能包括调节睡眠、影响性成熟、免疫调节和神经保护。
图示:松果体区位于大脑深部颅腔中心,由松果体及其相邻结构组成;松果体区虽然没有明确的边界,但上方为胼胝体压部,后方为Galen静脉,下方为四叠体池和顶盖;前方为松果体隐窝和三脑室后部。这些结构都会受到松果体区肿瘤占位效应的影响。特别是,中脑导水管正好位于顶盖前方,可受到肿瘤的压迫,导致梗阻性脑积水,这通常是这些肿瘤病人主要的症状。
很多松果体区海绵状血管瘤患者常常发出这样的疑问,松果体区海绵状血管瘤该如何治疗?手术难度大可以放疗吗?什么情况下必须得手术?……
巴特朗菲在2020松果体区病变专著《Pineal Region Lesions-Management Strategies and Controversial Issues》中Cavernous Malformations of the Pineal Region:Overview,Management,and Controversies针对松果体区肿瘤如何治疗展开了专业详细的论述,主要包括临床症状、管理策略、手术入路和治疗争议。
保守、药物、放疗、手术,究竟该如何选择?
松果体区海绵状血管瘤的治疗原则上与其他部位海绵状血管瘤的治疗相同。不阻塞中脑水管的、小的无症状病变可以通过简单的观察来处理。对于有症状的脑海绵状血管瘤,手术切除是优选方法。一些作者支持立体定向放射外科(SRS),但这种方法在预防未来出血方面似乎效率较低。只有完全的手术切除才能消除相应病变随后出血的风险,并可能控制其他症状。
保守观察:就像侦察兵,每隔一两年就做个MRI扫描,看看那血管瘤有没有捣蛋。要是它安安静静的,就继续观察;可一旦它开始捣蛋,比如出血、长大或者侧脑室扩大,那可能就得动手了。要是手术做不了,还有脑室腹腔分流术或者第三脑室脑池造瘘术来帮忙缓解压力。
药物治疗:就像是给头疼、癫痫这些症状暂时贴上“创可贴”。虽然现在有些新药在临床试验中,但症状病例的稀缺使这种治疗前景有些艰难。
放疗:有点像用“隐形箭”去攻击血管瘤,听起来挺酷的,但争议也不少。然而,巴特朗菲教授认为没有明确的证据支持这种说法。此外,这种治疗方式具有辐射诱发发病的重大风险,甚至有充分证据表明可能发生新发病变。家族性脑海绵状血管瘤或静脉畸形患者需要尤其谨慎。(点击阅读:脑海绵状血管瘤到底应不应该放疗?)
手术:这就像是直接上阵“拆弹专家”,得小心翼翼地把血管瘤整个儿端掉,还不能伤到旁边的神经组织。手术成功了,那就等于给身体打了个“永久安全补丁”,不仅不用担心再出血,还能控制癫痫发作。不过,手术也是风险高的选择,一不小心就可能伤及无辜,甚至危及生命。所以,要不要手术,得看症状严不严重;进一步出血的风险概率;既往出血发作次数;存在梗阻性脑积水;甚至根据病人自己的倾向。当然,主刀医生的技术水平是保证手术成功的关键因素。
后记
巴教授经常遇到有些病人来时已是晚期。他们已经有了症状以及各种问题;可能是因为脑积水而有了分流管,可能血管畸形已经多次出血,症状十分严重等等。
他们总是说,巴教授,您为什么没有早点来?
有时候,我们也很困惑,为什么很多海绵状血管瘤病人非要等到病情极为严重,让许多外科医生都觉得很烫手的时候方才寻求帮助?他们甚至已经出现手术也无法缓解的严重症状!
人生没有回头路,时间就是生命,罹患脑肿瘤,每一步的治疗都是在与时间赛跑,与生命较量。我们衷心希望每一位病患慎重科学选择治疗方式,少走弯路,为自己赢得更大生机。
参考资料:Pineal Region Lesions-Management Strategies and Controversial Issues




