在神经外科领域,脑干海绵状血管瘤被视为一颗“不定时炸弹”。36岁的Jack便是一位与这种疾病抗争三年的患者。
更特殊的是,他的病灶分布在基底节、小脑及中脑多个关键区域,医学上称为“多发脑海绵状血管瘤”。这种疾病最危险的特点在于其隐蔽性和突发性。
前两次出血未留下任何明显症状,让他几乎忽略了危险的存在。然而,真正的危机总在不经意间降临。
Jack 36岁-多发脑海绵状血管畸形
病情发展:
从隐匿到爆发
第一次出血(术前3年):
Jack首次发生脑干出血,幸运的是,这次出血没有造成明显的神经功能障碍。生活依旧继续,但疾病的种子已经悄然埋下。
第二次出血(术前6个月):
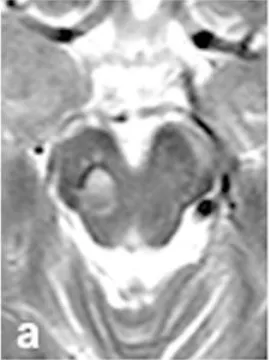
MRI检查提示有轻微再出血(图a),令人惊讶的是,他当时仍然没有任何明显症状。这种“沉默性出血”是脑干海绵状血管瘤的一大特点,也是其危险性的体现。
第三次出血(入院前3周):
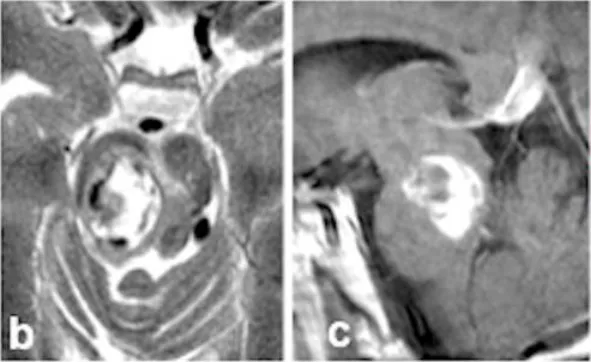
这次出血带来了严重后果。新发出血导致他出现左侧肢体轻偏瘫和感觉减退,右侧外展神经及面神经麻痹,更伴随意识水平下降。术前MRI清晰显示一个22mm的出血性病灶(图b-c)向尾侧延伸(图c),将患者推向生命危急关头。
手术攻坚:
精准入路,全切病灶
Jack的病灶位于脑干,还存在多发海绵状血管畸形,且第三次出血后已出现明显神经功能缺损,因此这次手术既要全切病灶,又要避免损伤正常神经组织,还要控制术中出血,每一步都如同在“刀尖上行走”,对手术者的经验、精准度和决策力提出了极高要求。
面对危急病情,巴教授果断制定手术方案,术中,巴教授凭借30余年的脑干手术经验,在显微镜下精细操作,选择经右侧颞下入路实施手术。最终将出血性病灶完整切除,术中全程未损伤关键神经和血管。
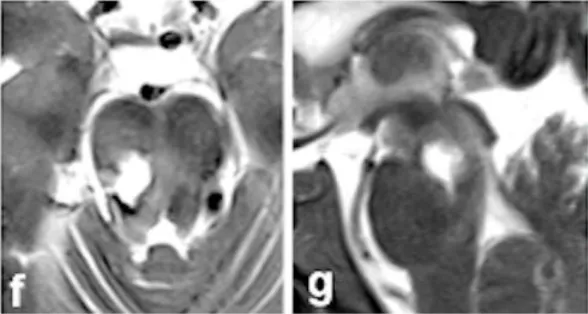
术后影像(图f-g)和术中记录共同证实,病灶已实现全切,出血得到彻底控制。
令人振奋的是,Jack在术后恢复迅速,神经功能障碍逐渐改善。经过规范康复和随访,术后6个月时,他已经重新回归正常生活和工作。
为何脑干海绵状血管瘤出血
需尽早干预?
许多患者认为海绵状血管瘤是“良性”的,便觉得早手术晚手术差别不大。这是一个危险的认知误区。
关键在于:神经损伤是不可逆转的。
一旦出血后,残留的含铁血黄素就像“神经锈蚀剂”,持续侵蚀周围组织,导致神经不可逆损伤。时间越久,损害越大,手术修复的可能性越低。
随着出血次数增加,神经功能恶化会越来越严重——如果出血影响了面神经核团,就会造成面瘫;如果影响了感觉和运动神经传导束,就会造成肢体麻木乏力。
脑干海绵状血管瘤出血急性期
手术优势
基于INC巴特朗菲教授30余年的脑干手术经验,脑干海绵状血管瘤出血后的急性期手术切除是一种及时且有效的治疗手段,主要优势包括:
迅速控制出血,避免继发性脑损伤:急性期手术可以及时清除血肿,减轻对周围脑组织的压迫。
减少再出血的风险:切除病灶本身,从根本上消除了再次出血的隐患。
改善神经功能恢复:早期解除血肿的压迫效应,为神经功能恢复创造最佳条件。
改善预后,减少长期残疾:及时干预可以最大程度保留神经功能,提高患者长期生活质量。
诊断和病理确认:手术获得的组织可以进行病理学诊断,明确病变性质。
当然,脑干手术风险不容忽视,主要包括术中出血、感染、神经功能损伤以及术后水肿等。这也决定了此类手术必须由经验极其丰富的神经外科团队,在充分评估风险与获益后,为患者量体裁衣,制定最稳妥的手术方案。
INC国际脑血管专家-巴特朗菲教授
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育与技术委员会前主席巴特朗菲教授,作为德国汉诺威国际神经外科研究院血管神经外科主任,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤等。
同时,巴特朗菲教授收到过来自欧洲、中东、北非以及日本、中国、韩国、新西兰、南非和智利的40个国家的学术邀请,应邀出席了400多场世界各地的学术会议或在神经外科大会作为特邀发言人,对世界神经外科学科做出重大贡献,特别是颅底外科和显微外科血管病变的脑和脊髓治疗。




