5年内,她两次脑干出血,整个人从上到下,几乎没有舒服的。“我真是被脑干出血害惨了!”可罪魁祸首,真的仅仅是脑干出血吗?殊不知,造成这一切的,是一个直径不到2厘米的“纽扣”——海绵状血管瘤!
任何小看了这个海绵状血管瘤的人,无疑都付出了惨痛的代价,她也不例外——甚至成了中度残疾!“从残疾到最后恢复正常、无症状,我花了3年多……”
乙女士68岁
延髓海绵状血管瘤
-两次出血-
“我怎么成残疾了?”
5年前,乙女士第一次发生脑干出血。然而,当时的她还未意识到事情的严重性,医生也告诉她,海绵状血管瘤还小,又长在脑干延髓,手术风险远大于获益,可以再观察。
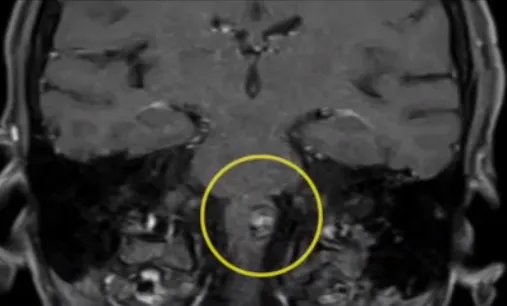
她虽然心有不安,但当时出血带来的症状还算轻微,于是就此按下了手术的心。没想到,5年后第二次出血来势汹汹,险些夺去她的生命和自由。
反复的出血加重了她的神经系统症状,乙女士出现右面部感觉迟钝、吞咽困难、构音障碍、轻度右侧偏瘫、右侧游离半感觉障碍和明显的步态共济失调。改良Rankin评分3分,她竟成了中度残疾,而海绵状血管瘤也明显增大了……
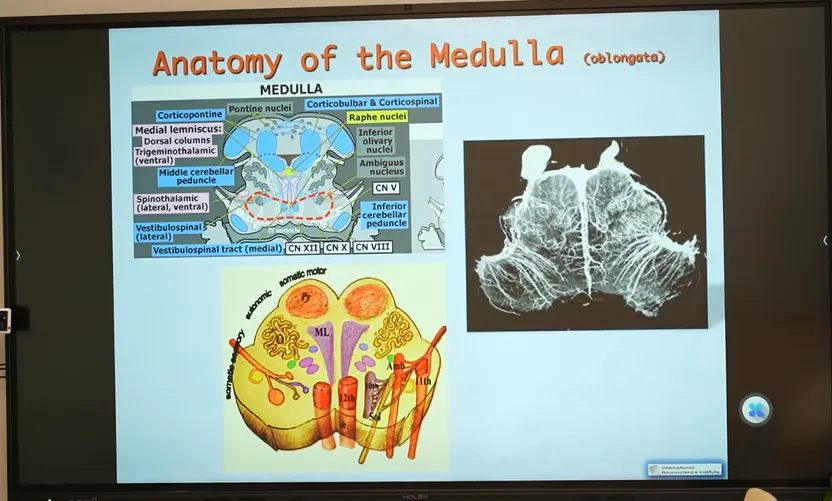
-脑干延髓-
手术禁区的“下马威”
脑干延髓是重要呼吸、循环中枢所在区域,神经结构密集。延髓有第9至第12颅神经出入脑干及多个神经核,具有调节和控制肌体的心跳、血压、呼吸、消化等重要功能,常被看作是机体的生命中枢。因此任何手术操作引起延髓的轻微改变或损伤可能导致明显或严重的神经功能缺损,甚至伴有危及生命的并发症。
对于延髓海绵状血管瘤,手术治疗应更加谨慎,因为与脑干其他部位相比,危及生命的呼吸或心血管并发症的发生率更高。因此,对于累及延髓的海绵状血管瘤手术切除,对主刀医生、手术器械、手术支持设备要求很高。
巴教授在近期沙龙中详细讲解延髓海绵状血管瘤的手术操作,点击图片了解。
-成功手术-
病变全切
她从残疾到无症状
手术是必要的,但乙女士不愿承担术后更差的生活质量,直至她的家人找到巴教授。巴教授仔细评估后认为,经乙状窦后髁上入路、脑干安全区橄榄区入路切除是较为合适的手术入路,于是,在术中MEP、SEP和舌下肌电图(hypoglossal EMG)的监测下,手术正式开始。
经过数小时的奋战,巴教授成功全切病变,切口仅毫米大小,病变周围的颅神经和血管正常完好,没有任何损伤,手术顺利完成。术后立即拔管,乙女士没有出现新的神经功能缺损。
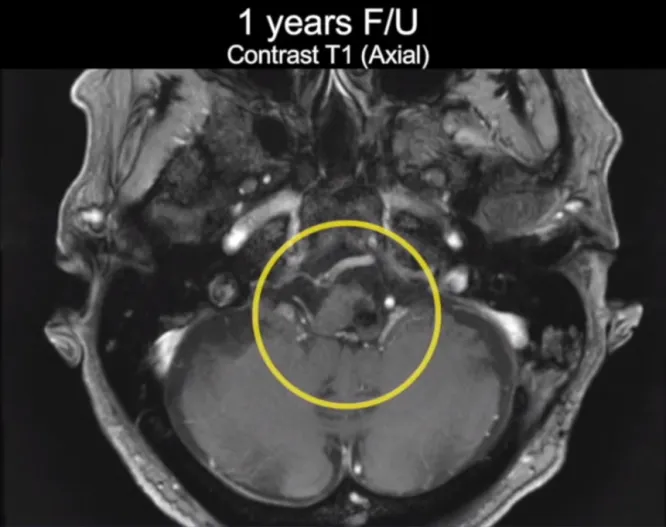
术后核磁可以确认已完全切除病变。术后3年,乙女士无新的神经功能缺损或复发。改良Rankin评分由术前的中度残疾,需部分帮助转变为完全无症状,与正常人无异。
延髓海绵状血管瘤的手术策略必须根据每个脑海绵状血管瘤的特点进行调整,考虑到它的位置和与重要的皮质下结构和纤维束的关系,以及海绵状血管瘤与软脑膜或室管膜表面的关系,巴特朗菲教授提出脑干海绵状血管瘤手术治疗原则为尽可能全切除病变以及尽可能地保护正常脑干组织。
延髓安全区
手术操作要点
根据延髓横断面,可以看到有3个手术安全操作区:前外侧沟,橄榄区及延髓后外侧沟。其中,延髓前外侧观,是进入橄榄区和前外侧沟的区域,紧位于舌下神经根下方;后面观则可看到后正中沟和后外侧沟手术安全操作区。
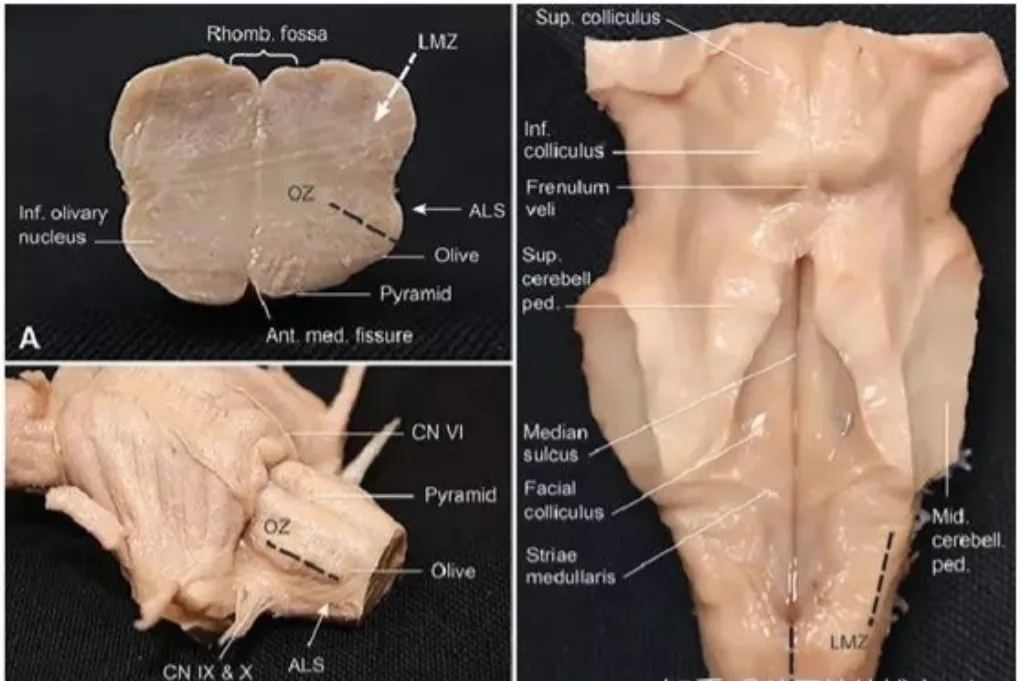
巴教授根据自身数十年的脑海绵状血管瘤经验指出,手术需根据不同的手术部位选择不同的手术入路及手术安全区域;没有绝对的手术安全区域,术中电生理检测和术中导航等十分重要;此外,手术不要超越第十二对颅神经进行操作。
INC国际脑血管专家
巴特朗菲教授
INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)教育与技术委员会前主席巴特朗菲教授,作为德国汉诺威国际神经外科研究院血管神经外科主任,擅长大脑半球病变、脑干病变、脑血管疾病、脑内深层区胶质瘤、颅颈交界处的病变等的肿瘤切除术、神经吻合术以及各种椎管内肿瘤等。
同时,巴特朗菲教授收到过来自欧洲、中东、北非以及日本、中国、韩国、新西兰、南非和智利的40个国家的学术邀请,应邀出席了400多场世界各地的学术会议或在神经外科大会作为特邀发言人,对世界神经外科学科做出重大贡献,特别是颅底外科和显微外科血管病变的脑和脊髓治疗。
案例来源:Helmut Bertalanffy.Microsurgical resection ofmedullary cavernoma via the olivary zone by the retrosigmoid supracondylarapproach.Neurosurg Focus Video.2019