Cavernous sinus meningioma (CSM) with orbital involvement presents a unique challenge to modern-day neurosurgeons. In the modern era of preventive medicine with enhanced screening tools, physicians encounter CSM more frequently. An indolent natural history, late clinical presentation, close proximity to vital neurovascular structures, poor tumor-to-normal tissue interface, and high risk of iatrogenic morbidity and mortality with aggressive resection add to the complexity of decision-making and optimal management of these lesions. The clinical dilemma of deciding whether to observe or intervene first for asymptomatic lesions remains an enigma in current practice. The concepts of management for CSM with orbital involvement have gradually evolved from radical resection to a more conservative surgical approach with maximal safe resection, with the specific goals of preserving function and reducing proptosis. This change in surgical attitude has enabled better long-term functional outcomes with conservative approaches as compared with functionally disabled outcomes resulting from the pursuit of anatomical cure from disease with radical resection. The advent of stereotactic radiosurgery as an adjunct tool to treat residual CSM has greatly shaped our resection principles and planning. Interdisciplinary collaboration for multimodality management is key to successful management of these difficult to treat lesions and tailor management as per individual's requirement.

海绵窦脑膜瘤(CSM)伴眼眶受累对现代神经外科医生提出了一个独特的挑战。在现代预防医学与加强筛查工具的时代,医生更频繁地遇到CSM。惰性的自然病史、迟发的临床表现、与重要的神经血管结构接近、肿瘤与正常组织的界面差、侵袭性切除术的高医源性发病率和死亡率增加了这些病变的决策和最佳处理的复杂性。在目前的实践中,决定是否首先观察或干预无症状病变的临床难题仍然是一个谜。眼眶受累脊髓型颈椎病的治疗理念已从根治性切除逐渐演变为更保守、顺利切除的手术方式,其具体目标是保留功能和减少眼球突出。这种手术态度的改变使得保守治疗的长期功能结果优于根治性切除术后的功能性残疾。立体定向放射外科作为一种辅助手段来治疗残留的脊髓间质瘤,较大地改变了我们的切除原则和计划。多模式管理的跨学科合作是成功管理这些难以治疗的病变和根据个人需求量身定制管理的关键。
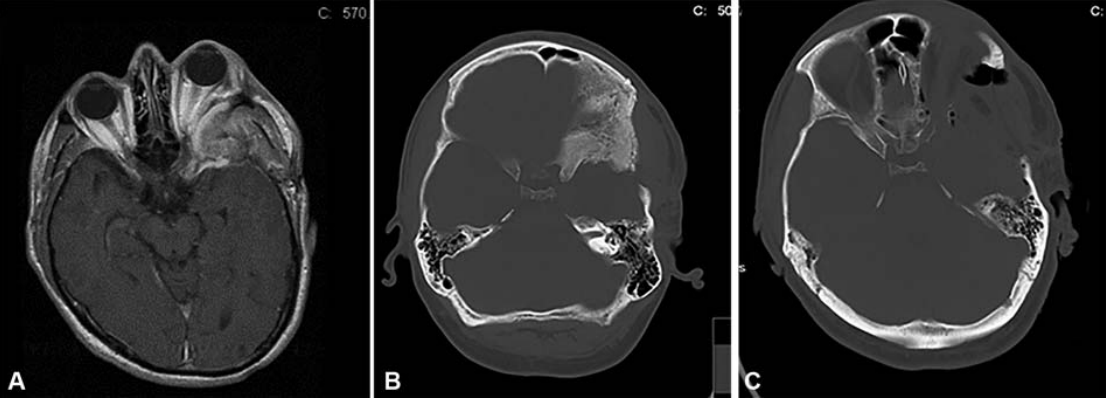
海绵窦脑膜瘤(CSM)是较常见的原发性海绵窦病变。位于CS的肿瘤占全部颅内肿瘤的1%,其中41%为CSM。这些病变较常见于三四十岁的女性。CSM通常累及超出CS本身的蝶眶区域,可能导致视力下降和眼球突出,由于直接压迫或骨质增生的继发影响。CS被描述为一个解剖上的宝石盒,隐藏在中颅窝的颞叶下,从眶上裂(SOF)的前上方延伸到后下方的Meckel洞穴。我们目前对复杂的CS外科解剖结构的理解以及对CS的新颅底方法的开发,都源于神经外科视觉学家的提出性工作,如帕金森、拉姆齐、塔普塔斯、哈库巴、多伦克、乌曼斯基和卡瓦塞。CSM的治疗方案包括单纯的观察、放射线和手术或上述几种方法的组合,取决于患者的年龄、一般情况、症状学和肿瘤大小。本专题综述讨论了眼眶受累的CSM的自然病史、治疗算法、适应症和治疗目标以及手术方法,特别强调多模式管理和跨学科协作。
适应症和治疗目标
患者的年龄和一般情况以及肿瘤的尺寸、精确的解剖位置和症状学支配着CSM的治疗算法。我们已经提供了一个工作算法,以优化为CSM患者定制个体化治疗的决策过程。需要向患者详细解释每种治疗策略的相对利弊,以便根据患者的期望和现实的治疗结果做出明智的决定。大体上,CSM患者可分为无症状且偶然诊断的患者和有症状的患者。无症状的患者如果是老年人,有多种合并症,肿瘤相当小,局限于CS,并且没有证据表明全身性疾病有继发性CS受累,则可以通过放射学监测进行保守治疗。这些患者治疗的关键因素是密切随访以评估肿瘤生长速度和早期识别归因于肿瘤的新发症状,这可能需要干预。这些病变可能需要立体定向放射外科(SRS)或分次立体定向放疗(FSRT)来控制肿瘤生长、症状和肿瘤进展。鉴于这些患者的预期寿命相对较短,/根治性切除术通常不适用。然而,对于怀疑有其他病理或高等级脑膜瘤的患者,可能需要进行微创经腔镜活检,以优化辅助治疗。另一方面,对于有症状的健康、年轻的患者,如果有较大的CSM超出CS范围,除了确定肿瘤的组织学和等级外,还需要进行手术活检/部分减压,以优化肿瘤控制和症状进展。前期的SRS/FSRT可能会被保留给选定的患者,尽管在一些患者中,RT之后会有更多侵袭性肿瘤行为的相关风险。在选定的一组患者中,尽管进行了一线治疗,但肿瘤进展迅速,可能需要更激进的手术方法。一般来说,有症状的CSM眼眶受累患者的治疗目标是缓解症状,而不是解剖学上的治愈。在大多数病例中,任何腔外肿瘤部分的手术减压都适用于缓解颅神经压迫或机械性突起所引起的症状(见下文)。在一项对50名患者的长期研究中,这导致眼球运动功能优于原发性放射治疗。然而,对于有症状的小颅内CSM患者,不论年龄组,都可以进行手术,并辅助SRS/FSRT或原发性SRS/FSRT。另外,如果怀疑有恶性肿瘤或高等级脑膜瘤,可以进行微创的经腔镜活检(经眶侧切开术),然后进行适当的辅助治疗或更完全的切除。与此相反,对于有症状的患者,如有大的CSM并累及眼眶,前期的SRS/FSRT仅限于有多种合并症的老年患者,因为他们的预期寿命有限。这类患者中的大多数将需要较大限度的顺利切除,并进行或不进行辅助性SRS/FSRT以达到最佳的肿瘤控制和症状缓解。根治性手术方法与海绵窦切除术(CSE)仅限于复发性低级别(WHO I)CSM的患者,是已经出现同侧完全性视力下降和完全性眼压的患者。对于每一位患者,需要根据个人的需求进行针对性的治疗,功能保存优先于疾病的解剖治愈。
神经病理学家的贡献包括疾病的精确诊断和分期,这对于根据患者的肿瘤生物学特性调整治疗的性至关重要。放射治疗(SRS/FSRT)和化疗/分子靶向治疗等形式的辅助治疗,可能是高等级肿瘤所需要的,需要分别与放射科和肿瘤内科医生密切配合。最后但并非较不重要的是,主治医生是确保CSM早期诊断和及时咨询到专科医生进行进一步治疗的重要。
原文链接: https://www.sci-hub.se/10.1055/s-0040-1715471




