
简要病史及分析:
54岁男性,患者因左侧岩斜区的大型脑膜瘤而出现了一系列症状,包括持续的头痛、吞咽困难以及三叉神经痛,以下是对他的症状原因的解释:
1.头痛:由于肿瘤的体积较大,可能导致颅内压力增加,刺激神经,造成持续性的头痛。
2.吞咽困难:岩斜区位于脑干附近,控制吞咽功能的神经(如迷走神经、舌咽神经)可能受到肿瘤的直接压迫或牵拉,影响了吞咽功能。
3.三叉神经痛:三叉神经负责面部的感觉,而岩斜区的肿瘤可能压迫了三叉神经的分支,引发面部剧烈的疼痛。这种疼痛往往是突然的、剧烈的、类似电击般的,符合三叉神经痛的特征。
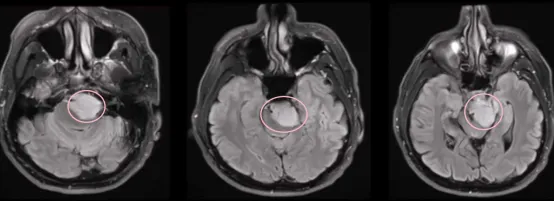
针对这种情况,患者MR检查明确巨大岩斜区脑膜瘤,手术治疗难度大:
1.位置“深藏不露”,岩斜区这个神秘的地带,藏身于我们头骨的深处,就在颞骨岩部和枕骨斜坡的交汇处,从岩骨尖一直延伸到颈静脉孔。
2.不可得罪的“VIP”邻居:它外侧挨着第Ⅴ、Ⅶ和Ⅷ脑神经,内侧则朝着斜坡的中线,顶上是鞍背,底下是颈静脉孔水平线,下面还紧邻着枕骨大孔区。这个区域深不可测,周围都是些身体里的“VIP”结构。想要彻底切除肿瘤?难度系数五颗星!而且术后可能会有点小麻烦,致残风险,一直是神经外科医生们头疼的治疗难题。
接手治疗这一复杂颅内肿瘤的是INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员、世界神经外科联合会(WFNS)颅底手术委员会前主席Sebastien Froelich教授(福教授)。福教授采用了联合岩骨入路的方法,成功地对肿瘤进行了手术切除。
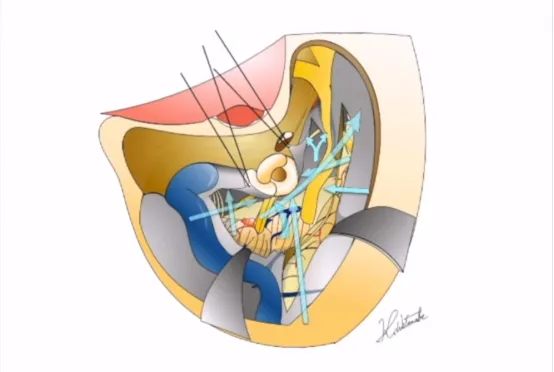
Labbé静脉呈现出规则的解剖形态,术前CT扫描有助于评估骨骼解剖,包括肿瘤的钙化、岩尖的气化以及乙状窦后空间。同样重要的是评估中颅窝底在膝状神经节上方可能存在的裂开,以及在颈动脉管水平可能存在的裂开,以减少在手术入路过程中对这些结构的损伤风险。此外,福教授还评估了颈静脉球的高度与内听道的关系。
术前血管造影可以评估肿瘤的血供。这个序列显示了来自咽升动脉的血供,以及来自颈内动脉的硬脑膜支,由下外侧干和脑膜垂体干表示。通过在咽升动脉处放置线圈进行栓塞,手术前一天进行,可以显著减少术中出血。
INC福教授手术

必需设备:监测脑神经、体感诱发电位和运动诱发电位。使用神经导航来定位横窦-乙状窦交界处。

患者取仰卧位,肩部抬高,头部固定在三钉头架中,并向对侧旋转70°至80°,头顶略微向下倾斜。
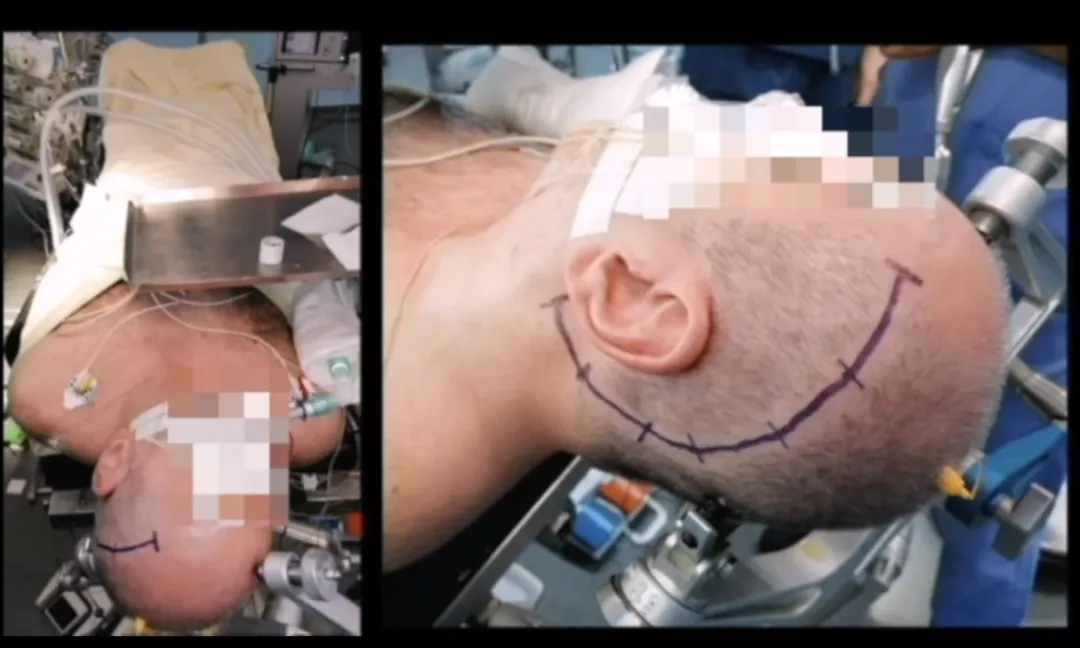
从前额区域开始呈C形切口,绕过耳朵后面并在乳突尖端下方结束,做一个C形皮肤切口,环绕颞肌的大致位置。
颞肌筋膜间解剖。
第一个手术步骤是进行颞肌的筋膜间解剖,以释放皮瓣。一旦找到脂肪垫,进行筋膜间解剖,然后将颞肌沿骨膜下逆向抬起。
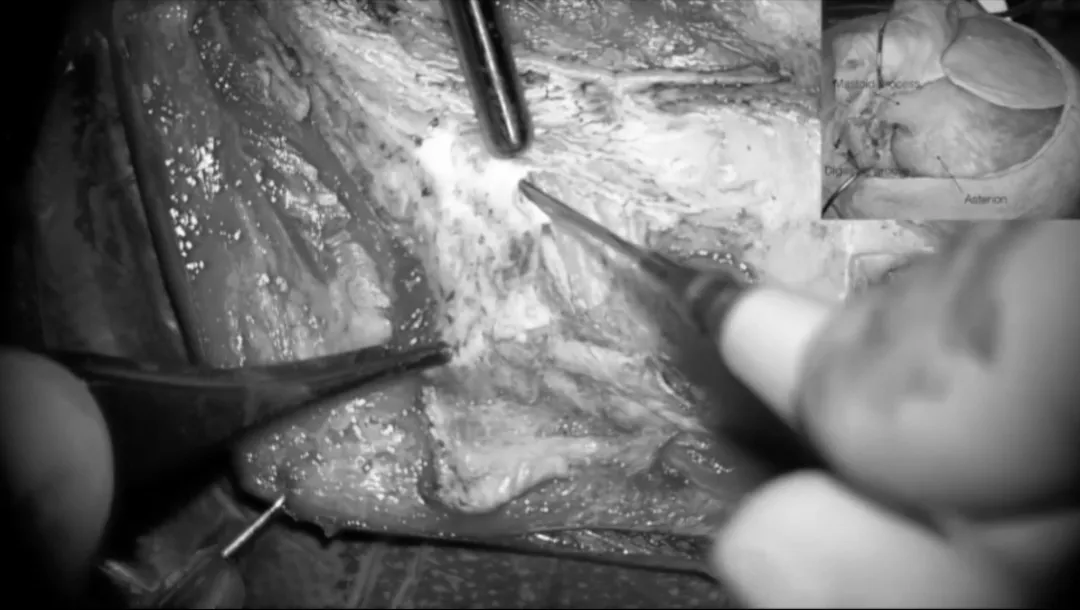
颈后肌群游离。
使用单极电凝器将胸锁乳突肌从上项线游离。舌骨肌也被游离。在此程序结束时,这些肌肉被向下牵拉。逐渐找到外耳道的后缘,以及颧骨的根部。
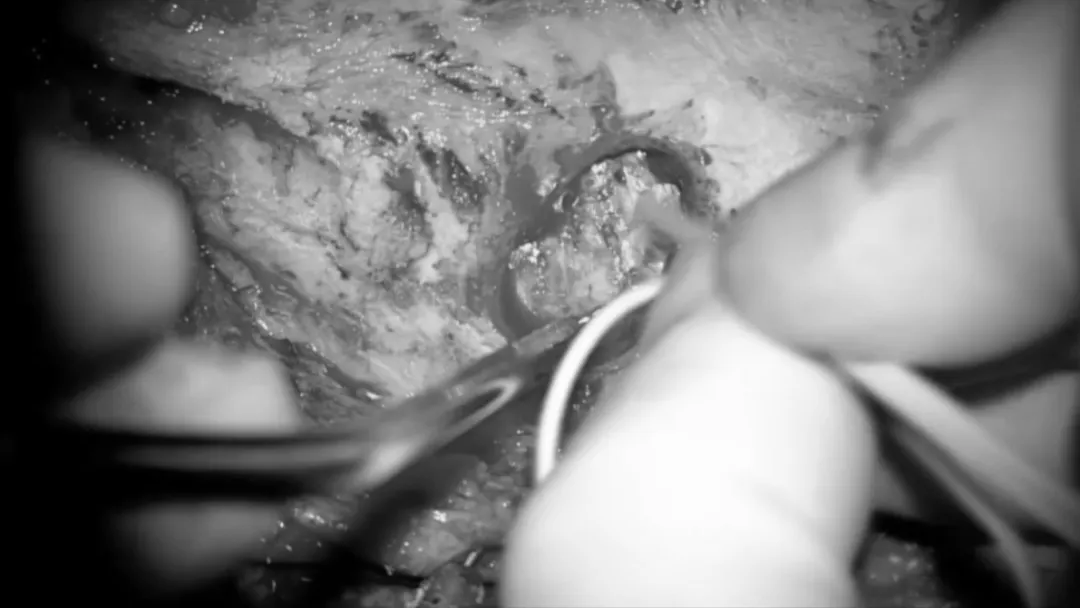
颅骨切开术。
在横窦-乙状窦交界处进行钻孔,通过术中多普勒确认窦的位置。在颞骨水平前方再进行一个钻孔,然后进行一片式颞部和retrosigmoid颅骨切开术。
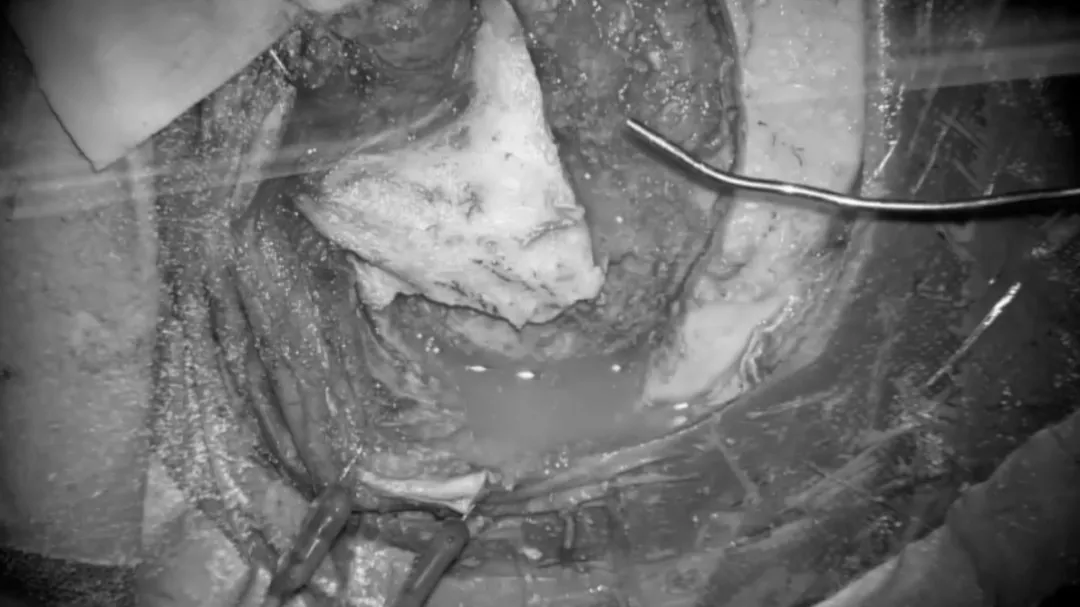
美容性乳突切除术。
使用不带踏板的颅骨锯和骨刀,逐渐完成美容性乳突切除术。
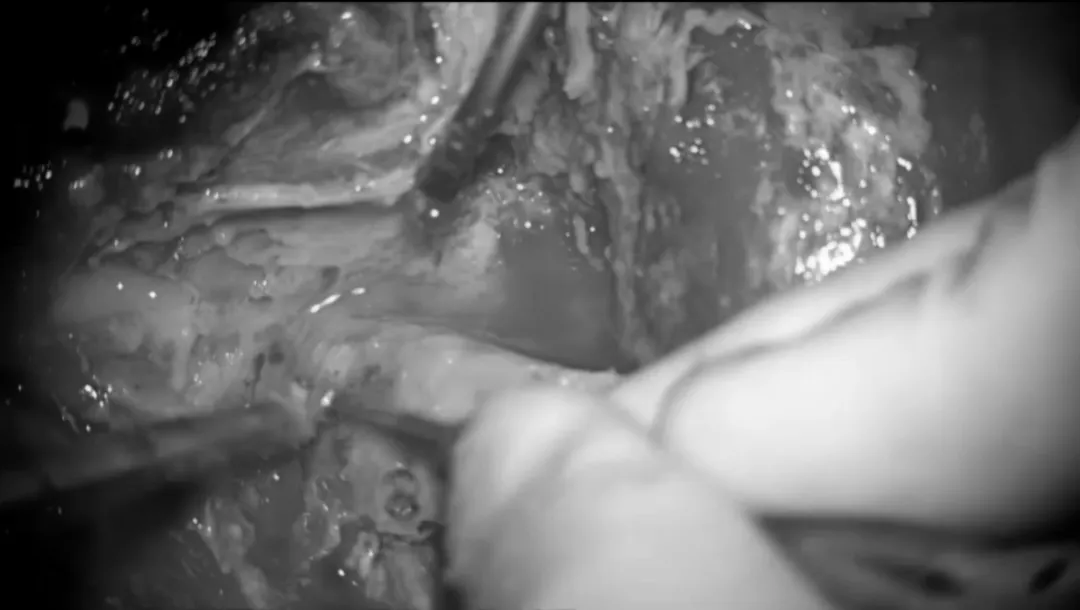
后岩骨切除术。
使用切割和金刚石磨头,进行乳突切除术,逐渐识别出窦硬膜角和迷路阻塞。使用金刚石磨头和咬骨钳对乙状窦进行骨骼化。
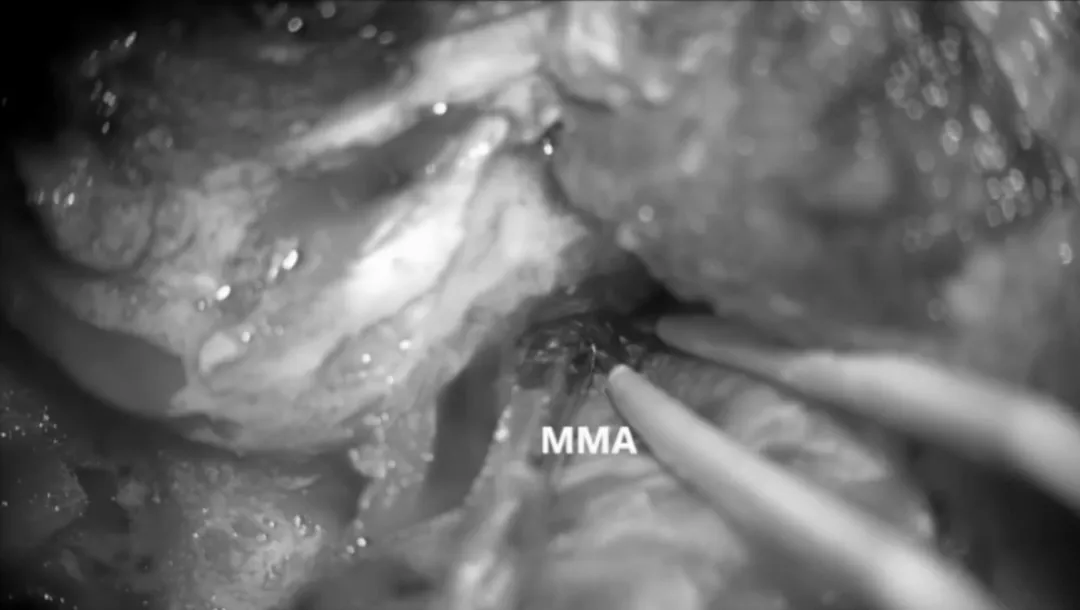
前岩骨切除术。
中颅窝被平整化,然后我们逐渐识别出棘孔。中脑膜动脉被凝固并切断。对硬脑膜进行剥离,逐渐识别出三叉神经半月节(GSPN)、第三叉神经(V3)、弓状隆起和岩嵴,这些是Kawase菱形区的边界。
在脑组织紧张的情况下,打开retrosigmoid区的硬脑膜,以访问颅底神经池并释放脑脊液(CSF)。Kawase菱形区的钻孔应从最安全的区域开始,即靠近V3的位置,在那里创建一个孔洞。然后这个空腔在持续冲洗的情况下,向后和后外侧方向逐渐扩大,直到暴露出后颅窝的硬脑膜。随后,前岩骨切除术向下和向后延伸,直至达到围绕耳蜗和上半规管的皮质象牙骨。
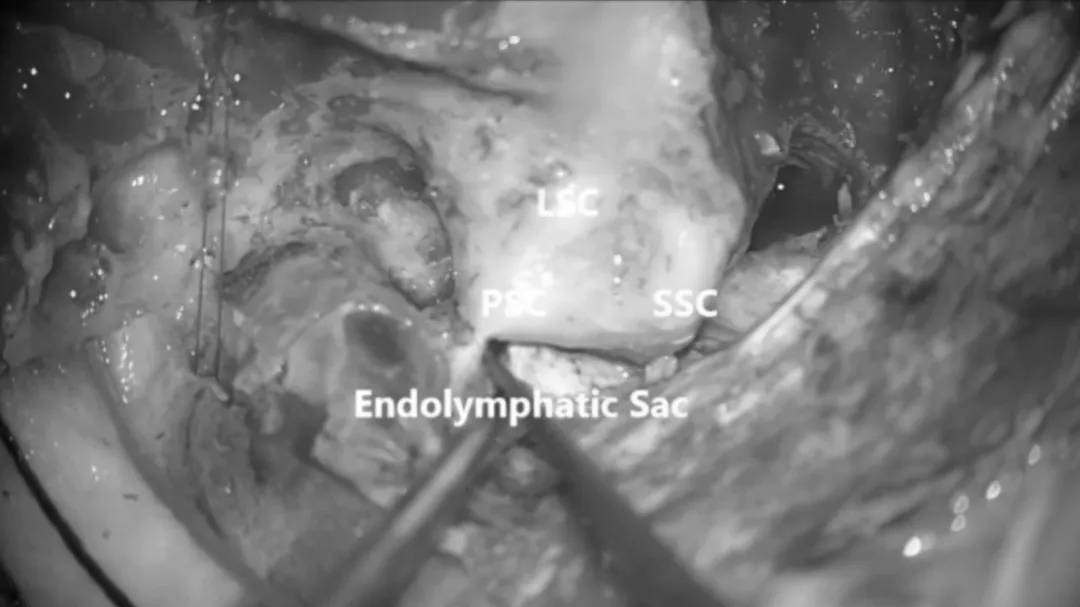
颞部硬脑膜切开。
在更外侧和后方的位置做另一个切口,以识别Labb静脉并避免其损伤。随后,使用硬脑膜来牵拉窦。使用术中多普勒验证可能存在的tentorial静脉通道的通畅性。
颞下入路硬脑膜以半圆形方式逐渐打开,从前方低于三叉神经半月节(SPS)的位置开始。

幕状韧带切除从向自由边缘的后方切割开始。然后从三叉神经孔水平前方开始进行分离。硬脑膜非常厚并且被肿瘤浸润。接着,用Kerrison咬骨钳以分块切除、移除被肿瘤浸润的幕状韧带部分,大范围暴露上方肿瘤部分。然后也暴露三叉神经孔外侧和Meckel囊的硬脑膜,暴露第三叉神经(V3)。
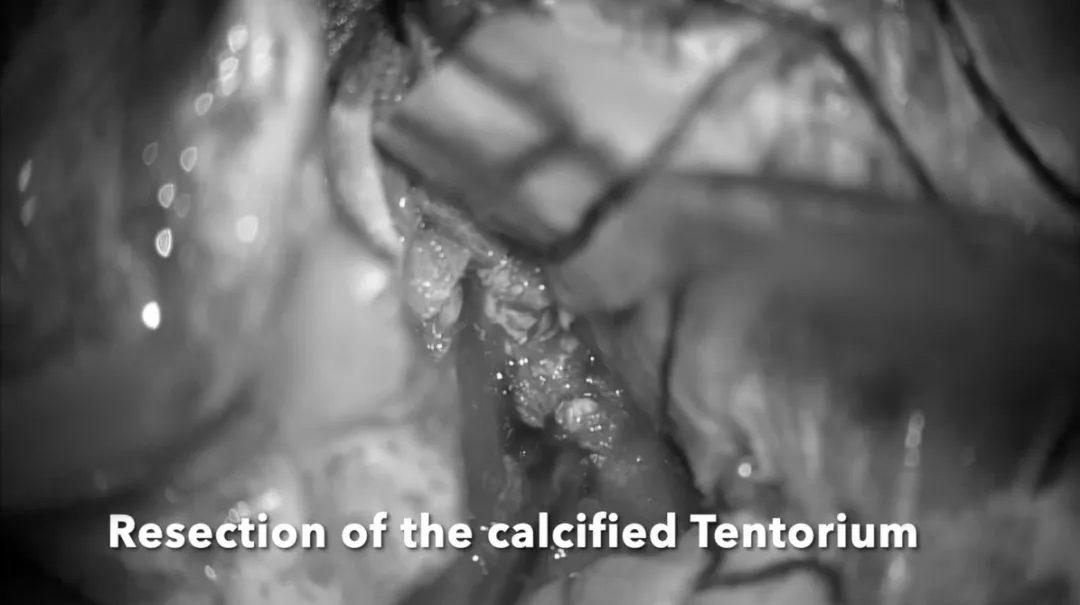
从肿瘤中分离、游离颅神经。使用显微镊来保留神经血管结构周围的蛛网膜平面。滑车神经在幕状韧带下方可见,使用CUSA刀进行逐步轻柔的肿瘤减压,这个操作对于保护位于这一重要区域的基底动脉穿支是非常重要的。
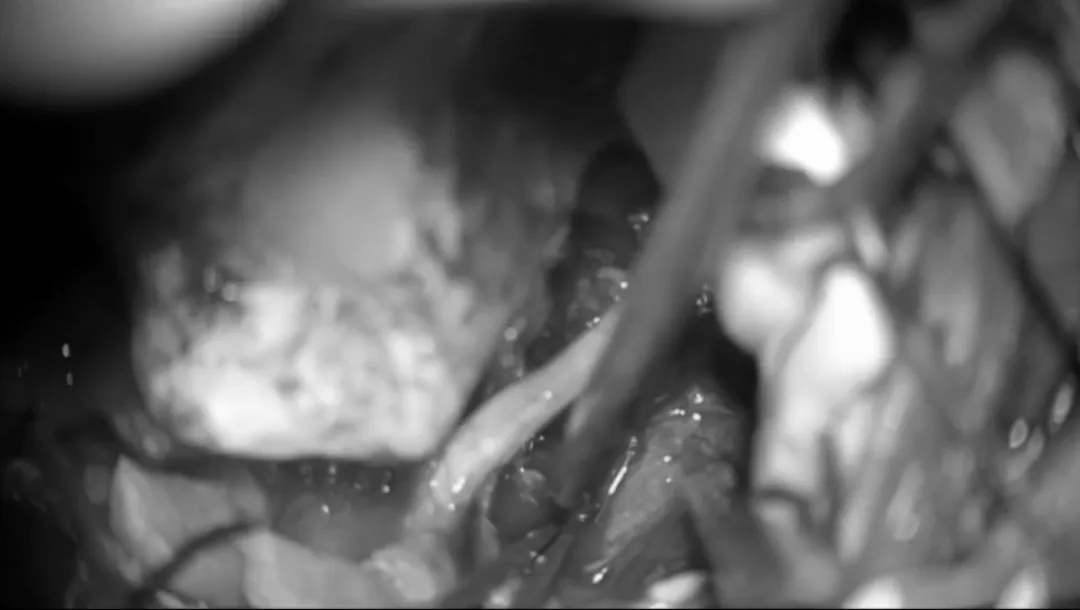
从病变中游离动脉穿支,在识别基底动脉后,使用低负压吸引器和显微剪逐渐移动肿瘤,将肿瘤从这些血管中分离揭牌。这种精细的操作是在高倍放大的显微镜下进行的,以便安全地分离蛛网膜和切断肿瘤的基底动脉及其穿支。
肿瘤的背侧表面也使用相同的技术进行解剖、分离。在脑干水肿和肿瘤紧密粘连于脑干的情况下,部分肿瘤残端需考虑保留,以避免损伤这些穿支。

第三对颅神经的识别。逐渐地,动眼神经被识别并从肿瘤中分离,同时沿着Dorello’s管方向分离解剖及保护外展神经。

关颅缝合。然后使用5-0的硬脑膜缝线将颞部硬脑膜缝合封闭。接着使用薄层骨蜡来封闭中耳。将骨膜覆盖在鼓室盖上并用一些胶水固定。在术腔内放置足够的腹部脂肪组织,以填充联合岩骨入路残腔,使用纤维蛋白胶来固定脂肪。为了获得满意的硬脑膜闭合,在颞部和颞下入路的硬脑膜上进行连续的缝合。将乳突皮质骨和骨瓣放回原位并固定。

手术要点总结:颞肌界面解剖、颞顶枕L形颅骨切开术、后岩切除术、前岩切除术、硬脑膜切口和天幕分离、肿瘤暴露
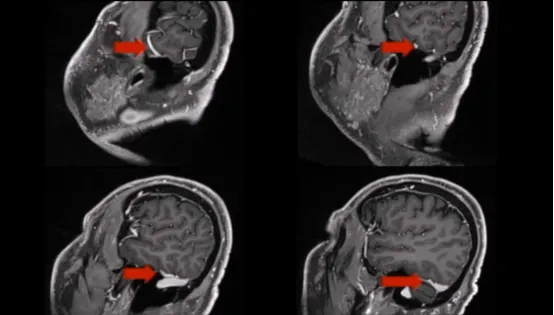
术后效果
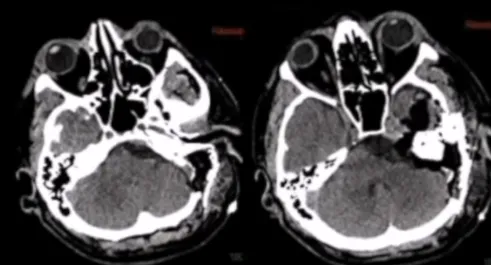
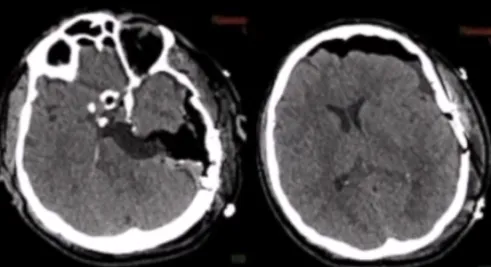
术后CT未显示任何术后并发症,术后MRI显示脑膜瘤几乎完全切除。
术后临床情况
在术后过程中,患者出现了部分第滑车神经麻痹,向下看时伴有轻微复视,但在3个月后完全恢复,以及由于中耳炎引起的轻微听力下降,在6个月后完全解决,在随后的复查中稳定无复发。
早在2019年,福教授就曾发布论文《How I do it:combined petrosectomy》,创新了联合岩骨切除术。联合岩骨切除术和横窦-乙状窦后移位,能够在减少对大脑的牵拉损伤的同时,在较短的距离下广泛暴露大型岩斜坡病变,并提供多个操作角度,为腹侧脑干、中上部斜坡等提供宽广的手术空间。

近几年,福教授作为INC国际神经外科医生集团旗下世界神经外科顾问团(WANG)成员,多次来到中国进行学术交流,曾就颅底解剖学、神经内镜在颅底手术中的应用进展、颅颈交界区肿瘤的手术方法等论题开展重要讲座,供医学学者共同研究学习。此外,他在中国所进行的示范教学手术,也为国内疑难神经外科疾病患者提供了国际化的治疗新选择。
Sebastien Froelich教授(福教授)

世界神经外科联合会(WFNS)颅底手术委员会前主席
法国巴黎Lariboisiere大学医院神经外科教授兼主席(2013年至今)
巴黎狄德罗大学医学院神经外科教授(2011年至今)
斯特拉斯堡大学医学院神经外科教授(2008年-2011年)
欧洲颅底学会执行委员会成员
法国斯特拉斯堡IRCAD Neuro-ENT-Skull基础课程主任
台湾IRCAD神经-ENT-Skull基础课程主任




