“每次快该复查了都开始焦虑,感觉时间过得这么快,三个月一下子就过去了,不想去复查,怕万一不好怎么办,往后一直拖延……”
“每年都都定期去医院复查,这一情况已经持续了4年了,肿瘤也没有发现太大的变化,还有在继续复查下去的必要吗?”
“现在我们这又出现了疫情,去医院复查不方便,怎么办?可以再等等吗?”
“复查拖延症”可能很多脑瘤患者都会存在这样的情况,许多良性脑瘤都是偶然发现的,此时患者往往没有症状。一部分患者惧怕手术,一直观望,几年内也没什么不适表现。有些患者由于肿瘤知识的缺乏,可能不太了解复查的意义,甚至在随访了几年后就放松了警惕,复查间隔越来越随意,甚至逐渐沦为症状为依据的随访,也就是没有症状就一直不去医院做复查。有些患者甚至存在这样的侥幸心理,不去复查,肿瘤就不会恶化。等到若干年后有了症状过后去医院复查,此时肿瘤可能已经长大或者恶性进展了,变成了恶性肿瘤。恶性肿瘤的预后就比较差了,后悔莫及。每一个患者在治疗期间都要经历这么一年、几年、甚至几十年的时间,这期间随访复查的重要性不可忽视!
查出胶质瘤未及时复查治疗,再次复查时截然不同!
先问大家一个问题:从11cm³的良性胶质瘤,到21cm³的恶性胶质瘤,可能需要多久?
不着急回答,我们先看这样一个案例,比较遗憾:
这是一位40多岁女性,偶然诊断出低级别胶质瘤,医生建议保守治疗,此时肿瘤仅3cm³。
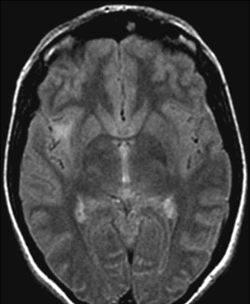
图1:2008年5月轴向FLAIR磁共振图像显示,右侧岛叶低级别胶质瘤,肿瘤体积为3cm³
然而,肿瘤一直不断增长,6年后,肿瘤以肉眼可见的速度进一步增大,很麻烦了,已经11cm³……
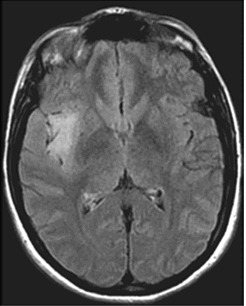
图2:2013年11月轴向FLAIR MR图像显示,肿瘤生长缓慢但客观可见。体积为11cm³。
更让人想不到的是这个肿瘤从11cm³发展到21cm³,仅仅用了一个月!很遗憾,肿瘤不仅长大,术后的病理显示甚至已经恶化成四级胶母。
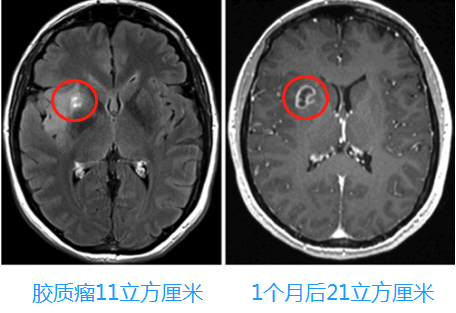
图3:术前即刻轴向FLAIR(左)和2014年4月轴向增强T1加权(右)磁共振图像显示肿瘤体积迅速增大(21cm³),在豆状核的前外侧部分突然出现“环状”对比增强(恶化的可能)。
这个看似无害的低级别胶质瘤利用这6年多的的时间偷偷长大了,变成了21cm³的中位生存期仅14个月的胶质母细胞瘤……
该则案例来源于国际神经外科期刊JNS真实案例,原本预后最佳的低级别胶质瘤,错过了最佳手术时期,最终竟恶化成级别较高的胶母,患者后悔不已。INC接触过很多这样因为良性脑瘤没症状或症状轻而一再拖延,放松了警惕,或是疏忽,或是巧合,断了几次复查和治疗,最后导致肿瘤增长或恶化后悔不及的患者,让人不禁扼腕叹息!

INC德国巴特朗菲教授对一位22岁患者的评估截图:初诊为胶质瘤二级,但因为家人对疾病的不了解,没有及时随访错过了最佳手术时机,半年间,肿瘤体积迅速增大并且恶化成高级别,增大的肿瘤严重压迫正常脑组织,生命受到威胁。
等待甚至不复查,良性肿瘤就会消失吗?
这一个个的案例说明了,等的结果是什么?不是肿瘤自动消失,而是变本加厉(比如很快增长甚至恶化),对人体的伤害性更大,治疗之路也势必更加周折。所以,没症状≠没危险,症状轻≠不用手术,一旦确诊脑瘤,大家还是需要认真对待!随访复查也不是走形式,而是整体治疗的重要部分。做好随访,及时复诊,发现肿瘤进展和复发,对脑瘤患者来说意义。
什么是随访?脑瘤患者为什么要科学随访?
随访简单来说就是对脑瘤的定期复查。定期随访复查的目的是监测肿瘤的生长情况,并据此决定是继续观察还是要及时干预。上述两位患者在发现脑瘤以后明显没有正确随访,否则手术干预,肿瘤也不会生长到现在这么大。
由于疾病进展往往不受控制,脑瘤的复查是必不可少的。及时地、仔细地、定期地检查有可能早期发现进展和恶化,以便及早采取措施处理,进一步延长生存期。有些脑瘤即使是采取了合理、合适的治疗手段,也难免会出现“漏网之鱼”。即使等到治疗结束,遗漏的肿瘤细胞也可能会“卷土重来”,造成复发。另外,复查还可以评估治疗中出现的副作用,及时对症治疗,提高脑瘤患者的生存质量。
四大类主要脑瘤的随访制度
1、胶质瘤复查及观察随访
术前:对于体检发现的无症状低级别胶质瘤患者不愿意手术,如何随访?美国国家综合癌症协会(NCCN)及临床共识建议在低级别胶质瘤确诊后最初的5年里,应该每3~6个月随访一次MRI,继而每年做一次MRI,随访期间如有发现新的不适或者原有症状加重,及时医院复查。
术后:胶质瘤患者一般手术术后48小时内需要复查头颅CT,了解有无术腔内出血或者有没有缺血水肿的情况;72小时内复查头颅增强MRI,了解肿瘤的切除情况、排除脑组织损伤情况等;根据胶质瘤不同分级、不同症状,术后每6-24个月复查头颅MRI,随访术后肿瘤情况,高级别胶质瘤复查应该适当缩短复查时间。如有新症状出现或原有症状明显加重,或病情出现明显变化,也需及时复查MRI。
最佳手术时机:一般情况下患有胶质瘤病人一经发现尽早手术,推迟手术时,肿瘤会累及更多重要结构,增加手术难度和并发症的可能。肿瘤较大或有广泛的神经系统症状者,通常需要立即手术切除肿瘤。肿瘤较小以及症状轻微的病人,究竟是立即切除还是延迟手术,仍存在争议。很多研究者倾向于在确诊为低级别胶质瘤后,做顺利范围内的较大切除能够提高患者的生存期。
2、脑膜瘤复查及观察随访
通过结合患者年龄、表现状态、并存疾病和MRI特征(脑膜瘤高信号、瘤周水肿、接近神经血管结构、大小)的数据,将患者分为低、中、的生长和进展,可以制定个体化监测策略。Moreau等人2020年研发出有助于脑膜瘤诊断和预后的方法和实用应用程序。目前,根据共识,对于疑似脑膜瘤或WHO 1级脑膜瘤,建议前5年每年进行MRI扫描。
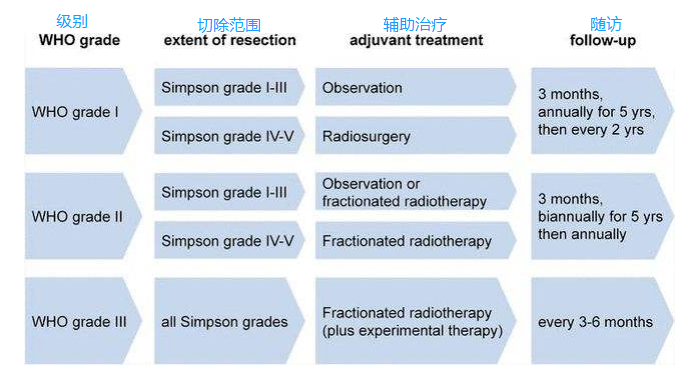
图:脑膜瘤分级、手术切除程度、辅助治疗及随访策略(见最后一列)
最佳手术时机:只要肿瘤占位压迫脑组织引起症状,能手术就需要尽早做手术,特别是那些生长速度较快、有明显症状的脑膜瘤,越早做手术越好。比如,发现脑膜瘤,半年后一开始复查时,发现肿瘤有明显增大,就应该及早手术。如果说一开始复查时没什么变化,二、三次复查时,发现肿瘤明显增大了,有症状情况下,要尽早手术。
3、脑干海绵状血管瘤复查及观察随访
由于出血性海绵状血管瘤在最初的影像学检查中可能缺乏典型的表现,有时会被误认为转移瘤或其他疾病,我们建议在最初出血后3个月内复查MRI检查,以确认病变的典型演变。
一旦海绵状血管瘤的诊断得到确认,就没有必要使用增强对比剂,因为任何相关的发育性静脉异常都不太可能发生改变。然而,如果要评估其他疾病,可以考虑进行增强核磁。
最佳手术时机:当患者出现明显的症状或者活动性出血(即使只有一次)的情况下,要想根治海绵状血管瘤引起的反复出血手术治疗是患者的选择。否则脑袋中的那个“不定时炸弹”随时可能爆发——可怕的脑干出血谁也不知道哪一天会比明天先来到,等那时候为时已晚。
4、听神经瘤复查及观察随访
没有临床症状和/或肿瘤<3cm,可以考虑随访观察,如果肿瘤增大、出现症状则需考虑手术。如果肿瘤≥3cm,伴或不伴有脑干压迫、脑积水、三叉神经痛,都应优选手术切除。任何治疗后都应进行定期脑MR复查和门诊随访,根据病情6-24月进行复查及门诊随访。复查随访频率根据具体肿瘤病理良恶性、切除程度、肿瘤生长速度、是否新发或加重症状而进行综合决策。
最佳手术时机:当患者临床症状明显,肿瘤较大或生长迅速时,优选在成熟的手术医师尽快手术切除,只有手术才能及时制止肿瘤占位引起的神经功能缺损,并争取颅神经功能的恢复。一次手术对效果至关重要,听神经瘤患者只要条件许可都建议优选手术切除。
INC国际神经外科医生集团提醒:
随访观察的脑膜瘤患者要做好随访工作,定时复查,监测肿瘤情况!时间就是生命,一再地“等”可能要付出的代价是惨痛而更加较大的!脑瘤治疗是一个在有限时间内争取较大生机的过程,未免发生各种难以挽回的严重后果,请患者家庭应对科学治疗及早手术。应对以上包括胶质瘤、脑膜瘤、听神经瘤、脑干海绵状血管瘤等在内的脑肿瘤,患者应尽早在保留神经功能和生活能力的前提下尽量高切除率地切除,是治疗一步也是较重要,甚至决定性的一步,严重关系到总体预后。否则如果病情发展到中晚期,有限的治疗时机都可能被白白浪费!




