传统听神经瘤手术主要是以切除肿瘤,提高患者生存率为准则,但有时可能是以牺牲听力和面神经功能为代价而进行的。随着技术的发展和相关手术设备突飞猛进的进步,听神经瘤手术的成功衡量标准已变成了“尽可能全切”、“不面瘫”、“保留听力”三要素并存。这些都对神经外科医生都提出了较大的挑战。
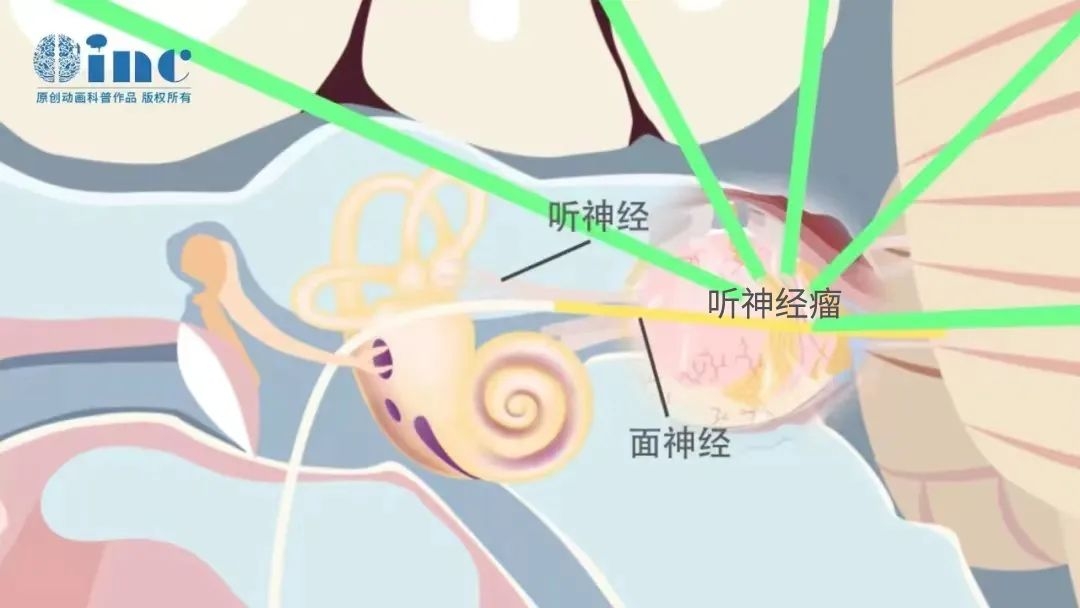
部分听神经瘤患者的面神经因受到肿瘤挤压、推挤,形态及位置发生改变,术前就会出现面瘫问题,而更多患者可能是由于术中伤及面神经而导致面瘫,且难以恢复。那么,我们应该如何更大水平避免术中造成的面神经损伤呢?作为患者应该如何做手术选择?

肿瘤切除采用“包膜下分离技术”,旨在切除肿瘤时保留包饶肿瘤的膜性结构,以利于面神经甚至耳蜗神经的保留。围绕这一技术理念,首先应在早期进行瘤内减压,减少肿瘤张力,便于包膜的剥离。磨除内听道后壁,或探查肿瘤内侧的脑干面,有助于早期辨认位置相对固定的面神经。在内听道口处,肿瘤常与周围结构粘连明显,可采用锐性与钝性相结合的分离方法。当肿瘤较外较与内听道底存在粘连时,可辅助应用神经内镜。术中应保持冲洗以实现术野的清晰,避免血块黏附于面神经而造成吸除时的损伤。双极电凝止血时应采用较低功率,如果双极电凝在术中被“泛用”止血,对面听神经造成热损伤,术后面瘫很难恢复。
自然间隙微创手术
巴教授善于用无热能、钝性工具比如显微镊、神经剥离弯钩等去钝性分离肿瘤薄膜及瘤外正常组织和神经结构;显微CUSA无牵拉的瘤内减压、切瘤,再慢慢把这包膜剥掉,尽量从脑组织的自然缝隙通道中,把瘤子从一众神经血管丛林中分、剥、切出来,并且很好得利用“半坐位手术体位”、“打水Irrigation”等操作,免去手术术野各种器械来回折腾操作避免热损伤、操作物理损伤等。“打水Irrigation”充分发挥了水和重力的物理原理,让水的重量产生恰到好处的力去分离组织、利用体位优势让术野积水积血自然流出等,尽量做到“不出血、不碰神经、不电凝肿瘤、不电凝血管神经”。
显微CUSA刀手术理念
很少医者能很好使用显微CUSA刀(超声刀)进行无损伤、无牵拉式的切除听神经瘤,这要求手术医师对其有较好的控制能力,不误伤神经血管。较高程度保留面神经、耳蜗神经,实现术后面神经功能正常、听力保留的较好手术结果。
“内听道磨除术及修补术”和“膜内肿瘤切除术”
A.内听道磨除术及修补术
术中充分磨开内听道,暴露面神经与肿瘤的关系,是肿瘤全切和最大水平保护面神经功能的基础。磨除程度以能全切除内听道内肿瘤为宜,不可过度磨除,避免损伤神经、颈静脉球等,增加手术风险。当内耳道内肿瘤较大需要磨开内耳道后壁时,磨除范围以显露肿瘤外较为限,不必磨至内耳道底。
B.膜内肿瘤切除术
由于听神经瘤为蛛网膜内位的结构,面神经、前庭蜗神经位于肿瘤与蛛网膜之间,因此为了保留面、前庭蜗神经的功能,需进行膜内切除,采用锐性的剪除面、前庭蜗神经的表面肿瘤。当肿瘤与脑干紧密粘连,常常间隔一层软脑膜蛛网膜,在切除嵌入脑干部分的肿瘤时,能在脑干表面保留一层蛛网膜结构,对于保护脑干表面的引流、供应血管及其功能重要。

术中面神经电生理监测的种类包括自由EMG和刺激EMG。记录电较均置于额肌、眼轮匝肌、口轮匝肌、颏肌等。术中机械性损伤通常会诱发自由EMG的变化,可通过即时反馈提醒术者操作已接近面神经或面神经已受到程度的损伤。刺激EMG一般使用单较或同心圆刺激电较,采用0.1ms或0.2ms波宽的方波脉冲刺激,速率为4~6次/s。对面神经定位或识别时,采用0.05mA作为初始刺激强度,逐次增加0.02mA,通常在0.05~1mA的刺激范围内可诱发EMG反应。对于颞骨内的面神经,合适刺激强度可用于预估覆盖面神经的骨质厚度,通常1mA的刺激强度对应1mm的骨质厚度。肿瘤切除术后应评估面神经刺激EMG,对术后远期的面神经功能预判有的价值。主要是观察刺激面神经近端(神经出脑干区)和远端(内听道底)诱发EMG反应的阈值和波幅。
听神经瘤术中应全程予以面神经电生理监测,其意义包括:
(1)对面神经的早期定位和准确识别。
(2)肿瘤分离过程中实时预警面神经损伤。
(3)肿瘤切除术后对面神经功能的评估及对术后面瘫的预判。
以下情况通常预示术后面神经功能良好:
(1)<0.05~1mA或0.1V的刺激强度在面神经近端能诱发出EMG反应。
(2)刺激面神经近端诱发的EMG波幅>1000μV。
(3)用同一强度刺激面神经近端所诱发的EMG波幅,术后较术前下降的幅度<50%。
(4)肿瘤切除术后分别刺激面神经近端和远端,其波幅比值>2/3。
不满足上述条件者,预示术后面神经功能可能受到程度的影响。若对刺激无反应,通常预示术后面神经功能较差。根据2018年美国神经外科医师协会的较新指南建议:神经电生理结果良好则提示远期面神经功能良好,结果不佳并不提示远期面神经功能不佳,不能将其用作早期行面神经重建的直接依据。

术中面神经断裂时,术中或术后尽早行面神经重建,重建的方法取决于以下神经残端的情况:
(1)面神经近端(脑干端)和远端(内听道端)均存在,且经修整后两者仍有足够长度进行无张力对接时,可行端-端吻合。
(2)面神经近端和远端都存在,经修整后两者之间存在较长的空隙,可取供体神经行桥接移植,常用的供体神经为耳大神经和腓肠神经。
(3)面神经近端缺失,无论远端情况如何,均需行神经替代移植,常用的术式包括面神经-舌下神经吻合、面神经-咬肌神经吻合及面神经-副神经吻合等。有条件的医疗单位联合替代移植,例如面神经-舌下神经吻合联合颈神经-舌下神经吻合等。
(4)面神经近端保留而颅内段远端缺失时,可经乳突显露面神经乳突段或出茎乳孔的颞骨外段,取供体神经后行桥接移植(经乙状窦后入路),也可在同一术腔与颞骨内的远端行桥接移植,或将面神经从骨性面神经管内游离并改道后尝试行直接端-端吻合(经迷路入路),也可采用神经替代移植技术进行修复。吻合的方法:在颅内可行8-0、9-0或10-0Prolene线180°对位缝合,也可用生物蛋白胶粘合;在颞骨内或颅外,则建议行神经束膜的显微缝合,吻合后建议用自体筋膜或人工鞘管包裹。
岛叶胶质瘤手术治疗总结
功能保留逐渐成为听神经瘤手术治疗的首要目标,而选择有成功手术经验的医生,采用术中全程监测可明确面听神经与肿瘤的相对位置,从而明确肿瘤切除的边界在哪里,可争取顺利、无损伤、尽可能地完全切除肿瘤。听神经瘤手术难度较大,开展听神经瘤手术的医疗机构或科室应达到相应资质和技术水平,并配备术中电生理监测、术中神经导航等必要设备。
在德国国际神经中心INI,更是将这一手术的“保听、保面”做到了好,十年前的统计就已经做到了:大概率以上患者肿瘤全切,五年复发率只有4%以下,面听神经解剖保留率全切,面神经的功能保留率在90%以上。术后面神经、听神经功能的保留和恢复,与术前损伤程度、病程发展时间、术后规范康复条件等有直接关系,每个患者的情况都会有些不同。




