松果体海绵状血管瘤怎么治?累及松果体区的海绵状血管瘤很少见。本研究报告了8例(表1),总体疾病相关死亡率为25%,手术死亡率为12%。在报告的病例中,有5例在活检或切除前接受了初步照射。本文报告了两例经组织学证实的松果体区腔静脉血管瘤的新病例,以及一例经保守治疗的放射性病例。

案例报告
病例1。患者为19岁女性,急性发作头痛、嗜睡、恶心、呕吐和复视。检查结果显示瞳孔不均,右瞳孔大于左瞳孔,出现帕里诺征。另一个科室进行了腰椎穿刺以排除脑膜炎。头部CT扫描显示高密度出血性病变,包括位于中脑后上区的小钙化灶。质量对导水管的影响相当大,幕上脑积水很容易出现。MRI扫描证实存在T1等信号和T2低信号的病变。这些特征被解释为急性血肿,其下方有无回声异常静脉(图1A)。用钆进行的T1加权MRI研究显示,血肿前部有一个小的增强结节(图1b)。随后立即进行的血管造影术仅显示罗森塔尔基底静脉的肿块效应,以及先前发现的异常跨脑静脉(图1c)。急诊开颅手术和血肿的大体全切除是通过幕下小脑上入路至松果体区进行的。血管瘤可见松果腺移位,并微妙地附着在四双子板上。图2所示的结节性病变位于前部,并牢固附着在三脑室壁的后部。它似乎代表了血管病变的残余,并被完全切除。图3所示的异常跨脑静脉,以避免脑静脉引流中断。术后CT扫描显示病变完全切除,而MRI研究证实异常静脉持续存在(图1d)。六个月随访的神经学评估显示,由于三颅神经麻痹,患者有轻微复视。
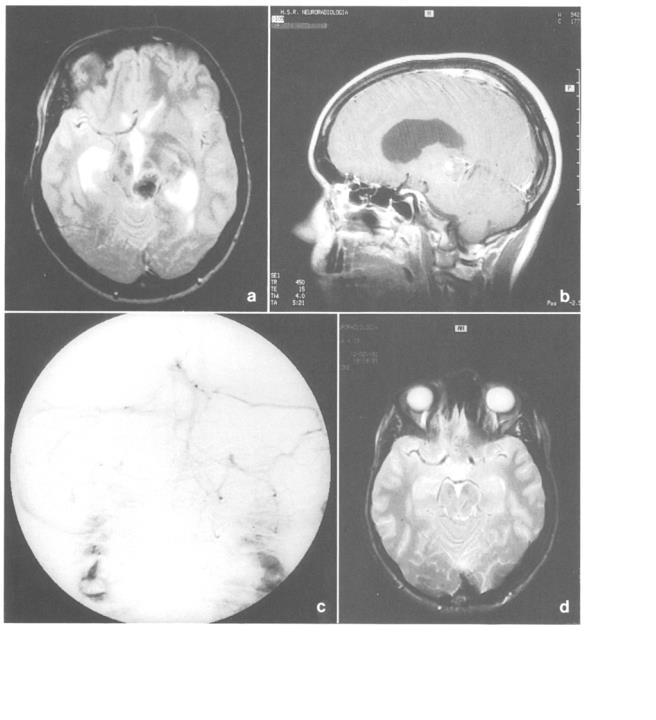

病例2:患者为58岁女性,表现为渐进性复视、右侧上睑下垂和双侧垂直眼肌。头部CT扫描无对比显示无异常,而MRI扫描显示松果体区存在高强度和低强度混合肿块,后上移位了四联板。异常周围有一低信号环,提示病灶周围有含铁血黄素沉积。4血管造影正常。经枕部经小脑幕入路的手术允许大体完全切除血管肿块。未发现血肿。在一年的随访中,患者主诉眩晕。神经病学检查仅发现左侧同名上象限失眠症。
病例3:患者为73岁女性,因突发头痛、呕吐和嗜睡而入院。在神经病学检查中,她昏昏欲睡,垂直凝视瘫痪。CT平扫显示四联板区域出血以及梗阻性脑积水(图2A)。放置脑室-心房分流术后,患者的意识状态立即好转。眼球运动在3周内恢复正常。血管造影显示小脑大静脉异常流入Galen静脉(图2b)。三年后,患者再次出现急性眩晕性凝视麻痹。MRI扫描显示四联板顶部有海绵状血管瘤,近期有出血(图2c)。考虑到患者的年龄,没有进行手术。除GAIT有轻微不稳定外,其余均在6周内完全恢复。
讨论
在引入MRI之前,海绵状血管瘤的诊断通常很困难,因为CT无法将其与生殖细胞、松果体脑组织或该区域的其他肿瘤区分开来。报告的海绵状血管瘤患者中有5例在手术探查前接受了放射治疗。尽管此类病变不可放射治疗,但值得注意的是,在一个案例中,尽管之前进行了立体定向活检,但仍进行了放射治疗。许多作者主张保守治疗松果体区病变,包括为脑积水ALU放置分流器,然后进行“盲放射治疗”。基于对患者年龄和性别的考虑,以及神经放射学参数和serummarker研究,放射试验允许选择可能患有生殖细胞瘤的患者。最近,在手术和辅助治疗之前,已提倡立体定向活检。
考虑到海绵状血管瘤的血管性质以及据报道其与静脉血管瘤的频繁相关性,我们认为当根据MRI扫描怀疑此类病变时,立体定向术是潜在危险的。
然而,值得注意的是,在进行立体定向活检的松果体区腔静脉性血管瘤的病例中,没有发生围手术期出血。Tomlinson等人最近对海绵状血管瘤的临床病理和神经影像学特征进行了综述。这些作者提供了清晰的神经成像和组织学参数,便于与其他影响中枢神经系统的畸形进行区分。当有近期出血的证据时,绒毛膜癌和转移性黑色素瘤进入鉴别诊断。正如我们的一个和三个病例所证明的那样,复发性出血的风险,使全手术切除成为年轻健康患者的优选治疗程序。病变的局限性,附着于周围的大脑或松果体皮层,表明它们可能不会在这些结构中出现,而是在内部孤立出现“松果体区”。这一观察结果可能对该部位海绵状血管瘤的可切除性具有重要意义。两例出现出血的患者有相关的异常静脉。松果体区域和中枢神经系统其他部位的静脉畸形在临床上都是良性的,既不表现出显微镜下的倾向,也不表现出大量出血,当发现出血与静脉畸形的放射学证据相关时,需强烈怀疑存在共存的血管造影隐匿性血管畸形,是海绵状血管瘤。如果出现静脉异常,应不惜代价予以保留,是当其排空小脑和脑干时。
值得注意的是,未接受手术切除病变的老年患者(病例3)在初次检查后三年内仍无出血经验。由于她的年龄和一般情况,选择了保守治疗。经证明,对血管造影隐匿性动静脉畸形,特别是脑干海绵状畸形的放射外科治疗无效,在本例中不予考虑。
结论
磁共振成像是优选的诊断技术,将海绵状血管瘤与的松果体区肿瘤区分开来。无需立体定向活检或术前盲照射。可以进行早期显微外科干预,预防复发性出血。




