一说到脑瘤,绝大多数人的脑海里马上就会浮现出这样的画面:恶心呕吐,头痛不止,视力下降、走路不稳,严重甚至生活不能自理……事实真的全然如此吗?当然不是!
这样回答,肯定会有人反对,反对的人有两种:一类是脑瘤患者或其家属,或接触过脑瘤患者的人;另一类其实既非脑瘤患者或家属,也没真正看过,只是一种想象,脑瘤肯定很严重,很可怕。
前一种其实可以理解,而且这也是事实,很多脑瘤患者症状会比较严重。但是,临床上患者出现无症状的情况也很常见,比如体检发现的脑膜瘤或者低级别的胶质瘤,又或者还未破裂出血的血管畸形。肿瘤很可能一直在潜伏,找个机会就给宿主当头一棒。可能昨天还能蹦蹦跳跳,转眼间就状态急剧下滑。比如脑干海绵状血管瘤,不出血的时候一切安好,一旦出血,轻则视力下降、肢体麻木等,重则昏迷,瘫痪……
20岁的爱丽丝就出现了这样的情况,健康年轻,没想到突发昏迷、左侧偏瘫,而且还在越来越严重。
爱丽丝究竟怎么了?
爱丽丝紧急就医,检查发现脑干中脑新发实质出血,是脑海绵状血管瘤出血了,还导致了继发急性梗阻性脑积水,情况非常危急。
爱丽丝的病灶位于腹侧中脑中线,体积为10.7 mm³,深度为42.5 mm,肿瘤偏侧角度为11.6°(图a,b)。在放置右侧脑室外引流管3天后,经双额基底纵裂入路成功切除了出血性病变。
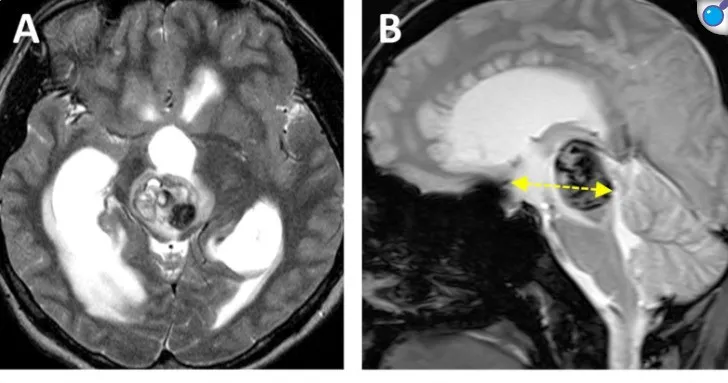
图a,b术前MRI显示被归类为"中央区病变"的中脑海绵状血管瘤出血。黄色虚线标示肿瘤深度(42.5 mm)。
手术具体操作
在切开皮肤、完成开颅后,分离前纵裂直至第三脑室前壁。为通过第三脑室充分暴露脑干前部,术中评估认为分离前交通动脉有益且必要。遂用微型动脉夹闭塞前交通动脉,在保留其一穿支血管后,将其切断。随后,术者打开第三脑室底,从而直接到达海绵状血管瘤所在的地方。海绵状血管瘤被游离后分块完整移除。
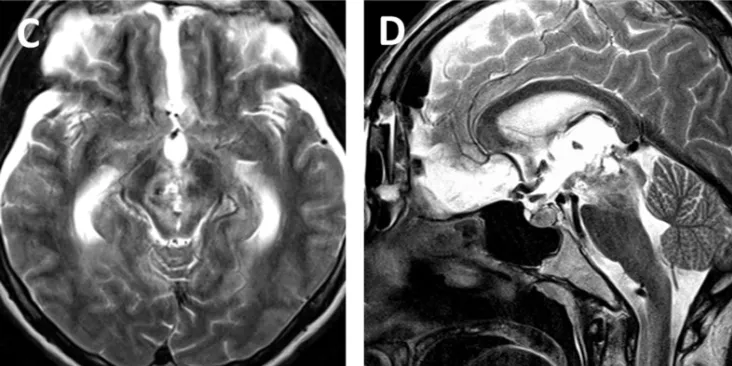
爱丽丝意识及偏瘫症状迅速改善。脑积水消退,无需行分流手术。患者步行出院,术后3个月随访时无神经功能或认知功能缺损。术后MRI显示轴内血肿及血管病变已完全切除(图c,d)。
手术讨论
该案例采用的基底纵裂入路是处理位于鞍上区、第三脑室前部及基底池肿瘤的理想术式。它提供了广阔的手术视野,且无需牺牲重要的桥静脉。其缺点在于,前交通动脉常在前纵裂中限制手术暴露。尤其是在视交叉后肿瘤中,通常位于肿瘤前方的前交通动脉,不仅限制甚至会阻塞基底纵裂入路中的手术通道。
前交通动脉到底能不能切断?
尽管有学者提出必要时可切断前交通动脉,但在手术过程中有意地切断前交通动脉似乎极少实施。众所周知,前交通动脉的解剖变异繁多。在一些前交通动脉正常的病例中,可能因其迂曲形态或存在多个穿支血管而难以切断。此外,必须考虑到在狭窄的前纵裂区域内,手术操作不仅可能损伤额叶,尤其是在血管壁脆弱的儿童患者中,也可能(正如我们在两例病例中经历的那样)导致前交通动脉意外破裂。此类动脉破裂可能给患者带来严重问题。
因此,在术前预测是否需要进行有控制性的前交通动脉切断显得至关重要,并有助于降低手术风险。在此背景下,巴特朗菲教授等提出的三个肿瘤参数:肿瘤体积、肿瘤深度(定义为前交通动脉至肿瘤后缘的距离)和肿瘤偏侧角(定义为肿瘤外侧缘与矢状中线之间的几何角度)。
巴特朗菲教授研究结果
巴特朗菲教授通过研究发现,肿瘤体积与中央病变组(P=0.06)和外侧(P=0.13)病变组的ACoA分裂均未具统计学显著性。然而,在中央区病变组,肿瘤深度与前交通动脉切断呈显著相关(P=0.01);而在外侧区病变组,肿瘤偏侧角与前交通动脉切断呈显著相关(P=0.04)。
最终研究表明,对于深度≥38毫米的中央区病变,以及偏侧角≥23度的外侧区病变,可能需要进行有控制性的前交通动脉切断。由此,我们识别出两个可帮助术前预测是否需要切断前交通动脉的关键因素。术者有意且有控制性地切断前交通动脉可以帮助实现安全、全切的肿瘤切除。当然,是否切断前交通动脉的最终决定,应术中仔细探查后,做出决定。
INC巴特朗菲教授即将来华示范手术,期待更多神经外科疑难患者能够给解决问题。




