一名11岁的女孩,有4个月的头痛和癫痫病史,她6岁时接受了手术切除了左颞顶叶少突星形胶质细胞瘤(WHO 2级),但5年后又复发(下图a),要求二次手术。在持续的术中神经电生理学监测下,在配备术中磁共振成像(iMRI)的手术室中使用导航引导方法对患者进行了治疗。一次术中MRI对照证实了肿瘤得到全切(下图b),术后6个月随访未见复发。
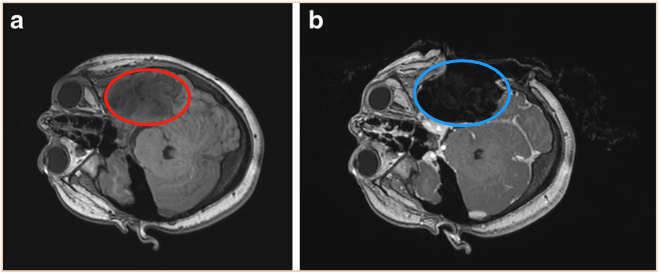
图:复发性左颞顶叶少突星形细胞瘤(WHO 2级)的术前MRI。 b术中MRI显示病变已得到全切
一个8岁男孩曾有全身性癫痫发作、进行性亢进和说话能力受损,大脑MR显示他“左颞叶损伤”(下图a),后在术中神经导航和术中磁共振成像(iMRI)系统的帮助下经左颅骨开颅手术治疗,术中,病变边缘很难与正常组织区分开。在被评估为可全切的肿瘤后,进行了术中MRI检查,结果显示在颞后肌膜区域残留了肿瘤(下图b)。然后使用更新后的导航图像继续进行手术,并如二个术中MRI对照所示将肿瘤全切(下图c)。术后状态平稳,组织学结果显示神经节神经胶质瘤(WHO 1级)。在为期1年的随访中,无肿瘤复发,且无癫痫发作。
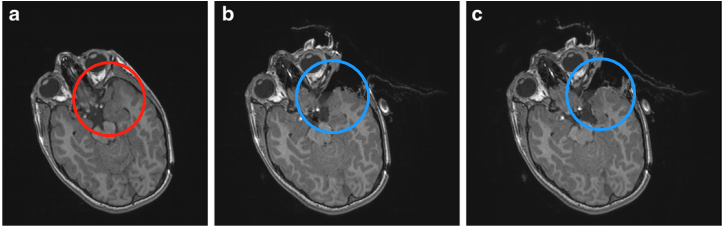
图:a为左颞神经节神经胶质瘤(WHO I级)的术前MRI。b为术中MRI控制显示在颞后肌膜区域残留肿瘤。c继续手术,术中二次MRI显示病变已全切
胶质瘤全切:手术的”目标“
最大水平地顺利切除肿瘤,能够延长生存期以及减轻并发症发生率——目前,这已经成为国内外专家公认的胶质瘤手术原则。
胶质瘤全切可谓外科手术的一大挑战,特别是当其位于脑干、丘脑、松果体区、脑功能区以及重要颅神经附近时,切除难度尤甚。此外,在手术中,常常由于不易检测到肿瘤与正常周围薄壁组织之间的洁面,进而导致切除不完全,也就经常需要二次手术。
以上两则案例均出自INC世界神经外科顾问团成员、国际小儿神经外科学会前主席、国际小儿颅底学会创始人及主席意大利Concezio Di Rocco教授的论文《Neurosurgical tools to extend tumor resection in pediatric hemispheric low-grade gliomas: iMRI》,尽管病变正常组织难以分离,但两个患儿的胶质瘤都得到了全切,这与主刀医生的丰富技术经验密切相关,但也离不开术中神经电生理监测、术中磁共振成像iMRI系统等的”神助攻”。其中,iMRI对于准确而更大水平的切除作用较大。
iMRI:术中实时成像的”手术地图“
手术前采集的医学影像,一般只包含了患者某一时期的相对静态信息,无法多方位反映手术过程中人体病理生理的实时情况。
而术中磁共振成像iMRI则能在手术过程中的任何时刻确定大脑内肿瘤的准确位置,实现”术中实时成像“,从而为神经外科医生提供了实时更新的脑部GPS影像地图,这样就可以准确地指导手术过程了,这让许多以前无法触及的肿瘤都能够被准确地定位,进而被切除,神经功能将得到最大水平的保护。由于术中磁共振费用造价一般高达5000万以上,目前只有为数不多的大城市大医院有这样的”顶配“手术室。
6、较大降低了早期再手术率,避免了二次开颅手术的损伤
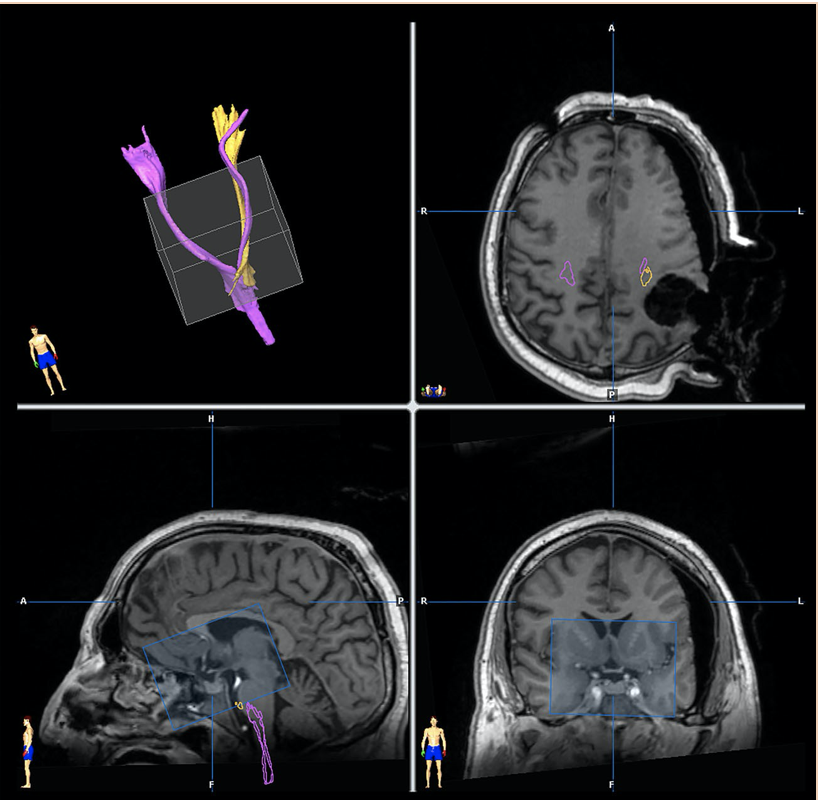
图1低级别胶质瘤的术中iMRI成像。进行了术前皮质脊髓束(CST)(粉红色)和术中(黄色)图像的纤维追踪:由于肿瘤切除后的移位,注意CST的不同位置重要
根据Di Rocco教授所在的德国INI国际神经学研究中心的经验,使用高场iMRI对22名儿童进行了手术切除,其中15名患有幕上低级别胶质瘤,7名患有幕后低级别胶质瘤(15 with supratentorial and seven with infratentorial LGGs)。借助术中磁共振iMRI,可以在全部情况下达到术前目标。在计划进行全切的11例患者中,有2例在一开始iMRI扫描中发现了残余的肿瘤,并且继续进行手术直到二次iMRI确认全切为止。有2例由于靠近高密度区域的纤维束而仅计划部分切除,因此在一开始扫描后可以进一步扩大手术切除范围。

据悉,德国INI不仅在神外疾病治疗方面处在国际前沿,同时也几乎拥有了国际前沿的全部神外现代设备,为手术保驾护航。其全部手术室都配备蔡司较新的手术显微镜Kinevo 900,西门子的术中磁共振,术中电生理监测工作站,术中超声,全套Brainlab的术中立体定向、显微镜导航、颅脑计划、BOLD映射及Vario guide手术机器人等。

德国INI术中磁共振复合手术室
关于高场强iMRI在小儿神科领域的进一步研究
影像学技术在进步,iMRI技术也在不断更新迭代,是高场强3T术中磁共振的出现更是对术中成像技术的革新。INC世界神经外科顾问团的另一位成员教授、同样也是德国INI神经外科教授的Helmut Bertalanffy(巴特朗菲)教授曾研究高场强磁共振成像在儿童神经外科手术中的应用。他对82例16岁以下(0.8-15岁)的患者进行了82次手术。根据治疗情况将人群分为3组:鞍区肿瘤(1组)、胶质瘤(2组)和其他病理实体(3组)。评估患者术前和术后的神经系统状况、肿瘤残留情况、术中扫描次数和并发症。结果1组22例(88%)行全切除,3例(12%)行次全切除。2组分别有15例(56%)、7例(26%)和5例(18%)行全切除、次全切除和部分切除。3组28例(93%)行全切除,2例(7%)行次全切除。对于计划全切的颅咽管瘤(1组)和胶质瘤(2组),在18%和27%的手术中,iMRI允许定位残余病灶并通过进一步切除达到手术全切的目的。此外,在胶质瘤中,50%的病例可以从部分切除扩大到次全切除。在3组中,17%的患者能够识别并进一步清除肿瘤残余物。iMRI使用中未出现相关的术中或术后并发症。这也说明了,儿童应用iMRI是顺利的,对提高肿瘤切除范围合适。

随着神经外科术中成像技术的发展,术中磁共振成像iMRI在顺利和大范围切除病变的合适性方面得到了证明,并越来越多地用于成人轴内肿瘤的手术治疗。在儿科领域,越来越多的临床研究也更证实了该技术的顺利性和可行性。
写在最后:提高胶质瘤乃至其他脑肿瘤等的切除率,对于患者获得良好以后意义,这也是全世界神经外科医生的好追求。面对高难而又细致的神经外科手术,有术中磁共振iMRI、术中神经电生理监测、术中神经导航这样的高科技手术设备辅助,肿瘤将更准确地被”一举歼灭“。与此同时,强大的手术团队必不可少,这包括主刀医生对手术设备的熟练使用、能细致而精确地切除肿瘤或病变组织,哪怕在肿瘤处于疑难位置、手术风险较大的情况下,也能顺利化险为夷。
2.Helmut Bertalanffy.Concezio Di Rocco.Intraoperative magnetic resonance imaging in pediatric neurosurgery: safety and utility.J Neurosurg Pediatr. 2017




