小脑星形细胞瘤是儿童脑肿瘤中较常见的类型之一,约占儿童颅内肿瘤的10%~20%。这种肿瘤之所以引人注目不仅仅是因为其发病率较高,还由于多数患者预后不良。由于本病有较高的发病率,从1931年 Cushing一开始报告开始,关于这种肿瘤的治疗结果以及预后影响因素的文献众多。关于该病的治疗,尽管某些方面是明确的,例如手术全切的重要性,但在其他很多方面学者们仍有不同意见,例如组织学类型在预后中的作用以及术后放疗是否有益等。
患者年龄及性别
尽管该病呈双峰分布,2个高峰出现在70多岁时,但是有大约70%的小脑星形细胞瘤发生在儿童。根据包含各年龄段患者的文献报告,患者的平均年龄接近14岁,但在只包含儿童组的文献中,其平均年龄为7岁的儿童患者的预后好于成年患者,然而小于5岁的患病儿童预后比年长儿童患者的预后要差。这种转变可能是由于不同的肿瘤生物学特性造成的,在成人中恶性组织学类型的肿瘤发生率更高。
小脑星形细胞瘤的发病率没有性别差别。尽管有报告说在女性青春期时发病率有所下降,但是大多数文献没有肯定这种相关性。也没有研究发现预后与性别的相关性。
小脑星形细胞瘤临床表现
根据一项报告,确诊前的平均病程已经由18.7个月下降到5个月。所表现的症状和体征(表1)包括头痛、呕吐和视乳头水肿,这些表现通常与颅内压的增高相一致,颅内压增高是由于四脑室狭窄和随后引起的脑积水。步态异常和复视也很常见,这可能是由于颅内压增高或者由于小脑及脑干受到直接的压迫,这些都会引起脑神经病变和运动系统功能紊乱。
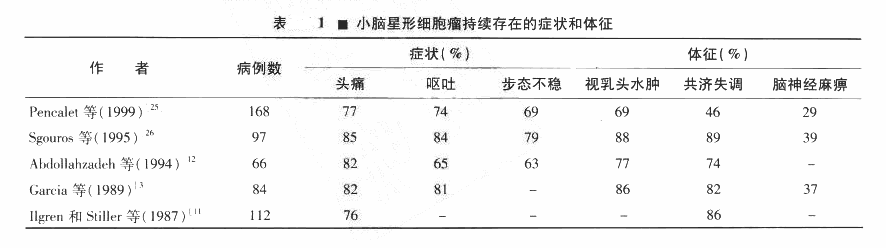
一些患者表现为更加细微的症状,例如颈痛(可能是由于小脑扁桃体从枕骨大孔疝出)或者由脑积水引起的行为改变;另外一些患者则表现出严重的症状,如昏迷或脑干主要功能紊乱,如呼吸和循环功能衰竭。60%-93%的儿童患者脑积水症状严重。脑干直接受到侵犯的患者更可能出现脑神经病变或轻偏瘫,尽管他们的预后看起来差一些,但是症状持续时间的长短并没有地影响预后。
手术切除星形细胞瘤
小脑星形细胞瘤的优选治疗方法是手术切除,如果能达到全切,其预后将明显好转。如果肿瘤没有侵犯脑干或小脑脚,那么几乎都可以被全切。另外手术过程中要注意尽量减少对小脑正常组织的损伤,这样可以减少术后的并发症。小脑肿瘤切除术后大约30%的患者发生缄默症,其发生率仅次于小脑深部核团水肿,据认为其发生与手术对小脑蚓部的触动程度有关。
星形细胞瘤预后
如前文所述,患者的预后很大水平受到肿瘤切除程度的影响。在1985年前的各种文献报告中,全部切除肿瘤患者的10年生存率从52%-全切。近年的报告10年生存率多超过88%,而在显微手术时代的几个系列研究显示,行肿瘤全部切除的患者经过20年追踪,全切呈无进展。
切除程度判断应基于术后MRI,因为众所周知,术者判断的切除程度并不准确,与术后MRI相比错误率可高达30%。我们主张术后48小时到72小时用MR探查残存肿瘤。为了简化MRI的判读,我们限制在瘤床使用明胶海绵以及其他止血剂,这样可以减少术后复查时人为因素的影响。如果术者在术中对某区域有怀疑,术后经MRI核实,可以早期返回手术室行二次手术。在二次手术中,若肿瘤很小、呈固态,与围小脑组织不易区分,视觉或其他图像资料无法提供足够的信息来帮助切除这些肿瘤时,我们也会使用术中MRI检查以便切除残存的肿瘤。
当肿瘤全切会使并发症发病率高得令人无法接受时,比如肿瘤弥漫性的侵犯了脑干或有软脑膜播散,如果能够合适降低肿瘤占位效应可以考虑行次全切除。一项研究显示无进展生存与残存肿瘤的体积相关,强调了行恰当减压手术的必要性。1985年前,经次全切术患者的5年和10年无进展生存率分别为29%-46%及17%-32%。多数复发肿瘤可以再行探查及切除术,所以这些研究报告患者10年总生存率高达32%。最近一些研究的结果与此相似,10年无进展生存率为0-79%,总生存率为59%-86%。
相关资料信息来源:Youmans Neurological Surgery.




