本文通过搜索加利福尼亚大学旧金山分校的神经病理学数据库,确定了1992年至2012年之间接受治疗的脊髓性室间隔膜瘤患者。小儿患者定义为诊断时小于或等于21岁的患者。电子和纸质医疗记录的审查被用于提取数据,包括年龄,性别,临床表现,症状持续时间,肿瘤位置,切除范围,放射治疗的使用,手术并发症,肿瘤复发的存在,随访时间以及残留症状。根据病理学检查,室管膜瘤分为粘膜乳头状(WHO 1级),经典型(WHO 2级)或间变性(WHO 3级)。切除程度是通过回顾术后MR图像的结果来确定的。不存在残留的增强肿瘤被定义为总切除(GTR);残留疾病的患者被分类为次全切除术(STR)。
经典室管膜瘤的治疗
在我们分析中包括的2级室间隔膜瘤中,有7例患者达到了GTR,STR 4例,STR放射治疗2例,放射线活检1例。平均随访时间为63个月(1-260个月),其中3例在45、48和228个月复发。一开始复发发生在一个男孩身上,该男孩在2岁时出现胸脊髓室管膜瘤,当时接受了放射治疗而未切除。患者在21岁时出现了2个月的下肢无力,肠和膀胱失禁以及感觉异常的病史。影像学检查显示肿瘤复发,该患者经历了STR病变,并且在最初诊断后超过20年(260个月)的情况良好。二次复发发生在一名20岁的男性中,该男性接受了STR治疗,并接受了54 Gy的分段放疗,以治疗大型胸腰椎室管膜瘤。他在24岁时出现下肢无力以及肠和膀胱失禁。当时进行的影像学研究表明存在复发性肿瘤,此时他接受了GTR。三次复发发生在一名21岁的女性中,该女性接受了圆锥内乳头状特征但仍被证实为2级室间隔膜瘤的圆锥内肿瘤的GTR检查。48个月后,她出现了下肢症状恶化,并被发现患有复发性疾病。三次复发发生在一名21岁的女性中,该女性接受了圆锥内乳头状特征但仍被证实为2级室间隔膜瘤的圆锥内肿瘤的GTR检查。48个月后,她出现了下肢症状恶化,并被发现患有复发性疾病。三次复发发生在一名21岁的女性中,该女性接受了圆锥内乳头状特征但仍被证实为2级室间隔膜瘤的圆锥内肿瘤的GTR检查。48个月后,她出现了下肢症状恶化,并被发现患有复发性疾病。
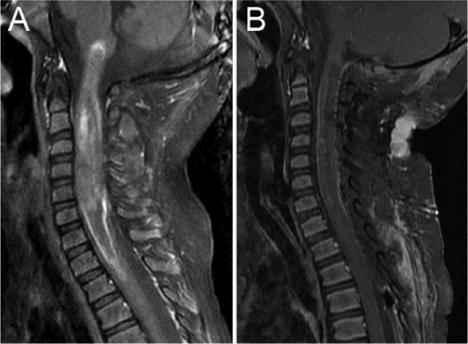
图中患者患有脊柱2级(经典)室管膜瘤的患者在对比剂给药后矢状前(A)和术后(B) T1加权MR图像。这个3岁男孩到医院外就诊,经历了数周的疼痛和进行性无力,使患者无法行走。颈椎的术前影像显示颈髓内有一个扩张性髓内病变,从颅骨向颅骨延展,从尾巴至T2–3(A)。病变表现出异质性增强,并出现在中心,而正常脐带的边缘位于周向。患者接受了该病灶的STR(B)。
黏膜乳头状室管膜瘤的治疗
尽管被归类为WHO1级病变,但小儿1级室间隔膜瘤被认为比成人成年更具侵袭性。然而,在最近的系统评价中,我们在小儿1级和2级室间隔膜瘤中显示了相似的PFS,从而试图分析我们的机构数据以进行比较。在1级组中,有6名患者接受了GTR,而1名患有STR的患者也接受了分次放疗,最终剂量为54 Gy。平均随访时间为45个月(范围1-156个月)。在16岁时接受GTR并在70个月后出现下肢疼痛的男性中,只有一次复发。当时进行的MRI检查显示下脊髓复发病变。该患者经历了复发性病变的GTR,缓解了其下肢疼痛。尽管1例患者发生了需要手术翻修的假性脑膜膨出,但该组没有新的神经功能缺损或术后并发症。
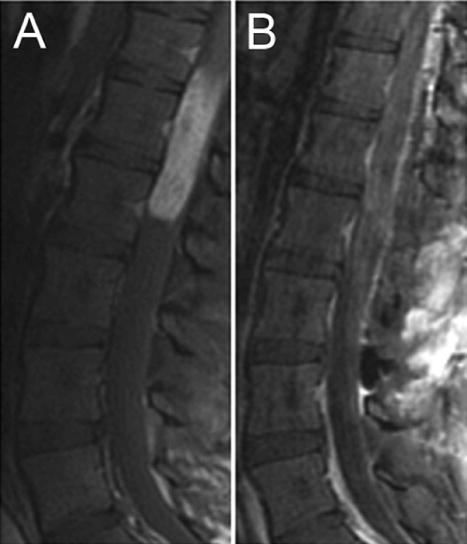
WHO1级(粘膜乳头状)室管膜瘤患者接受造影剂后,矢状前(A)和术后(B) T1加权MR图像。这位14岁的女孩出现1个月的背痛,左下肢受到放射。腰椎的术前图像显示,圆锥体附近病变增强,马尾部的圆锥体和神经根向后移位(A)。她接受了该病灶的GTR T12–L3切除术。术后症状消失(B),手术后近12个月仍无疾病。
研究结论
尽管代表成人中常见的脊髓肿瘤之一,但小儿脊髓室管膜瘤相对并不常见。脊柱经典室间隔瘤可能具有独特的生物学特征,但仅对手术反应良好,肿瘤位置和切除范围代表重要的预后因素。我们注意到粘液乳头状室室膜瘤可以以更小的发病率顺利地去除,并且仅切除就可以实现良好的肿瘤控制。有限的随访阻止我们得出更明确的结论,但我们的数据表明,切除范围是评估肿瘤控制的重要预后因素,在比较黏膜乳头状瘤与经典室间隔膜瘤时,甚至可能比组织学分级更重要。
INC旗下世界神经外科顾问团(World Advisory Neurosurgical Group,WANG)是由国际各发达国家神经外科宗师联合组成的教授集团。其中,巴特朗菲教授,国际儿童神经外科专家James T. Rutka教授都擅长脑肿瘤的顺利切除,并且关注关注的预后效果,国内患者可拨打400-029-0925咨询INC国际专家远程视频咨询,以争取更好的治疗效果。
参考文献:
DOI: https://doi.org/10.3171/2013.12.PEDS13383




