听神经瘤是起源于听神经鞘的良性肿瘤(确切名称为听神经鞘瘤),占颅内肿瘤的7%~12%,更是桥小脑角肿瘤的“主力军”(占80%~95%)。这种肿瘤多见于30~50岁的成年人,儿童罕见,左右两侧发生率相近,男女患病概率无明显差异。
虽然是良性,但随着肿瘤增大,会压迫周围神经和脑组织,引发一系列症状,治疗方案也需根据肿瘤大小和症状精准制定。
听神经瘤的“信号”,早中晚期症状发展
听神经瘤的症状发展有明显规律,从耳部不适到全身症状,往往提示肿瘤在逐渐增大:
1、早期:耳部症状期
肿瘤较小时,主要表现为单侧耳鸣、听力进行性减退和眩晕。部分患者可能经历伴有恶心、呕吐的发作性眩晕。
2、中期:面部症状期
肿瘤增大,开始压迫邻近的面神经和三叉神经。患者可能出现面部肌肉抽搐、泪液分泌减少、轻度面瘫,或面部麻木、疼痛、感觉减退、咀嚼无力等症状。
3、晚期:广泛压迫期
肿瘤体积巨大,压迫脑干、小脑及后组颅神经。此时症状复杂,可包括步态不稳、发音吞咽困难、声音嘶哑、偏身感觉障碍等。若导致脑脊液循环梗阻,则会引起头痛、呕吐、视力下降等颅内压增高症状。

按肿瘤大小选方案,从观察到手术的精准决策
听神经瘤的治疗核心是“个体化”,主要分为保守观察、立体定向放射外科(精准放疗)和显微手术三类,具体选择完全取决于肿瘤大小和患者身体状况(以下均针对健康状况良好、无治疗禁忌的患者)。
<5mm的微小肿瘤
定期观察为主。这类极小的病变目前存在治疗争议,因为部分可能是血管瘤、脑膜瘤等少见类型,甚至难以确定是否为真正的肿瘤。患者症状通常较轻,因此“定期监测”是相对安全的选择。
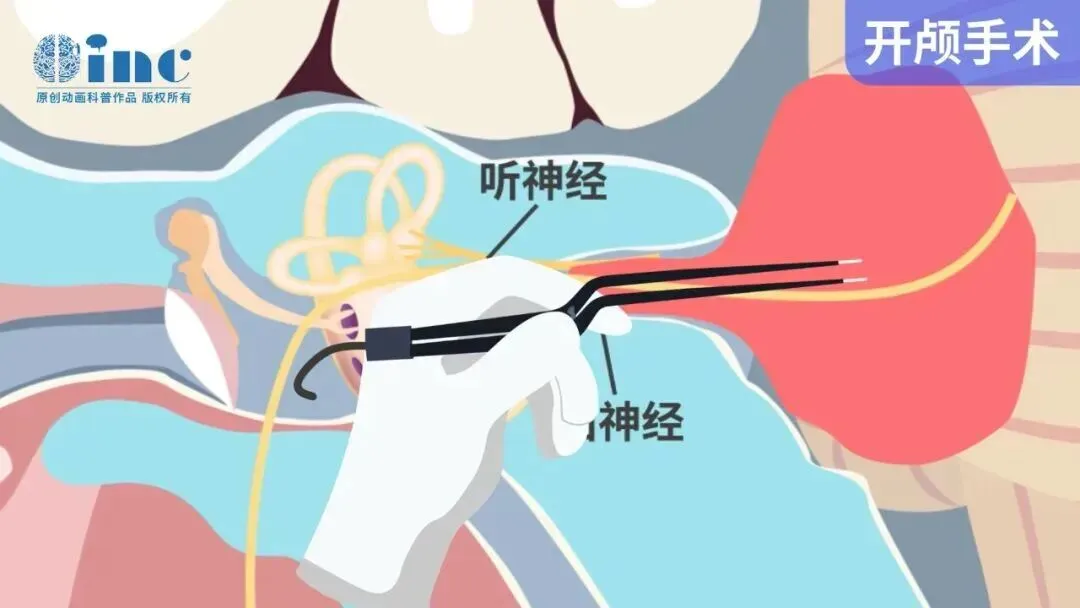
5~10mm的小肿瘤
手术或放疗均可。这类肿瘤基本都是神经膜细胞瘤,治疗选择更灵活:若肿瘤仍在听神经管内,可采用颅中窝或颅后窝入路手术;若肿瘤已突出管外,不建议颅中窝入路;不愿手术或身体不耐受的患者,可选择无活检的立体定向放射外科治疗。
10~25mm的中等肿瘤
手术切除优先。这类肿瘤虽小,但已出现明显压迫风险,手术切除是首选,且发病率极低。若患者仍有功能性听力,优先选择枕下入路手术,尽可能保留听力;若已完全丧失听力,可采用经迷路入路,尤其适合老年患者;放射外科仍是备选方案,但手术切除的复发率更低。

25~35mm的较大肿瘤:
手术为主,神经保护是核心。肿瘤增大后切除难度增加,需要找寻经验更加丰富的主刀医生。关键目标事保留面神经功能,听力保留率方面,肿瘤≤2.5cm时,50%患者能保留听力;超过2.5cm后,听力保留率会明显下降。
35~50mm的巨大肿瘤:
全切是目标,多学科协作保障安全。这类肿瘤处理难度最大,压迫症状明显,手术目标:完全切除肿瘤,90%以上患者术后能恢复正常面容和神经功能,仅不到10%可能出现暂时神经麻痹,完全面瘫发生率低于10%;部分学者建议先减容手术再结合放射外科,但也有观点认为,只要患者身体允许,应追求“一次性全切治愈”,因为即使是巨大肿瘤,神经保留概率仍较高。
听神经瘤治疗的核心逻辑早已不是“一刀切”,而是“量体裁衣”:
微小肿瘤:定期观察,动态监测;
小/中等肿瘤:手术或放疗,优先保留听力和面神经;
大/巨大肿瘤:追求全切治愈,最大限度保护神经功能。
现代神经外科的理念是:无论肿瘤大小,都应以“完全切除+神经保护”为目标。早发现、早干预,不仅能降低手术难度,更能显著提高神经功能保留率。
如果出现单侧耳鸣、听力下降等症状,及时做头颅MRI检查,才能为治疗赢得最佳时机。
本文基于以下研究整理:
Schmidek&t Sweet Operative Neurosurgical techniques




